Suchen und finden
Beiträge zum Thema 'Wirkung'.
23 Ergebnisse gefunden
-
 Medikamente können auf verschiedene Menschen unterschiedlich wirken. Gründe dafür können genetische Unterschiede der Menschen, parallel angewendete weitere Medikamente, Entzündungen und weitere Faktoren wie Leber- und Nierenschäden, Körpergröße/-gewicht, Alter usw. sein. Die Zusammenhänge beschreibt sehr gut ein Artikel auf https://theconversation.com/europe , einem Netzwerk von gemeinnützigen Medien, die Nachrichten und Forschungsberichte online veröffentlichen, mit begleitenden Expertenmeinungen und Analysen. Der Artikel ist in Englisch verfasst, kann aber im Browser leicht ins Deutsche übersetzt werden, z.B. unter Windows 11 mit einem Rechtsklick und dann Auswahl von "in Deutsch übersetzen". Der Link zum Artikel: Why prescription drugs can work differently for different people (theconversation.com) oder https://theconversation.com/why-prescription-drugs-can-work-differently-for-different-people-168645
Medikamente können auf verschiedene Menschen unterschiedlich wirken. Gründe dafür können genetische Unterschiede der Menschen, parallel angewendete weitere Medikamente, Entzündungen und weitere Faktoren wie Leber- und Nierenschäden, Körpergröße/-gewicht, Alter usw. sein. Die Zusammenhänge beschreibt sehr gut ein Artikel auf https://theconversation.com/europe , einem Netzwerk von gemeinnützigen Medien, die Nachrichten und Forschungsberichte online veröffentlichen, mit begleitenden Expertenmeinungen und Analysen. Der Artikel ist in Englisch verfasst, kann aber im Browser leicht ins Deutsche übersetzt werden, z.B. unter Windows 11 mit einem Rechtsklick und dann Auswahl von "in Deutsch übersetzen". Der Link zum Artikel: Why prescription drugs can work differently for different people (theconversation.com) oder https://theconversation.com/why-prescription-drugs-can-work-differently-for-different-people-168645-
- 1
-

-
- Entzündung
- Medikamentenwirkung
-
(und 2 mehr)
Markiert mit:
-
Taltz bei Psoriasis-Arthritis
-
Liebe Alle, ich habe eine Frage zu Humira. Mein Partner bekommt nun Humira gegen die Psoriasis. Wie schon in einigen Forumsfragen ausgewertet, können sowohl Pharmafirma und Ärztin als auch das embryotoxikologische Institut in Berlin keine verbindlichen Auskünfte geben, ob und wie sich Humira beim Mann auswirkt. Die letzte Aussage der Ärztin, die netterweise noch einmal bei der Pharmafirma nachgefragt hatte, war ambivalent, aber eher in die Richtung, dass sie es nicht so sagen darf (aus rechtlichen Gründen) aber eigentlich nichts dagegen spricht. Hat einer schon Erfahrungen mit Humira gemacht, bzw. unter Einnahme von Humira ein Kind gezeugt und kann uns (natürlich UNVERBINDLICH) mit Infos weiterhelfen? Oder hat jemand schon einmal diese Frage mit seinem Arzt/ seiner Ärztin diskutiert? Über Impulse wären wir sehr dankbar, es ist ja schon eine wichtige Entscheidung ;-).
- 2 Antworten
-
- Familienplanung
- Humira Erfahrungen
-
(und 2 mehr)
Markiert mit:
-
Hallo zusammen, bin neu hier im Forum und würde gern von euch Wissen, wie Simponi bei euch gewirkt hat? Ich habe psoriasis arthritis und habe nun vor ca. 4 Wochen die erste Simponi spritze (50mg) bekommen. Das gute: Die Gelenke sind besser geworden. Das Schlechte: Meine Hände sehen wieder ganz schlimm aus Hat schon jemand ähnliche Erfahrungen gemacht? Soll man nun auf die Wirkung warten und die zweite Spritze bekommen? Oder doch lieber umsteigen auf ein anderes Mittel? Viele Grüße
- 41 Antworten
-
- Nebenwirkungen
- Psoriasis Erfahrungen
-
(und 2 mehr)
Markiert mit:
-

Aloe vera und Schuppenflechte
sivash erstellte einem Thema in Expertenforum Naturheilkunde und Schuppenflechte
Sehr geehrter Herr Dr. Fey, ich habe einige Informationen, dass die Beimischung des Aloe Vera-Saftes die Wirkung eines anderen Naturheilmittels bei der äußerlichen Schuppenflechte-Behandlung verstärkt. Einige beobachten sogar eine Änderung des Stuhlgangs bei sich. Was meinen Sie zu der Wirkung der Aloe vera oder der anderen Aloe-Arten bei Psoriasis? Könnte eine äußerliche Anwendung die Funktion des Darmes beeinflussen? Vielen Dank! -

Kurkuma gegen Psoriasis?
malgucken erstellte einem Thema in Expertenforum Naturheilkunde und Schuppenflechte
Hallo Dr. Fey, was halten Sie von der Einnahme von Kurkuma (Gelbwurz)? Angeblich soll dieses aus Indien bekannte Gewürz eine heilende Wirkung auf die Schuppenflechte haben. Im Internet las ich, dass dieses ähnlich wie Kortison wirken soll. Es grüßt Sie Kati -
Hallo nach einem Stupf vom Psoriasis-Netz per Mail *schon lange nicht mehr gesehen*, habe ich gedacht, schau doch einfach mal wieder rein. Vielleicht gibt es ja viele Neuigkeiten zu Therapien von euch, wo ich noch nicht ausprobiert habe und immer noch sehr geplagt werde und ich finde den Austausch hier mit euch, einfach super und toll wenn ich so alles durchlese !! Jetzt zu meiner Frage an euch, kennt Ihr das auch bei einer wiederholten Therapie zeigt es keine Wirkung mehr ?? Ich habe jetzt schon viel ausprobiert, dass letzte waren die Cortison-Injektion wo mit Druckluft unter die Haut geht, hat wunderbar funktioniert und jetzt nicht mehr habe die letzte Injektion auch auf die Kopfhaut machen lassen, was zu Glück nicht so schlimm war...aber gewirkt hat es nicht besonders. Meine Psoriasis-Artritis weitet sich wieder extrem aus und bringen auch meine Gelenke zum schmerzen. Musste auch feststellen, dass ich im Moment keine Lust mehr auf irgendwelche Therapien..aber leider geht es ja nicht ohne das Vielen Dank für ein kurzes Feedback oder jemand schon diese Erfahrung gemacht hat und danke fürs zuhören Griessli us Basel
- 1 Antwort
-
- Cortison
- Psoriasis arthritis
-
(und 1 mehr)
Markiert mit:
-
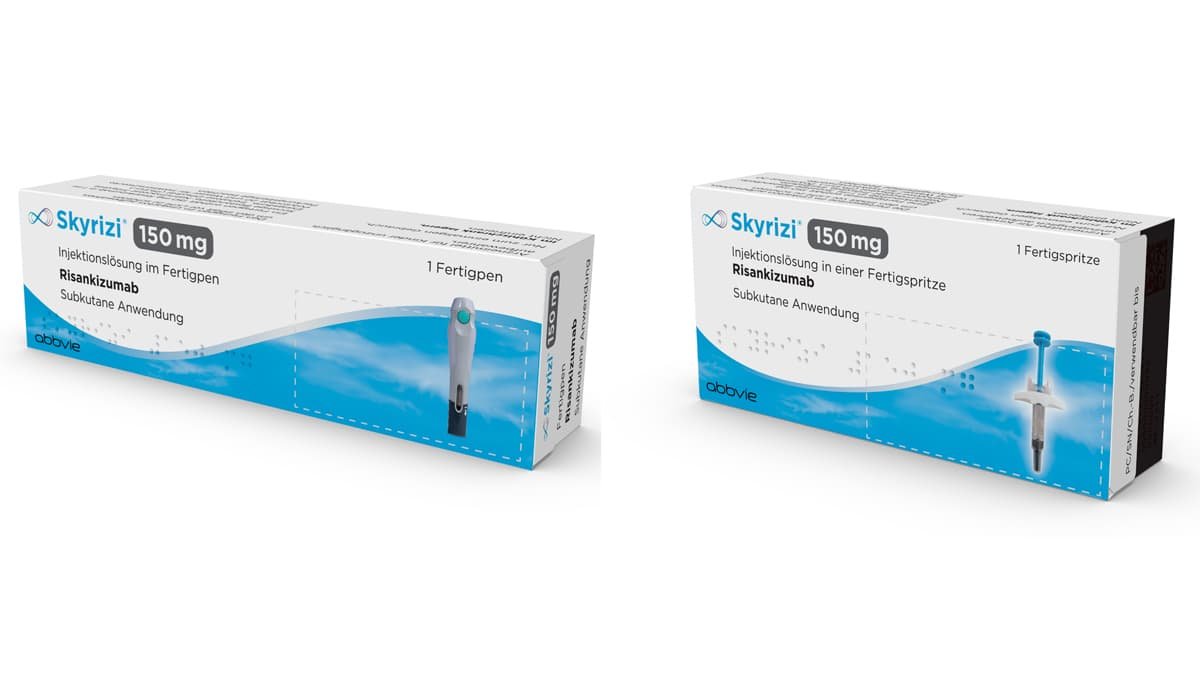
Skyrizi ist der Handelsname eines Medikaments, das zur Behandlung einer mittelschweren bis schweren Schuppenflechte angewendet werden kann. Der Wirkstoff darf auch bei Psoriasis Arthritis verschrieben werden, wenn Betroffene so genannte DMARDs nicht vertragen bzw. sie unzureichend anschlagen. Es ist möglich, Skyrizi dann mit Methotrexat (MTX) zu kombinieren, um die Wirkung zu verstärken. Skyrizi enthält den Wirkstoff Risankizumab. Zu Beginn seiner Erforschung wurde er auch als BI 655066 bezeichnet. Seit 1. Juni 2019 ist es in Apotheken zu bekommen. Das Medikament ist rezeptpflichtig. Der Wirkstoff blockiert das Interleukin 23 (IL-23), indem es sich an dessen Untereinheit p19 "ranheftet". Damit ist er ein Konkurrent zum Medikament Tremfya bzw. dessen Wirkstoff Guselkumab, der von der Firma Janssen-Cilag entwickelt wurde. Entwickelt wurde die Substanz von der Firma Boehringer Ingelheim Pharma in Kooperation mit AbbVie. Im Mai 2018 reichte die Firma AbbVie bei der europäischen Behörde EMA den Antrag auf Zulassung von Risankizumab ein. Im Mai 2019 wurde das Arzneimittel zugelassen. In Studien wurde ermittelt, wie Risankizumab bei mittelschwerer bis schwerer Schuppenflechte und bei Psoriasis arthritis wirkt. Untersucht wird Risankizumab auch für die Therapie von Morbus Crohn, Colitis ulcerosa und Asthma. Anwendung von Skyrizi Die Injektion von Skyrizi ist einfach. Wenn einem die Handhabung der Spritze einmal gezeigt wurde, kann man sich Skyrizi auch selbst spritzen. Dazu gibt es einen Pen oder eine Fertigspritze. Skyrizi wird unter die Haut gespritzt (subkutane Injektion). Genaue Anleitungen gibt es auch in den Packungsbeilagen. Der Pen wird auf die Haut aufgesetzt und Skyrizi mit einem Knopfdruck verabreicht. Ein Klick signalisiert das Auslösen, ein weiterer das Ende der Injektion. Am besten ist es, die Spritze jedesmal an einer anderen Stelle des Körpers anzusetzen; Hauptsache, es ist etwas Speck da. Als Ort der Injektion werden die Oberseite der Oberschenkel bzw. rund um den Bauchnabel mit mindestens 5 cm Abstand vom Nabel empfohlen. Keine guten Stellen dagegen sind die, an denen die Haut schmerzempfindlich, verletzt, gerötet oder mit Psoriasis versehen ist. Auch ein Bluterguss ist kein guter Ort. Wenn es ausgerechnet der äußere Oberarm sein soll, darf allerdings nur ein "Angehöriger von Gesundheitsberufen oder eine pflegende Person" ran. Dosierung Jeder Pen bzw. jede Spritze enthält 150 mg des Wirkstoffs. Das ist genau die Dosis, die für eine Anwendung benötigt wird. In der Startphase, am Anfang der Behandlung, erfolgt die erste Injektion. Eine zweite Injektion gibt es dann vier Wochen später. Nach dieser zweiten Injektion reicht eine Injektion alle 12 Wochen aus. Wenn nach 16 Wochen die Besserung nicht überzeugend ist, ist Skyrizi eher nicht länger das angesagte Medikament. Ein bisschen Hoffnung besteht aber auch dann. Im Beipackzettel ist zu lesen: Wenn die Skyrizi-Anwendung mal vergessen wurde Sobald man bemerkt, dass der Skyrizi-Termin verpasst wurde, sollte man die Spritzen nachholen. Der nächste reguläre Termin sollte dann wieder eingehalten werden. Das Arzneimittel in Studien Weltweit wurde die Wirkung von Skyrizi an mehr als 2000 Patienten mit mittelschwerer bis schwerer Plaque-Psoriasis in Studien vor der Zulassung untersucht. Das neue Medikament musste gegen schon zugelassene Wirkstoffe wie Ustekinumab, Adalimumab und Secukinumab sowie gegen ein Scheinmedikament (Placebo) antreten. Nach 16 Wochen und bis ein Jahr nach Start hatte Skyrizi besser gewirkt als die "alten" Medikamente. Das heißt nicht, dass Skyrizi nach einem Jahr nicht mehr wirkt. Die Nachbeobachtungsstudie LiMMitless mit 897 Patienten zeigte, dass auch nach 3 Jahren mehr als 80 Prozent der Patienten eine erscheinungsfreie oder nahezu erscheinungsfreie Haut hatten. Um Sicherheit und Wirksamkeit zu untersuchen, bekamen die Probanden 150 mg Skyrizi (Risankizumab): beim ersten Termin, dann nach vier Wochen und später alle 12 Wochen. In der Pressemitteilung zur Zulassung wurde ein französischer Forscher zitiert: Nebenwirkungen von Skyrizi Die am häufigsten berichteten Nebenwirkungen waren Infektionen der oberen Atemwege. Sie traten bei 13 Prozent der Patienten auf. Die meisten berichteten Nebenwirkungen waren leicht oder mittelschwer. Andere Nebenwirkungen waren Pilzinfektionen, Kopfschmerzen, Juckreiz, Müdigkeit und Reaktionen an der Injektionsstelle. Aber wir können auch tabellarisch 😉 Sehr häufige Nebenwirkung Infektionen der oberen Atemwege Häufige Nebenwirkungen Pilzinfektion der Haut, Haare und Nägel (Tinea-Infektionen) Kopfschmerz Juckreiz (Pruritus) Müdigkeit (Fatigue) Reaktionen an der Injektionsstelle Gelegentliche Nebenwirkung Entzündung des äußeren Anteils eines Haarbalgs (Follikulitis) Impfungen Empfohlen wird, vor Beginn einer Therapie mit Skyrizi alle Impfungen abgeschlossen zu haben. Nach der Verabreichung eines Lebendimpfstoffs sollte vier Wochen gewartet werden. Während einer Therapie mit Skyrizi und 21 Wochen danach sollten keine Lebendimpfstoffe verwendet werden. Preis Die Kosten für Skyrizi sind hoch: Eine Packung mit zwei Pens des Wirkstoffs Risankizumab wurde im März 2020 für 6153,61 Euro über den Apotheken-Tresen gereicht. Im Juni 2021 waren es 5258,42 Euro. Im Mai 2024 wurden 5258,71 Euro aufgerufen (PZN 16902070). Das sind allerdings immer Listenpreise, die durch Verträge mit den Krankenkassen auch anders sein können – sie sollen hier nur als ungefährer Anhaltspunkt dienen. Kurz gemeldet Juli 2024: Skyrizi ist nun auch zur Behandlung der mittelschweren bis schweren aktiven Colitis ulcerosa (CU) bei Erwachsenen zugelassen. [Quelle] Ende 2022: Skyrizi kann nun auch zur Behandlung von Morbus Crohn verwendet werden. [Quelle] September 2022: Experten der europäische Behörde EMA haben empfohlen, Skyrizi auch zur Behandlung eines mittelschweren bis schweren Morbus Crohn zuzulassen. [Quelle] November 2021: Skyrizi wurde in der EU für die Behandlung der Psoriasis arthritis zugelassen. [Quelle] April 2019: In den USA wurde Skyrizi und in Kanada zur Behandlung einer mittelschweren bis schweren Plaque-Psoriasis zugelassen. März 2019: Skyrizi wurde in Japan zur Behandlung der Psoriasis vulgaris, der generalisierten pustulösen Psoriasis, der (psoriatischen) Erythrodermie und der Psoriasis arthritis zugelassen. [Quelle] Die Studien vor der Zulassung trugen die Namen ultIMMA-1, ultIMMa-2, IMMhance und IMMvent. In Letzterer wurden die Wirkstoffe Risankizumab und Adalimumab miteinander verglichen. Es geht dabei um Sicherheit und Wirksamkeit nach 16 Wochen Behandlung und, nachdem Adalimumab wegen nicht ausreichender Wirksamkeit abgesetzt wurde. Tipps zum Weiterlesen In unserem Forum tauschen Anwender ihre Erfahrung mit Skyrizi aus. Wer Skyrizi bekommt, kann an einem Patientenbetreuungsprogramm teilnehmen. Dafür kann man sich bei AbbVie Care anmelden. Erklärung und Bewertung des Wirkstoffs vom Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWIG) zur Anwendung bei Psoriasis arthritis Einträge im europäischen Register klinischer Studien Erläuterung des Wirkstoffes bei Wikipedia Studie mit Risankizumab im Vergleich mit Ustekinumab und Placebo – Zusammenfassung von zwei Phase-III-Studien Quellen: Pressemitteilung von AbbVie zur Zulassungsempfehlung vom CHMP [lesen] Pressemitteilung von AbbVie zur Zulassung bei Psoriasis [lesen] "EU-Zulassung für Skyrizi: Schuppenflechte-Antikörper mit Memory-Effekt?" Deutsche Apotheker-Zeitung vom 03.05.2019 [lesen] Beipackzettel und Fachinformation
- 5 Kommentare
-
- 1
-

-
- Biologika
- Nebenwirkungen
-
(und 2 mehr)
Markiert mit:
-
UV-Bestrahlung bei Psoriasis: Ab wann merkt man eine Besserung?
Angelina erstellte einem Thema in Vitamin-D3-Salben
Hallo, nachdem ich nun schon ein paar Wochen 3 x in der Woche zum Bestrahlen (UV) gehe und sich keine echte Besserung eingestellt hat, hat mein Hautarzt mir heute Psorcutan zusätzlich verschrieben. Das soll ich Abends auftragen und weiterhin bestrahlen. Allerdings steigert er die Sek-zahl jetzt doch. Die ganze Zeit blieb es bei 1:30...also 90 Sek. Jetzt wird wieder 10sekundenweise gesteigert. Hat jemand Erfahrung, ab wann man mit einer Besserung durch Psoructan überhaupt rechnen darf?? Danke für jede Antwort. Angelina- 12 Antworten
-
- Erfahrungen
- Lichttherapie
-
(und 1 mehr)
Markiert mit:
-
Hallo ihr lieben, ich nehme seit 2009 Fumaderm. Die Wirkung war bis ende 2016 auch super. Dann habe ich die üblichen Nebenwirkungen sehr oft und sehr stark bekommen.Meine Haut sieht aus wie ein Streuselkuchen. Viel schlimmer als bisher. Das Blutbild ist in Ordnung. Hat von euch jemand auch diese Erfahrung gemacht? Eventuell stellt meine Ärztin mich auf Otezla um.
-
- Erfahrungen
- Fumaderm
-
(und 2 mehr)
Markiert mit:
-
Fumaderm oder Lichttherapie – was soll ich zuerst machen?
Dynamosun erstellte einem Thema in Fumaderm und Skilarence
Hallo war neulich wieder beim Doc zur Kontrolle er meinte es sieht gut aus ich würde es gut Pflegen. Er verschrieb mir wieder Daivobet da ich es ohne Probleme auch über eine längere zeit nehmen könnte da es Kortison stufe 2 wäre naja ok. Desweiteren bekomme ich jetzt ein uvb kamm zum ausprobieren ( habe es nur leicht am Ellenbogen ,Knie Handrücken und paar kleine Stellen ) er sagt aber wir können es auch mit fumaderm probieren. Jetzt die Frage wie lange braucht Fumaderm um zu wirken und was soll ich machen erst uvb Lampe ausprobieren oder gleich Fumaderm nehmen- 1 Antwort
-
- Erfahrungen
- Fumaderm
-
(und 2 mehr)
Markiert mit:
-

Cosentyx – was ist das und wie wird es angewendet?
Claudia Liebram erstellte ein Artikel in Secukinumab (Cosentyx)
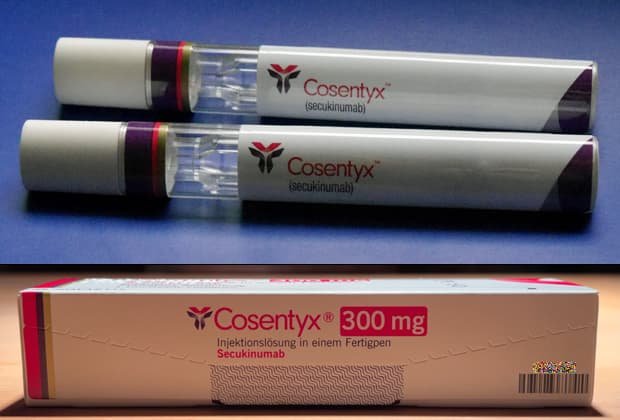
Cosentyx ist ein Medikament zur Behandlung der Schuppenflechte und der Psoriasis arthritis. Der Wirkstoff in Cosentyx heißt Secukinumab. Cosentyx gehört zur Gruppe der so genannten Biologika. Diese Stoffe heißen so, weil sie von lebenden Zellen hergestellt werden – das „Bio“ kommt also von Biologie (und nicht von „Bio“ wie im Lebensmittelmarkt). Bei Cosentyx handelt es sich um einen gentechnisch hergestellten humanen Antikörper gegen Interleukin-17A. Hersteller ist die Firma Novartis. Bei welcher Erkrankung wird Cosentyx angewandt? Cosentyx ist seit Januar 2015 zugelassen für die Behandlung einer Plaque-Psoriasis, die mittelschwer bis schwer ist. Außerdem ist es seit November 2015 zugelassen zur Behandlung von Psoriasis arthritis und ankylosierender Spondylitis (Morbus Bechterew). Wirkungsweise von Secukinumab Secukinumab ist ein humaner monoklonaler Antikörper, der das Interleukin-17A (IL-17A) neutralisiert. Es verhindert die Ausschüttung von entzündungshemmenden Zytokinen, Chemokinen und Mediatoren. Ist genug Secukinumab im Körper, erreicht es die Haut – und reduziert dort lokale Entzündungsmarker. Rötung, Verhärtung und Schuppung der Psoriasis-Stellen werden vermindert. IL-17A kommt im Körper eines Menschen natürlich vor. In gesundem Maße ist es an den üblichen Antworten auf Entzündung und Immunsystem beteiligt. Bei Plaque-Psoriasis aber kommt in den Schuppenflechte-Stellen zu viel IL-17A vor. Wie wird Cosentyx angewandt? Die Therapie sollte ein Arzt begleiten, der mit der Therapie der Schuppenflechte und / oder der Psoriasis arthritis einige Erfahrung hat. Cosentyx wird als Spritze oder als Pen verabreicht und subkutan – also unter die Haut – gespritzt. Das kann der Patient selbst tun, wenn er Erfahrung mit der Selbst-Injektion hat. Dabei sollte die Injektion aber möglichst nicht in Bereiche der Haut gesetzt werden, die von Psoriasis befallen sind. Dosis bei Schuppenflechte Empfohlen wird bei Schuppenflechte eine Dosis von 300 Milligramm Secukinumab. Seit Februar 2021 ist dafür nur noch die Anwendung eines einzelnen Pens oder der Spritze nötig. Zuvor musste man sich immer zwei Spritzen setzen. Cosentyx wird im ersten Monat einmal pro Woche gespritzt, danach alle vier Wochen. Wirkt das Medikament nach 16 Wochen nicht oder nicht ausreichend, sollten Arzt und Patient über ein Absetzen der Therapie sprechen. Wer mehr als 90 Kilogramm wiegt, kann Cosentyx auch alle zwei Wochen spritzen. Diese Dosierung wurde im Frühjahr 2022 zugelassen. Dass dieser Spritzen-Abstand eine Verbesserung bringen kann, wurde in einer Studie belegt. Dosis bei Psoriasis arthritis In einer Mitteilung zur Zulassung bei Psoriasis arthritis verwies der Hersteller Novartis auf eine Studie, in der bei 84 Prozent der Patienten mit Psoriasis arthritis die Gelenkzerstörung aufgehalten worden sei. Erste Erfolge in der Behandlung hätten sich nach ein bis drei Wochen gezeigt. Sie hätten auch nach zwei Jahren noch angehalten. Laut Zulassung wird Cosentyx bei Psoriasis arthritis in der Dosierung von 150 mg in den ersten vier Wochen wöchentlich gespritzt. Danach geht es einmal im Monat weiter. Wer neben der Psoriasis arthritis noch eine mittelschwere bis schwere Schuppenflechte hat oder auf TNF-alpha-Blocker nicht reagiert, kann die doppelte Dosis nehmen: Dann sind 300 mg pro Anwendung möglich. Dosis bei Kindern Kinder mit Schuppenflechte können ab einem Alter von 6 Jahren Cosentyx anwenden. Die empfohlene Dosis für Kinder bis 50 Kilogramm Gewicht ist eine Injektion mit 75 Milligramm Secukinumab. Alle Kinder, die schwerer als 50 Kilogramm sind, sollen eine 150-Milligramm-Injektion bekommen. Wenn die Wirkung dann noch nicht genügend ist, kann die Dosis auf 300 Milligramm erhöht werden. Wann darf Cosentyx nicht eingenommen werden? Betroffene, die eine chronische Infektion oder eine immer wieder auftretende Infektion hatten oder haben, sollten mit Cosentyx eher vorsichtig sein. Eine klinisch relevante, aktive Infektion gehört zu den Gegenanzeigen – spricht also gegen die Anwendung von Cosentyx. Das Gleiche gilt für Patienten mit aktiver Tuberkulose. Wer eine latente Tuberkulose hat, sollte vor Beginn der Therapie eine Anti-Tbc-Therapie machen. Noch deutlicher vorsichtig sollten Betroffene mit Morbus Crohn sein. In den Studien vor der Zulassung von Cosentyx traten Exazerbationen der Darmerkrankung auf – teilweise sogar mit schweren Fällen. Das geschah sowohl bei denen, die den Wirkstoff bekamen, als auch bei denen, die ein Placebo-Medikament erhielten. Schwangerschaft und Stillzeit Nein, im Gegenteil: Frauen im gebärfähigen Alter sollten während der Behandlung verhüten – und mindestens 20 Wochen danach. Zwar gab es in Tierversuchen keine direkten oder indirekten Schäden auch nicht am Embryo, bei der Geburt oder danach, dennoch sollte eine Schwangerschaft vermieden werden. Ebenso unbekannt ist, ob Cosentyx in die Muttermilch übergeht. Für die Auswirkung von Secukinumab auf die Zeugungsfähigkeit gibt es keine Untersuchungen. In Experimenten mit Tieren gab es keine nachteiligen Wirkungen in diesem Bereich. Mögliche Nebenwirkungen Sehr häufige Nebenwirkungen (bei einem von 10 Behandelten oder mehr) Infektionen der oberen Atemwege Häufige Nebenwirkungen (bei mehr als einem von 100 Behandelten aber weniger als bei einem von 10) Herpes im Mund (Oraler Herpes) Nasenlaufen (Rhinorrhö) Durchfall (Diarrhö) Gelegentliche Nebenwirkungen (bei mehr als einem von 1000 Behandelten, aber weniger als bei einem von 100) Nesselsucht (Urtikaria) Hefepilz-Infektion im Mund (Orale Candidose) Fußpilz (Tinea pedis) Entzündung des Gehörgangs (Otitis externa) Verminderung der neutrophilen Granulozyten im Blut (Neutropenie) Entzündung der Bindehaut (Konjunktivitis) Seltene Nebenwirkungen Rötung und Abschälung größerer Bereiche der Haut. Kann juckend oder schmerzhaft sein (exfoliative Dermatitis) Weitere Nebenwirkungen Seltene Fälle von anaphylaktischen Reaktionen Zunahme mukosaler od. kutaner Candidosen (leichte bis mittelschwere, nicht schwerwiegende Fälle) Mukokutane Candidose (einschl. ösophageale Candidose) Wechselwirkungen von Secukinumab Lebensimpfstoffe sind während der Behandlung mit Cosentyx tabu. Mit inaktivierten Impfstoffen oder Totimpfstoffen kann dagegen immunisiert werden. Unklar ist, wie sicher und wirksam Cosentyx ist, wenn man es mit Immunsuppressiva oder eine Lichttherapie kombiniert. Darum ging es in den Studien nicht. Was sollte man sonst noch wissen? Latex-Allergiker sollten vorsichtig sein: Die Kappe zum Schutz der Nadel enthält einen Abkömmling von Naturlatex. Überempfindlichkeitsreaktionen können vom Hersteller nicht ausgeschlossen werden. Wie bei allen Biologics sind es vor allem Infektionen, auf die Patient und Arzt achten sollten. Bei den Studien zur Zulassung von Cosentyx waren überwiegend die oberen Atemwege von Infektionen betroffen. Neu im „Sortiment“ der möglichen Nebenwirkungen ist dagegen eine Pilzinfektion der Mundschleimhaut ("mukokutane Candida-Infektionen“). Weniger als 1 Prozent der Teilnehmer in Studien mit Cosentyx entwickelten Antikörper gegen Secukinumab. Die Hälfte davon wiederum waren neutralisierende Antikörper. Dennoch wurden weder ein Verlust der Wirkung noch Unstimmigkeiten beim Abbau des Wirkstoffs im Körper beobachtet. Lagerung Cosentyx kommt in einer Einmalspritze oder in einem Pen aus der Apotheke. Es sollte nicht geschüttelt werden (im Übrigen auch nicht gerührt). Und: Es gehört in den Kühlschrank bei 2 bis 8 °C, nicht aber ins Tiefkühlfach. Das Medikament sollte im Karton bleiben, damit es vor Licht geschützt wird. 20 Minuten vor der Anwendung sollte Cosentyx aus dem Kühlschrank genommen werden. Empfohlen wird ein Blick auf den Inhalt. Der sollte klar sein, kann auch schon mal etwas gelblich sein. Ein Luftbläschen darin ist auch noch normal. Nicht normal sind deutlich sichtbare Teilchen (Partikel), eine trübe Flüssigkeit oder gar eine braune Färbung. Fällt der Spritzen-Termin einmal in eine Reise, hält Cosentyx vier Tage bei Raumtemperatur durch. Danach muss es aber wieder in den Kühlschrank. Kosten Eine Packung Cosentyx mit einer Spritze oder einem Pen à 300mg Secukinumab kostet etwa 1990 Euro (Stand Juli 2021). Das ist ein Listenpreis. Er kann durch spezielle Verträge oder andere Umstände anders sein. Die Angabe dient nur als ungefährer Anhaltspunkt. Eine Packung mit zwei Spritzen oder zwei Pens à 150 mg kostet genauso viel. Die Kosten werden von den gesetzlichen Krankenkassen übernommen, wenn der Arzt die Anwendung von Cosentyx für geboten hält. Preisentwicklung am Beispiel einer Packung mit einem Fertigpen mit 300 mg/2 ml Juli 2021: 1990 Euro (2 Pens a 150ml) Mai 2024: 1989,36 Euro Betreuungsprogramm Der Hersteller Novartis bietet für Patienten, die Cosentyx nehmen, zwei Telefonnummern an: Telefon 01802 232300 (Medizinischer Info-Service) Telefon 0800 26 73 690 (Servicecenter für Patienten mit Schuppenflechte oder Psoriasis arthritis) Beim Servicecenter kann man auch eine Kühltasche für den Transport des Medikamentes von der APotheke nach Hause bestellen. Verwendete Literatur Fachinformation Angaben des Herstellers "Secukinumab in Plaque Psoriasis — Results of Two Phase 3 Trials" in: The New England Journal of Medicine, 14. Juli 2014 Mehr zum Thema In unserem Forum berichten Anwender über ihre Erfahrungen mit Cosentyx. Erklärung und Bewertung des Wirkstoffs vom Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWIG) zur Anwendung bei Schuppenflechte (Psoriasis) Studiendaten zu Cosentyx In den letzten Studien mit dem Wirkstoff Secukinumab vor dessen Zulassung hatten 70 Prozent der Teilnehmer eine Verbesserung ihrer Plaque-Psoriasis um 90 oder 100 Prozent erreicht. 100 Prozent Verbesserung ist dabei gleichbedeutend mit einer kompletten Erscheinungsfreiheit. Angewendet wurde dabei 16 Wochen lang eine Dosis von 300 Milligramm gekommen. Laut Hersteller zeigte sich sein Medikament dem Biologics-"Klassiker" Enbrel überlegen. Nach zwei Wochen soll die Psoriasis bereits um die Hälfte reduziert worden sein – was bei Enbrel erst nach sieben Wochen der Fall gewesen sei. Studie 1 ("ERASURE") Eine Verbesserung der Psoriasis um 75 Prozent erreichten nach 12 Wochen 81,6 Prozent der Patienten mit 300 Milligramm Secukinumab 71,6 Prozent der Patienten mit 150 Milligramm Secukinumab 4,5 Prozent der Patienten mit einem Placebo Studie 2 ("FIXTURE") Eine Verbesserung der Psoriasis um 75 Prozent erreichten nach 12 Wochen 77,1 Prozent der Patienten mit 300 Milligramm Secukinumab 67,0 Prozent der Patienten mit 150 Milligramm Secukinumab 44,0 Prozent der Patienten mit Etanercept 4,9 Prozent der Patienten mit einem Placebo In einer Studie in Phase IIIb ("CLEAR") war Cosentyx nach Angaben des Herstellers wirksamer als Stelara (Wirkstoff: Ustekinumab). In weiteren Studien wurde untersucht, wie der Wirkstoff speziell auf eine Psoriasis an den Händen und Füßen, auf Nagelpsoriasis und bei einer Pustulosa an Händen und Füßen wirkt. Kurz gemeldet Dezember 2024: In einer Studie wurde untersucht, wie Cosentyx "in der freien Wildbahn" angewendet wird – also außerhalb von Studienzentren. Die Studie trägt die Abkürzung PROMPT. Das Fazit: Sprich: In den klinischen Studien bekamen auch Leute mit nicht ganz so starker Psoriasis das Medikament. Sie hatten vorher noch nicht so viel Erfahrung mit Biologika – und sie wogen weniger. [Quelle 1 und Quelle 2] Oktober 2023: In den USA kann Cosentyx nun auch in einer intravenösen Version angewendet werden – also als Infusion. Das gilt für die Behandlung von Psoriasis arthritis, von Morbus Bechterew und von Nicht-radiologischer axialer Spondyloarthritis (nr-axSpA). Die Dosis wird je nach Gewicht angepasst. Kontrolluntersuchungen sollen nicht notwendig sein. Die Infusion wird beim Arzt verabreicht und dauert 30 Minuten. [Quelle] Oktober 2022: Cosentyx hat bei Enthesitis-assoziierter Arthritis und bei juveniler (kindlicher) Psoriasis arthritis keinen Zusatznutzen gegenüber anderen Therapien. Das hat das Institut für Qualität und Wirtschaftlichkeit in der Medizin, kurz Iqwig, befunden. Der komplizierte Vorgang dieser Bewertung wird vom Iqwig hier erklärt. Am Ende geht's um Geld. Wenn kein Zusatznutzen belegt ist, kann der Hersteller eines Medikaments für gewöhnlich nicht mehr Geld für sein Produkt verlangen als vergleichbare Therapien kosten. [Quellen: Bewertung bei Enthesitis-assoziierter Arthritis bzw. bei juveniler Psoriasis arthritis] September 2022: Cosentyx-Hersteller Novartis bekam "Besuch" von Beamten der schweizerischen Wettbewerbsbehörde. Laut "laborjournal" ging es um rechtswidrige Sperr-Patente bei Cosentyx, die die Firma eingesetzt haben soll. [Quelle] März 2022: Bei Erwachsenen, die mehr als 90 Kilogramm wiegen, kann eine Umstellung auf eine Injektion alle zwei Wochen (statt vier) die Psoriasis verbessern. [Quellen: hier und hier] Februar 2021: Der Hersteller hat die Zulassung für einen Pen und eine Spritze mit 300 Milligramm Secukinumab bekommen. Die Anwender dieser höheren Dosis müssen dann künftig nicht mehr zwei Injektionen spritzen. [Quellen: hier und hier] Dezember 2020: In einer Studie wurde verglichen, ob Cosentyx und Stelara bei Patienten im realen Leben genauso gut wirken wie in den Studien vor der Zulassung. Tun sie nicht. [Quelle] Aber (von uns): Die Studienbedingungen sind bei den Zulassungsstudien eben ideal. Der schnöde Alltag bringt diese und jene Störfeuer mit sich, das die Wirkung beeinträchtigen kann. Juli 2020: Kinder ab 6 Jahren mit einer mittelschweren bis schweren Schuppenflechte können jetzt auch mit Cosentyx behandelt werden. [Quelle] November 2019: In einer Studie sollte gezeigt werden, ob Cosentyx bei Psoriasis arthritis deutlich besser wirkt als Humira. Hat nicht geklappt – rein statistisch, wie der Konzern erklärt. Das Ergebnis sei dennoch ermutigend. Oktober 2019: Hersteller Novartis verkündet, dass Cosentyx inzwischen das umsatzstärkste Medikament des Konzerns ist und der Erlös aus dem Geschäft damit gestiegen ist. Deshalb erhöht er seine Prognose für Umsatz und Gewinn. Juli 2019: Eine seltene Nebenwirkung kommt neu in den Beipackzettel: die Rötung und Abschälung der Haut größerer Körperpartien, die juckend oder schmerzhaft sein kann. Der Fachausdruck heißt exfoliative Dermatitis. Mai 2019: In einer Studie wurden verschiedene Spritzen-Intervalle untersucht. Das Ergebnis: Die 300-mg-Dosis alle vier Wochen ist die erfolgsversprechendste. Aber: Für Anwender, die mehr als 90 kg wiegen und nach 24 Wochen noch keine 90-prozentige Besserung ihrer Schuppenflechte bemerkt haben, könnte ein Spritzenintervall alle zwei Wochen nützlich sein. (Quelle: British Journal of Dermatology) November 2018: Die Dosierung von Cosentyx darf bei Psoriasis arthritis flexibler sein. Der Hersteller bekam grünes Licht, das künftig auch in die Packungsbeilage zu schreiben. (Quelle: cash.ch und andere) Juni 2018: In den USA darf der Hersteller nun in den Beipackzettel schreiben, dass Cosentyx auch die Zerstörung der Gelenke aufhalten kann. (Quelle: Pressemitteilung von Novartis) Mehr über Cosentyx -
Ich nehme das Otezla jetzt zwei Wochen und es geht mir prima! Mir ist nicht schlecht und ich muß mich auch nicht öfter lösen wie wir Jäger sagen. Alles Top ich hoffe das es so bleibt ein super Medikament. Schöne Grüße
- 8 Antworten
-
- Apremilast
- Erfahrungen
-
(und 3 mehr)
Markiert mit:
-

Gehen die Gelenkschmerzen mit Remicade auch weg?
kittycat57 erstellte einem Thema in Remicade und Co
hallo zusammen, gibts hier wirklich aktuell niemand der remicade bekommt?.. ich hatte schon mal gepostet aber keinerlei antwort erhalten... würde mich freuen, wenn sich mal jemand meldet.. kann ja auch übers postfach sein.. ich bekomme, nachdem humira leider seine wirkung eingestellt hatte, nun morgen die 2. dosis remicade. bis jetzt gehts mir super.. meine haut ist super gut geworden. wie sieht es aber mit den gelenkschmerzen aus.. gehen die auch weg? im moment spüre ich da noch keine besserung.. ich bekam vorher arcoxia.sollte dies 1x täglich nehmen. nach der ersten dosis hab ichs mal abgesetzt in der hoffnung, dass auch das remicade da wirkt. leider trifft dies nicht zu. also.. bitte melde euch.. würde mich gerne austauschen. gglg- 2 Antworten
-
- Psoriasis arthritis
- Remicade
-
(und 1 mehr)
Markiert mit:
-

Neotigason bei Schuppenflechte: Wann hat das Medikament bei Euch angeschlagen?
Gast erstellte einem Thema in Neotigason
Hi Leute!!! Wer hat schon Erfahrung mit Neotigson gemacht? Ich schlucke das Zeug schon seit einem Monat aber leider habe ich noch keine Wirkung festgestellt( wenn man die Nebenwirkungen nicht betrachtet!!! ).- 24 Antworten
-
- Erfahrungen
- Nebenwirkungen
-
(und 3 mehr)
Markiert mit:
-
Neotigason bei Schuppenflechte: Wann hat das Medikament bei Euch angeschlagen?
Murmelchen erstellte einem Thema in Neotigason
Hallobin ganz neu hier und auch das aller erste mal im netzt. habe seit ende mai zum ersten mal schuppenflechte am gesammten körper und pusteln an den händen und füßen. salben und kortisontabletten haben immer nur kurzzeitig geholfen - nach absetzen kam alles wieder zurück. seit 8 tagen nehme ich nun neotigason und die symtome gehen zurück und gleichzeitig schuppt/pellt sich die haut. mal abgesehen von den anderen nebenwirkungen schlägt die behandelung meines erachtens gut an. gibt es irgent jemanden der ähnliche erfahrungen gemacht hat. mich verwundert die kürze der zeit - mein arzt sagte es dauert bestimmt 4 wochen bis sich etwas tut. habe in der ersten woche 50mg genommen und seit heute 25mg.- 24 Antworten
-
- Erfahrungen
- Nebenwirkungen
-
(und 3 mehr)
Markiert mit:
-
Neotigason bei Schuppenflechte: Wann hat das Medikament bei Euch angeschlagen?
Dorolein erstellte einem Thema in Neotigason
Hallo,wer hat Erfahrung mit dem Medikament Neotigason gemacht? Bin gerade in Bad Bentheim und bekomme nun die Tabletten.ist zur Zeit jemand von Euch auch da? LG Dorolein- 24 Antworten
-
- Erfahrungen
- Nebenwirkungen
-
(und 3 mehr)
Markiert mit:
-

Neotigason bei Schuppenflechte: Wann hat das Medikament bei Euch angeschlagen?
Gast erstellte einem Thema in Neotigason
Hi Leute, ich bitte Euch um Eure Erfahrungen mit Neotigason. Nehme jetzt seit drei Tagen 50mg/tgl. Mein Hautarzt sagte zu mir, ich werde wohl 1 Monat lang Nebenwirkungen haben, bis überhaupt etwas passiert, aber dann soll es super helfen. Meine Frage: Kann es sein, das es jetzt schon nach drei Tagen irgendwie anschlägt? Ich pelle von oben bis unten und es hört nich auf. Ich bin sozusagen ständig mit den Knipser zugange, weil es in dicken Placken runterkommt. Kann doch ganich sein oder? Meinen Arzt konnt ich heut nich mehr erreichen, werde ihn wohl Montag mal eben anrufen, aber wenn mir jetzt schon jemand was sagen könnte, wär ich echt dankbar!- 24 Antworten
-
- Erfahrungen
- Nebenwirkungen
-
(und 3 mehr)
Markiert mit:
-
Hallo, Ich war vorgestern in der Hautklinik und mir wurde sofort eine Behandlung mit Fumaderm vorgeschlagen. Die Behandlung fängt am 12. Mai in Verbindung mit einem zehntägigen Aufenthalt in der Klinik an. Kann mir jemand sagen, ob Fumaderm auch lange hilft? Ich war vor 3 Jahren bereits 10 Tage in der Klinik und habe ehrlich gesagt Angst davor, dass es immer wieder so schlimm wird, dass ich in die Klinik muss. Bisher habe ich es nie zu Hause alleine behandeln können. Aber meiner Meinung nach lag es an den falschen Ärzten, die mir nie richtig zugehört haben und auch nicht verstanden haben, wie groß die psychische Belastung ist. Ich kämpfe seit 17 Jahren (seit ich 5 Jahre alt war) mit der Schuppenflechte und momentan ist meine letzte Hoffnung Fumaderm. Ich bedanke mich schonmal vorab für hilfreiche Antworten :-)
- 5 Antworten
-
- Erfahrungen
- Fumaderm
-
(und 3 mehr)
Markiert mit:
-
Cosentyx bei Psoriasis vulgaris+ Psoriasis-Arthritis Nach MTX( keine Wirkung auf die Haut) Otetzla, hat auf beides gut gewirkt. Nach Coronainfektion war die Wirkung aufgehoben. Nächster Versuch mit Humira …. gar keine Wirkung. Aktuell Cosentyx 150 mg …. und es wirkt ohne Nebenwirkungen. Noch ist nicht alles komplett verschwunden wie unter Otezla aber auf einen guten Weg. Beim nächsten Termin bei der Rheumatologin werde ich nach einer Dosiserhöhung fragen, da in vielen Berichten von 300mg geschrieben wird.
- 2 Antworten
-
- 1
-

-
Hallo an alle, die Erfahrungen mit MTX gemacht haben. Ich habe nun endlich ganz offieziell nach mehreren Jahren meine Diagnose Psoriasis Arthritis erhalten und nehme seit 8 Wochen MTX 15mg zunächst als Tablette, mittlerwiele wegen zunehmender Magenschmerzen im Wechsel als Pen ein. Bisher habe ich nur Nebenwirkungen, aber keine Besserung meiner Schmerzen in den Gelenken, sowie meiner PSO auf der Kopfhaut. Wahrscheinlich bin ich zu ungeduldig🙃 Aber nunja wenn man sich schon entscheidet MTX zu nehmen, dann möchte man natürlich, das die Beschwerden besser werden. Welche Erfahrungen habt ihr denn so gemacht?
- 11 Antworten
-
- Erfahrungen
- MTX
-
(und 2 mehr)
Markiert mit:
-

MTX oder Methotrexat – was ist das und wie wird es angewendet?
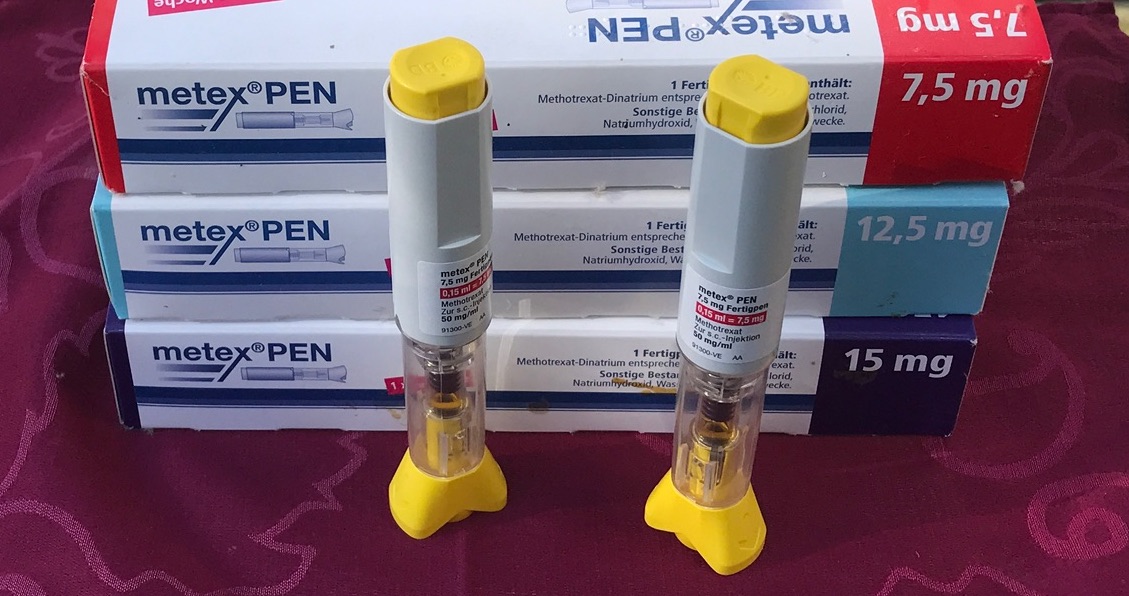
Redaktion erstellte ein Artikel in Methotrexat
Der Wirkstoff Methotrexat stammt aus der Krebsmedizin. Dort wird er in der Chemotherapie eingesetzt. In einer niedrigeren Dosis ist er auch bei chronisch-entzündlichen Erkrankungen wie der Psoriasis arthritis oder bei mittelschwerer und schwerer Schuppenflechte wirksam. Außerdem wird er bei Rheumatoider Arthritis und bei Morbus crohn angewendet. Ein anderer Name für den Wirkstoff ist Amethopterin. Ausführlich heißt er Methotrexat-Dinatrium. Die Medikamente heißen oft Methotrexat oder MTX, kombiniert mit dem Namen des Herstellers. Andere Namen sind Lantarel, metex oder Nordimet. Dieses Medikament ist rezeptpflichtig. Wirkmechanismus Methotrexat wird bei Autoimmunerkrankungen wie der Schuppenflechte oder der Psoriasis arthritis eingesetzt, um eine krankhafte Aktivität (Überaktivität) des Immunsystems zu unterdrücken bzw. zu modifizieren. Dosierung Methotrexat kann bei Psoriasis oder Psoriasis arthritis als Spritze, Pen oder als Tablette verschrieben werden. Wer sich für eine Injektion entscheidet, spritzt sich den Wirkstoff oft selbst. Bei einer Gabe als Spritze oder Pen wird MTX vom Körper besser aufgenommen. MTX gibt es in vielen Dosierungen. Zur Behandlung der Schuppenflechte oder der Psoriasis arthritis werden Medikamente mit 5 bis 20 Milligramm Methotrexat eingesetzt. Für die Therapie der Haut-Psoriasis empfehlen die Experten in der Leitlinie einen Einstieg mit 15 Milligramm, vorzugsweise als Spritze oder Pen. Wird die Psoriasis nicht deutlich besser, kann demnach auf eine Dosis von 20 Milligramm gesteigert werden. In der Dauertherapie wird eine niedrigere Dosierung gesucht, bei der MTX dann noch gut wirkt. In der Fachinformation wird bei Psoriasis oder Psoriasis arthritis allerdings ein Beginn mit 7,5 mg MTX und eine schrittweise Steigerung auf maximal 20 Milligramm empfohlen. Es dauert durchschnittlich vier oder auch zehn Wochen, bis eine Wirkung zu bemerken ist – anhängig von der Dosis. Wichtig ist: MTX wird nur einmal pro Woche eingenommen oder gespritzt. Wir haben von Einzelfällen gehört, in denen MTX zweimal pro Woche und dann in noch kleinerer Dosierung angewendet wurde – aber das waren wie gesagt Einzelfälle. MTX und Folsäure MTX blockiert den Folsäure-Stoffwechsel – darauf beruht seine Wirkung, und deshalb ist das durchaus ein erwünschter Effekt. Nur will man das auch nicht ewig haben. Deshalb sollen Folsäure-Tabletten den Folsäure-Spiegel wieder anheben. Sie mildern also Nebenwirkungen ab. Die Folsäure-Gabe soll zum Beispiel die Leber entlasten, weniger Magen-Darm-Probleme oder Entzündungen der Mundschleimhaut auftreten lassen. Außerdem soll Methotrexat damit besser wirken. Die Folsäure-Tabletten werden frühestens 24 Stunden nach Anwendung von MTX eingenommen. Manchen Patienten wird vor allem von Rheumatologen eine Einnahme nach 48 Stunden empfohlen, weil das MTX 24 Stunden im Körper bleibt, sein Abbauprodukt noch weitere 24 Stunden. Kommen die Folsäure-Tabletten also zu früh, wird die Wirkung von MTX abgeschwächt oder gar ganz aufgehoben. Vorteile vom MTX-Pen Seit Anfang Januar 2013 gibt es Methotrexat auch im so genannten Pen. Damit soll es Menschen mit Psoriasis oder Psoriasis arthritis leichter fallen, sich den Wirkstoff selbst zu spritzen, denn es gibt Patienten, die damit Probleme haben – vor allem Menschen mit einer „Spritzen-Phobie“. Die mussten "früher" einmal in der Woche zum Arzt, um sich MTX spritzen zu lassen. Die Hersteller der Biologika haben das schon vor einigen Jahren erkannt und statt einer Spritze den „Pen“ (dtsch. Stift) entwickelt. Der Hersteller medac übernahm diese anwenderfreundliche Technik für sein MTX-Präparat. Der Patient muss nicht mehr die Nadel (Kanüle) am Körper ansetzen, dann zustechen und das Mittel hineinspritzen. Stattdessen setzt er lediglich den Pen am Körper an und drückt auf den Knopf. Die Nadel springt heraus, und die Flüssigkeit findet selbständig ihren Weg. Das ist einfacher und weniger Angst einflößend, als wenn man mit der Nadel hantieren muss. Das Ganze ist auch für alle einfacher, die Probleme mit den Finger- oder Handgelenken haben. Wir finden: Das ist möglicherweise die patientenfreundlichere Lösung. MTX darf nicht genommen werden bei... schweren Infektionen Stomatitiden, Ulzera des Magen-Darm-Traktes ausgeprägten Einschränkungen der Leberfunktion ausgeprägten Einschränkungen der Nierenfunktion (Kreatinin-Clearance unter 60 ml/min) Funktionsstörungen des hämatopoetischen Systems (zum Beispiel nach einer Radio- od. Chemotherapie) Immundefizienz erhöhtem Alkoholkonsum offensichtlichen bzw. labordiagnostisch gesicherten Immunmangelsyndromen Wann sollte man besonders aufmerksam sein? Diese Einschränkungen sind so genannte relative Gegenanzeigen. Das heißt, dass ein Medikament dann mit besonderer Vorsicht angewendet werden muss. Ob das Medikament dennoch eingesetzt werden kann und in welcher Dosierung, kann letztlich nur der Arzt entscheiden. bei Nierenfunktionsstörungen bei Leberfunktionsstörungen bei dem Gebrauch von Arsen in der Vorgeschichte bei chronisch kongestiver Kardiomyopathie bei Adipositas im hohen Alter bei Diabetes mellitus bei Hepatitis in der Vorgeschichte bei offensichtlicher Ineffektivität bei Colitis ulcerosa bei Durchfall beim gleichzeitigen Gebrauch von nichtsteroidalen Antirheumatika bei Gastritis Schwangerschaft und Stillzeit Ganz klar: MTX bzw. Methotrexat kann in der Schwangerschaft oder in der Stillzeit nicht angewendet werden. Nebenwirkungen von MTX bzw. Methotrexat sehr häufig Bauchschmerzen, Übelkeit, Erbrechen Appetitlosigkeit (Anorexie) Anstieg von Leberenzymen und Anstieg anderer Leberwerte Haarausfall (rückgängig zu machen) Stomatitis Häufig Herpes zoster Müdigkeit und Benommenheit Kopfschmerzen Thrombozytopenie Leukozytopenie Lungen-Probleme Geschwüre an der Mundschleimhaut Durchfall (Diarrhö) Exantheme, Erytheme und Juckreiz Gelegentlich Fieber Verwirrtheit Schwindel Depression Infektionen Ausprägung eines Diabetes mellitus Rachenentzündung Selten Knochenmarksuppression mit Leukopenie Infektionen Sepsis Agranulozytose Panzytopenie Leberfibrose und Leberzirrhose Magengeschwüre Nephrotoxizität Augen: Sehstörungen Stimmungsschwankungen Sehr selten Interstitielle Pneumonie Alveolitis Augen: Sehverschlechterung oder Retinopathie Lymphome Dies ist eine Auswahl der möglichen Nebenwirkungen von MTX bzw. Methotrexat. Der Beipackzettel und die Fachinformation liefern die vollständige Liste. In unserem Forum berichteten zum Beispiel mehrere Anwender von einer Gewichtszunahme während der MTX-Therapie. Spätfolgen wurden und werden vor allem an Leber und Nieren befürchtet. Früher wurden deshalb zum Beispiel nach jahrelanger Einnahme eine Punktion der Leber gemacht. Das ist inzwischen nicht mehr oft der Fall. Allerdings soll die Funktionstüchtigkeit beider Organe immer wieder in den heute üblichen Laborkontrollen überprüft werden, damit mögliche Langzeitnebenwirkungen rechtzeitig erkannt werden. MTX und das Krebsrisiko Bei Menschen, die Methotrexat wegen ihrer Psoriasis angewendet haben, zeigte sich ein leicht (!) erhöhtes Risiko, an Krebs zu erkranken. Zuletzt gab es dazu Daten in einer Studie aus dem Jahr 2017. Darin wurde unter anderem geschaut, wie viele Teilnehmer einer Studie innerhalb von zwei Jahren während einer MTX-Therapie an Krebs erkrankten. Unter den Teilnehmern mit MTX waren das 13,9 Prozent – in einer Vergleichsgruppe 12,4 Prozent. Wechselwirkungen von Methotrexat Bei gleichzeitiger Anwendung mit folgenden Medikamenten oder Wirkstoffen wird Methotrexat langsamer aus dem Körper ausgeschieden. Üblicherweise muss dann die Dosis angepasst werden: Ciclosporin Salicylate Sulfonamide Probenecid Penicilline Colchicin nichts-steroidale Antiphlogistika (Naproxen, Ibuprofen etc.) Bei gleichzeitiger Anwendung dieser Präparate werden Knochenmark oder der Magen-/Darm-Trakt stärker in Mitleidenschaft gezogen: Äthanol Co-Trimoxazol Pyrimethamin Chloramphenicol Sulfonamide Prostaglandisynthetasehemmer Zytostatika Diese Wirkstoffe verhindern, dass MTX an Proteine gebunden wird, was nötig wäre: Prostaglandinsynthetasehemmer Probenecid Barbiturate Phenytoin Retinoide Sulfonamide Sulfonylharnstoffe Tetrazykline Co-Trimoxazol Chloramphenicol Wird Methotrexat gleichzeitig mit diesen Medikamenten eingenommen, steigt die Giftigkeit für die Leber: Retinoide Ethanol Leflunomid Bei gleichzeitiger Einnahme von Dipyridamol droht sich Methotrexat in Zellen anzusammeln. Laborkontrollen Vor Beginn der Behandlung mit MTX sollten diese Untersuchungen gemacht werden: Blutbild Erhebung der Leberwerte ALAT, ASAT, γGT Erhebung des Nierenwerts Kreatinin Lebersonographie Ausschluss von Hepatitis B Ausschluss von HIV/Hepatitis-C Röntgen der Lunge evtl. Untersuchung auf Leberfibrose Danach werden die ersten drei Untersuchungen nach einer Woche und nach 6 Wochen wiederholt. In der Langzeit-Therapie sollten sie alle 6 bis 12 Wochen eingeplant werden. Am Ende entscheidet immer der Arzt, wie oft er damit auf Nummer sicher gehen will. Die Lebersonographie sollte bei einer Dosis von 15 Milligramm und mehr einmal pro Jahr wiederholt werden. Was sollte man sonst noch wissen? MTX wird bei Psoriasis und Psoriasis-arthritis einmal wöchentlich gegeben. Praktischerweise sollte das immer der gleiche Wochentag sein. Wenn die Einnahme oder Spritze mal vergessen wurde, sollte beim nächsten Termin nicht die doppelte Dosis benutzt werden. Bei eingeschränkter Nierenfunktion muss die Dosierung angepasst werden. Bei (pathologischen) Flüssigkeitsansammlungen in Körperhöhlen muss die Dosis ebenfalls angepasst werden. Bei älteren Patienten sollte der Arzt regelmäßig und engmaschig die Nieren- und Leberwerte testen und die Dosis gegebenenfalls anpassen. Wegen der Wirkung auf die Leber sollte während der MTX-Behandlung auf Alkohol verzichtet werden. Je länger die Therapie andauert, um so mehr steigt das Risiko einer Leberfibrose. Impfungen mit Lebendimpfstoffen sollten vermieden werden, weil danach das Risiko einer Infektion bei einem Menschen mit eingeschränktem Immunsystem erhöht ist. Männer, die Methotrexat einnehmen, sollten während der Behandlung und drei Monate danach kein Kind zeugen. Frauen, die MTX einnehmen, sollten während der Behandlung und drei Monate danach nicht schwanger werden. Empfohlen wird eine regelmäßige Inspektion der Mundhöhle und des Rachens, um Schleimhautveränderungen rechtzeitig zu bemerken. Eine Lagerung sollte nicht über 25 °C erfolgen. Preis von MTX bzw. Methotrexat Zum Vergleich haben wir herausgesucht, welche Kosten für MTX bzw. Methotrexat auflaufen (Stand Oktober 2022). Das sind immer Listenpreise, die durch Verträge zwischen den Herstellern und den Krankenkassen auch etwas höher oder niedriger sein können. Sie dienen deshalb nur als ungefährer Anhaltspunkt. Dosis pro Tablette° pro Spritze* 2,5 mg 0,58 Euro - 5 mg 0,87 Euro - 7,5 mg 1,06 Euro 10,02 Euro 10 mg 1,30 Euro 12,52 Euro 12,5 mg - 14,11 Euro 15 mg 1,93 Euro 15,52 Euro 17,5 mg - 16,83 Euro 20 mg - 18,02 Euro ° Beispielrechnung bei einer Packung mit 30 Stück von Hexal, nachgeschlagen bei DocMorris * Beispielrechnung bei einer Packung mit 12 Stück von ratiopharm, nachgeschlagen bei DocMorris Tipps zum Weiterlesen In unserem Forum tauschen sich Anwender über ihre Erfahrungen mit MTX und Methotrexat aus. Informationen über den Wirkstoff bei Wikipedia Informationen bei rheuma-online.de Informationen im "Bulletin zur Arzneimittelsicherheit" vom BfArM und PEI wegen immer wieder vorkommender Überdosierung; manchmal wird MTX versehentlich täglich statt wöchentlich genommen. Der Hersteller medac hat für Patienten, die sich MTX selbst spritzen, mehrere Broschüren herausgegeben – über die Selbstinjektion, einen Elternratgeber, eine Patienteninformation, über Reisen mit chronisch-entzündlichen Erkrankungen oder auch eine "Patientenbroschüre Psoriasis & Psoriasis arthritis". Sie können alle von dieser Seite aus heruntergeladen werden. Dort findet sich auch eine "Flugbescheinigung", wenn MTX mal mit ins Flugzeug genommen werden muss. Von der Pharmafirma Hexal gibt es einen Therapie-Pass für MTX-Patienten. Darin können die Behandlungen, der Verlauf und Laborwerte eingetragen werden. Den kann ein Arzt oder Apotheker hier besorgen. Weitere Broschüren etc. gibt es einfacher. Videos zur Anwendung von MTX Hersteller medac zeigt in einem Video, wie seine Medikamente richtig angewendet werden. So wird die metex Fertigspritze angewendet. Weitere Artikel zum Thema MTX Methotrexat: Worauf Patienten hingewiesen werden sollten (Pharmazeutische Zeitung, März 2025) MTX nur einmal wöchentlich – das ist das aller-, allerwichtigste, wenn Menschen mit Schuppenflechte oder Psoriasis arthritis Methotrexat verschrieben bekommen. In dem Artikel in der Pharmazeutischen Zeitung stehen aber noch ein paar interessante Hinweise für den Alltag. Zusammengetragen hat sie eine Fachapothekerin bei einer Weiterbildung für Apotheker. Die Tabletten sollten nüchtern und vor allem nicht mit Milchprodukten eingenommen werden, da ansonsten die Aufnahme des Wirkstoffs im Körper vermindert ist. Mit einem Wirkeintritt sei innerhalb von sechs bis acht Wochen zu rechnen. Eine Warnung davor, MTX nicht gleichzeitig mit NSAR/COX-2-Hemmern anzuwenden, kann ignoriert werden. »Bei wöchentlichen Gaben von weniger als 30 mg pro Woche MTX ist das meist unproblematisch«, sagte der Experte. Den Patienten könne aber empfohlen werden, das nicht steroidale Antirheumatikum (NSAR) nicht am selben Tag einzunehmen wie MTX. Zur Milderung von Nebenwirkungen wird 24 bis 48 Stunden nach der MTX-Gabe standardmäßig 5 bis 10 mg Folsäure substituiert. Eine der häufigsten unerwünschten Wirkungen ist Übelkeit. »Die Einnahme oder Gabe von MTX erfolgt am besten abends, dann schläft man über die Übelkeit hinweg«, riet die Apothekerin. Ein profaner, aber wichtiger Tipp: Die Patienten sollten ausreichend trinken, denn ein Flüssigkeitsmangel kann die Nebenwirkungen von MTX verstärken. Folsäure bei MTX – wozu und was es bringt (Ärzte Zeitung, November 2022) Professor Klaus Krüger vom Rheumatologischen Praxiszentrum St. Bonifatius in München hat auf einem Kongress in Berlin mehr über Folsäure und MTX berichtet. Wer Folsäure nimmt, bleibt dem MTX länger treu. Und: Studien zeigten, dass Folsäure dafür sorgt, dass weniger Übelkeit und Bauchschmerzen auftreten die Leberenzyme nicht so stark steigen Teilnehmer nicht so viel Haarausfall hatten Empfohlen werden 5 bis 10 mg pro Woche. Es gab wohl auch mal einen Versuch in den Niederlanden, bei dem 1 mg pro Tag genommen wurden und das besser vertragen wurde. "Das Konzept sei zwar nicht weiterverfolgt worden", heißt es im Artikel. "Aber: ,In Deutschland haben wir ein Präparat, das die 1-mg-Dosis enthält.'" MTX erhöht das Melanom-Risiko sehr, sehr leicht (Apotheke adhoc, Oktober 2022) Wer nur die Überschrift vom Apotheken-Portal liest, mag erschrecken. Im Text wird klar: Forscher haben untersucht, ob Leute, die niedrig dosiertes MTX nehmen, später mehr Melanome bekommen. Ihr Ergebnis: MTX-Anwender hatten ein geringfügig erhöhtes Risiko. Spätere Analysten wiederum bestätigten das nicht. In Zahlen ausgedrückt: Wenn 18.630 MTX anwenden, bekommt einer ein Melanom. "Apotheke adhoc" schreibt dann auch: Naja, Hauptsache, die Überschrift "knallt". Koffein oder Schokolade können Nebenwirkungen von MTX lindern (Pharmazeutische Zeitung) Methotrexat: Todesfälle durch falsche Dosis (Deutsches Ärzteblatt, Januar 2020) Obwohl es mehr als deutlich in der Packungsbeilage und auf der Packung steht, haben Betroffene das niedrig dosierte Methotrexat täglich statt wöchentlich eingenommen. Das ist so gefährlich, dass es zum Tod führen kann. Koffein oder Schokolade können Nebenwirkungen von MTX lindern (Pharmazeutische Zeitung, 31.07.2018) Auch Koffein könne die Verträglichkeit bessern, erklärte der Dermatologe anhand einer indischen Studie. 120 Patienten mit erheblicher MTX-Unverträglichkeit sollten am Therapietag entweder mehr Kaffee trinken oder, wenn sie bis dato noch keinen Kaffee tranken, zwei bis drei Tassen Instant-Kaffee oder vier bis acht Stück dunkle Schokolade zu sich nehmen. Niedrig dosiertes MTX beim Papa soll Schwangerschaft nicht stören (rheuma-online.de, 06.03.2014) Nimmt der potenzielle Papa vor der Zeugung niedrig dosiertes MTX, soll das die Schwangerschaft seiner Partnerin nicht negativ beeinflussen. Was die Folsäure nach MTX macht und was nicht (Cochrane, 31.05.2013) Forscher haben untersucht, wie Folsäure bei MTX-Anwendern wirkt. Ein Hinweis noch: Alle Angaben hier beziehen sich ausschließlich auf die Anwendung des Medikamentes bei Psoriasis oder Psoriasis arthritis und nicht auf die Anwendung bei anderen Krankheiten. Verwendete Literatur Leitlinie zur Therapie der Psoriasis vulgaris Fachinformationen von Medikamenten Beipackzettel mehrerer MTX-Präparate- 35 Kommentare
-

Stelara und Ustekinumab – was ist das und wie wird es angewendet?
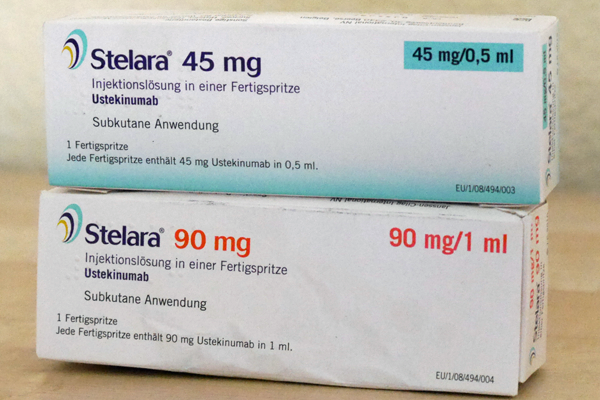
Redaktion erstellte ein Artikel in Ustekinumab
Stelara ist ein Medikament zur Behandlung von Schuppenflechte und Psoriasis arthritis. Der Wirkstoff darin heißt Ustekinumab. Weitere Medikamente mit dem Wirkstoff heißen Absimky, Eksunbi, Fymskina, Imuldosa, Qoyvolma, Otulfi, Pyzchiva, Steqeyma, Usymro und Uzpruvo. Diese Medikamente sind rezeptpflichtig. Stelara gehört zur Gruppe der so genannten Biologika. Diese Stoffe heißen so, weil sie von lebenden Zellen hergestellt werden – mit „Bio“ wie man es vom Lebensmittelmarkt kennt hat das nichts zu tun. Bei Ustekinumab handelt es sich um einen gentechnisch hergestellten humanen Antikörper gegen bestimmte entzündliche Botenstoffe (die Zytokine Interleukin-12 und Interleukin-23). Ustekinumab gibt es als Spritze in zwei verschiedenen Dosierungen für die subkutane Anwendung – also zum Spritzen unter die Haut. Stelara ist seit Januar 2009 in der EU zugelassen. Uzpruvo wurde im Januar 2024 zugelassen. Es ist ein sogenanntes Biosimilar – ein "Nachbau" von Stelara. Pyzchiva erhielt die Zulassung im April 2024. Eksunbi, Fymskina und Otulfi kamen im Juli 2024 hinzu. Bei welcher Erkrankung wird Ustekinumab angewandt? Ustekinumab kann bei erwachsenen Patienten mit mittelschwerer bis schwerer chronischer Plaque-Psoriasis angewandt werden, wenn andere innerlich angewandte Therapien einschließlich Ciclosporin, Methotrexat oder PUVA nicht genügend gewirkt haben, kontraindiziert sind oder nicht vertragen werden. Heranwachsende ab 6 Jahren können Stelara bekommen, wenn ihre Schuppenflechte mit anderen innerlichen Therapien oder einer Lichttherapie nicht in den Griff zu bekommen ist – oder wenn sie diese Therapien nicht vertragen. Außerdem kann es bei Erwachsenen mit Psoriasis arthritis eingesetzt werden – dann allein oder in Kombination mit Methotrexat, wenn so genannte DMARDs nicht ausreichend wirken. Für die Anwendung bei Psoriasis arthritis hatte der Hersteller vor allem die Ergebnisse aus zwei groß angelegten Studien angeführt. Darin waren die Wirksamkeit und die Sicherheit von Stelara untersucht worden, wenn eine Dosis von 45 oder 90 Milligramm zu Beginn, nach vier und dann alle zwölf Wochen gegeben wurde. Die Studien trugen den Titel PSUMMIT I und II. Andere Krankheiten, mit denen Stelara behandelt werden kann, sind Morbus Crohn und Colitis ulcerosa. Wirkmechanismus Die körpereigenen Zytokine Interleukin-12 (Il-12) und Interleukin- 3 (Il-23) sind an der Aktivierung von Immunzellen beteiligt, die bei der Entstehung und Aufrechterhaltung der Psoriasis von Bedeutung sind. Ustekinumab ist ein humaner monoklonaler Antikörper, der hoch spezifisch an eine Untereinheit dieser Zytokine bindet und dadurch die Bindung an ihre Andockstellen auf der Oberfläche der Immunzellen verhindert. Die Kaskade von Entzündungsreaktionen wird dadurch unterbrochen. Wie wird Ustekinumab angewandt? Es wird empfohlen, dass die Behandlung mit Stelara von speziellen Fachärzten eingeleitet und überwacht wird, die über viel Erfahrung mit der Psoriasis-Behandlung mit Biologika verfügen. Die Therapie wird bei erwachsenen Patienten mit Plaque-Psoriasis mit einer Injektion von 45 mg unter die Haut (subkutan) begonnen. Eine weitere Dosis von 45 mg erfolgt nach vier Wochen und anschließend alle 12 Wochen als Erhaltungstherapie. Bei Patienten mit einem Körpergewicht über 100 kg kann alternativ auch eine Dosis von 90 mg eingesetzt werden. Bei Patienten die nach einer Behandlungsdauer von bis zu 28 Wochen keine wesentliche Besserung zeigen, sollte ein Absetzen der Therapie erwogen werden. Ustekinumab wird als subkutane Injektion im Bereich der Vorderseite der Oberschenkels, des Bauches (mindestens 5 cm entfernt vom Bauchnabel) oder an der Außenfläche der Oberarme verabreicht. Die Injektionsstelle sollte möglichst frei von Psoriasis-Herden sein. Wann darf das Medikament nicht angewandt werden? bei bekannter Überempfindlichkeit gegen den Wirkstoff oder einen der anderen Inhaltsstoffe bei aktiven schweren Infektionen bei aktiver Tuberkulose Worauf müssen Arzt und Betroffener besonders achten? Mit Ustekinumab wurde ein neuer Weg in der Behandlung der Psoriasis beschritten. Die Wirksamkeit und Sicherheit war zum Zeitpunkt der Zulassung nur bis zu einem Zeitraum von drei Jahren untersucht – über mögliche Langzeitfolgen der Behandlung kann daher noch keine Aussage gemacht werden. Darüber muss der Arzt Sie vor der Behandlung aufklären und ihr schriftliches Einverständnis einholen. Ustekinumab unterdrückt das körpereigene Immunsystem und kann daher unter Umständen das Infektionsrisiko erhöhen bzw. latent vorhandene Infektionen wieder aufflackern lassen. Bei klinisch bedeutsamen, aktiven Infektionen darf der Wirkstoff daher nicht verabreicht werden. Auch bei einer bekannten Neigung zu immer wieder auftretenden Infektionen ist Vorsicht geboten. Besonders gefürchtet ist unter der Behandlung mit Stelara das Wiederaufflackern einer nicht richtig ausgeheilten Tuberkulose (TBC). Ihr Arzt wird Sie daher ausführlich befragen, ob Sie jemals an einer TBC erkrankt waren oder Kontakt mit TBC-Kranken hatten. Zusätzlich wird unter Umständen mittels Röntgenaufnahme und/oder Hauttest (Tuberkulin-Test) nach einer inaktiven (latenten) Tuberkulose gefahndet. Wird eine aktive Tuberkulose festgestellt, darf mit der Therapie mit Stelara nicht begonnen werden. Bei einer inaktiven Tuberkulose wird zuerst eine Anti-Tuberkulosetherapie eingeleitet. Auch wenn sich vor der Therapie keine Hinweise für eine Tuberkulose ergeben haben, ist eine spätere Infektion oder ein Wiederaufflackern nicht völlig ausgeschlossen. Sie sollten daher während des Behandlungszeitraums besonders auf mögliche Anzeichen einer Tuberkulose wie anhaltender Husten, Gewichtsverlust, niedriges Fieber und Nachtschweiß achten und ggf. sofort Ihren Arzt informieren. Auch andere Infektionen können unter Ustekinumab gehäuft auftreten bzw. schwerer verlaufen. Ihr Arzt wird daher versuchen, Infektionen vor der Behandlung weitgehend auszuschließen. Tritt eine schwere Infektion während der Behandlung auf, muss die Behandlung mit Ustekinumab möglicherweise abgebrochen werden, bis die Infektion unter Kontrolle ist. Beim heutigen Wissenstand kann nicht ganz ausgeschlossen werden, dass Ustekinumab durch die Unterdrückung des Immunsystems auch das Risiko für bösartige Erkrankungen erhöht. Es bestehen keine Erfahrungen bei Patienten mit einem bösartigen Tumor in der Vorgeschichte oder bei einem Auftreten solch eines Tumors während der Behandlung. In diesen Fällen ist besondere Vorsicht geboten. Manche Impfstoffe enthalten lebende Erreger. Auf Impfungen mit solchen Lebend-Impfstoffen sollte während und bis zu 15 Wochen nach der Therapie mit Ustekinumab verzichtet werden. Dazu gehören z.B. Impfungen gegen TBC, Masern, Mumps, Röteln, Windpocken, Gelbfieber und Typhus. Es wurde bisher nicht untersucht, ob auch die Impfantwort auf andere Impfstoffe beeinflusst wird. Empfohlene Standardimpfungen sollten daher möglichst vor der Behandlung mit Ustekinumab vorgenommen werden. In einem Fall kam es während der Behandlung mit Stelara zu einem „Reversiblen posterioren Leukoenzephalopathie Syndrom (RPLS). Der Patient hatte 12 Dosen Ustekinumab über einen Zeitraum von etwa zwei Jahren erhalten und erkrankte mit Kopfschmerzen, Krampfanfällen und Verwirrung. Nach Absetzen von Ustekinumab und geeigneter Behandlung erholte er sich vollständig. Wenn Symptome auf solche eine Erkrankung hinweisen, sollte Ustekinumab abgesetzt werden. Bei einer schweren allergischen Reaktion muss die Behandlung ebenfalls sofort abgesetzt werden. Der Nadelschutz der Fertigspritze enthält Latex, das auch zu allergischen Reaktionen führen kann. Eine übermäßige Sonnenbestrahlung sollte während der Therapie mit Stelara vermieden werden. Empfohlen werden die üblichen Methoden zum Sonnenschutz einschließlich Sonnencreme. Ustekinumab in Schwangerschaft und Stillzeit Da nicht genug Erfahrungen in Schwangerschaft und Stillzeit vorliegen, sollte Stelara hier nicht bzw. nur nach strenger Risikoabwägung eingesetzt werden. Während und bis zu 15 Wochen nach der Behandlung ist eine sichere Empfängnisverhütung zu empfehlen. Mögliche Nebenwirkungen von Ustekinumab Sehr häufig (bei mehr als 1 Behandelten von 10) Infektionen der oberen Atemwege (17%), Schnupfen und Racheninfekte (21,5%) Häufig (bei 1 bis 10 Behandelten von 100) Depressionen Halsschmerzen, verstopfte Nase Durchfall Juckreiz Rückenschmerzen, Muskelschmerzen Erschöpfung Rötung an der Injektionsstelle Gelegentlich (1 bis 10 Behandelte von 1.000) Reaktionen an der Injektionsstelle (u.a. Schmerzen, Schwellung, Juckreiz, Verhärtung, Blutung, Bluterguss und Irritation. Nicht entzündliche Exfoliation der Haut: Bei ersten Anzeichen einer großflächigen Pellung der Haut sollen Patienten sofort zum Arzt zu gehen. (siehe dazu gesonderten Artikel) Selten (1 bis 10 Behandelte von 10.000) Exfoliative Dermatitis (Erythrodermie): Bei ersten Anzeichen einer großflächiger Entzündung + großflächigen Pellung der Haut sollen Patienten sofort zum Arzt zu gehen. (siehe dazu gesonderten Artikel) Einzelfälle Nicht-infektiöse Lungenentzündung (Pneunomie): Es wurden vereinzelt Fälle schwerwiegender chronisch-entzündlicher Lungenerkrankungen gemeldet. Diese "arzneimittelinduzierte interstitielle Lungenkrankheit verläuft oft unerkannt, weil sie nur schwer diagnostizierbar ist." Bei ersten Anzeichen von Atemnot und nicht verschwindendem, starkem Husten sollen Patienten sofort zum Arzt zu gehen. In einer Studie vier Jahre nach Zulassung von Stelara wurde neben der Wirkung des Medikamentes auch auf seine Sicherheit geschaut (siehe Quelle [1]). Dabei stellten sich keine anderen Nebenwirkungen oder Probleme heraus als vorher schon bekannt. Die bekannten aber sind dadurch natürlich nicht weniger gravierend. Ausgewertet wurden die Daten von 1.700 Patienten, die an vier verschiedenen Studien teilgenommen hatten. Die am häufigsten gemeldeten Nebenwirkungen, medizinisch korrekt "unerwünschte Ereignisse" genannt, waren Entzündung des Nasenrachsens (Nasopharyngitis) Infektionen der oberen Atemwege Gelenkschmerzen (Arthralgie) Nebenhöhlenentzündung (Sinusitis) Kopf- und Rückenschmerzen sowie Grippe (Influenza) Beobachtet wurden aber auch schwere Infektionen Heller Hautkrebs (nicht-melanozytäre Hauttumore) andere Krebs-Arten (Malignome) und die schwere Herz-"Ereignisse" wie Herzinfarkt, Schlaganfall oder Herztod (Major Adverse Cardiac Event = MACE) Die Zahl der Krebs-Fälle (ohne hellen Hautkrebs) war nicht höher als im US-Durchschnitt zu erwarten war. Die Zahl der Herzinfarkte oder Schlaganfälle, die nicht tödlich endeten, entsprach der von Psoriasis-Patienten allgemein. Am 21. November 2014 gab der Hersteller von Stelara einen so genannten „Rote-Hand-Brief“ für die Ärzte heraus. Während der Behandlung mit dem Biologikum kann in seltenen Fällen eine exfoliative Dermatitis (Erythrodermie) auftreten. Auch eine nicht entzündliche Exfoliation der Haut wurde gelegentlich bei Psoriasis-Patienten während der Ustekinumab-Behandlung beobachtet. Bei einer exfoliativen Dermatitis rötet sich die Haut auf mehr als 90 Prozent der Oberfläche, sie "pellt" sich ab. Aber: Auch die Psoriasis an sich kann plötzlich "explodieren" – sich über den ganzen Körper ausbreiten und zu einer Erythrodermie werden. Beides äußert sich als schwere, großflächige Entzündung auf der Haut. Das Problem: Die Symptome sind äußerlich nicht zu unterscheiden. Die Entzündung war oft mit Fieber verbunden. Wenn das nicht möglichst frühzeitig mit Kortison behandelt wird, kann es zu Infektionen, Nährstoffverlusten und Flüssigkeitsmangel kommen. Die exfoliative Dermatitis ist eine ernsthafte Erkrankung, die jedoch relativ selten auftritt. Einige dieser Stelara-Patienten mussten im Krankenhaus behandelt werden. Der Hersteller Janssen-Cilag gibt an, bei Stelara sei das Risiko „selten“ – das heißt, 0,01 Prozent bis maximal 0,1 Prozent der Patienten müssten damit rechnen. Die nicht entzündliche Exfoliation der Haut käme dagegen schon „gelegentlich“ vor – das heißt in 0,1 Prozent bis höchstens 1 Prozent der Fälle. Bei ersten Anzeichen einer großflächiger Entzündung und / oder einer großflächigen Pellung der Haut sollten Patienten sofort zum Arzt zu gehen und sich behandeln zu lassen – auch ohne Termin. Wechselwirkungen mit anderen Medikamenten oder Wirkstoffen Es wurden mit Ustekinumab keine speziellen Studien zur Verträglichkeit zusammen mit anderen Medikamenten durchgeführt. Besondere Vorsicht ist bei Kombination mit Wirkstoffen geboten, die ebenfalls das Abwehrsystem beeinträchtigen. Dies gilt vor allem für Ciclosporin, das wie Ustekinumab die Zytokine Il-12 und Il-23 hemmt. Daten aus Studien An einer Studie in Phase III - also gar nicht mehr weit vor der Zulassung - hatten 1.230 Patienten mit mittelschwerer bis schwerer Plaque-Psoriasis teilgenommen. Die Studienteilnehmer bekamen am Anfang und vier Wochen später eine Spritze unter die Haut. Danach wurde Ustekinumab nur noch alls zwölf Wochen gespritzt. Die einen nahmen eine Dosis von 45 Milligramm, die anderen von 90 Milligramm. Bei der niedrigeren Dosis besserte sich die Psoriasis bei 67 Prozent der Betroffenen um 75 Prozent und mehr, gemessen nach zwölf Wochen. Bei der höheren Dosis besserte sich die Psoriasis bei 76 Prozent der Betroffenen um 90 Prozent und mehr, ebenfalls gemessen nach zwölf Wochen. Verglichen wurde auch die Lebensqualität (Dermatology Life Quality Index = DLQI) der Psoriasis-Kranken vor, während und nach einer Behandlung. Nach zwölf Wochen Behandlung mit Ustekinumab gab mehr als ein Drittel der Patienten keine Beeinträchtigung ihres Lebens durch die Psoriasis oder die Therapie mehr an. Quellen: Ärzte Zeitung, 05.10.2007 Finanztreff, 04.10.2007 Unternehmensangaben, 03.10.2007 Was sollte man sonst noch wissen? Etwa 5 Prozent der Patienten entwickeln während der Behandlung Antikörper gegen Ustekinumab. Tendenziell war die Wirksamkeit bei diesen Patienten etwas geringer ausgeprägt – das Vorhandensein von Antikörpern schließt das Ansprechen auf Ustekinumab aber nicht aus. Die Biologika Infliximab und Ustekinumab sind aufgrund ihres schnellen Wirkeintritts auch für schwere Formen der Psoriasis und kritische Situationen geeignet, bei denen ein schnelles Ansprechen erforderlich ist. In den Studien mit Ustekinumab zeigte sich schon nach zwei Wochen bei vielen Patienten eine deutliche Besserung. Bis zur 24. Behandlungswoche sprachen in den Studien 76% der Patienten unter der Dosierung von 45 mg und 85% unter einer Therapie mit 90 mg an. Wer Stelara bekommt, kann vom Arzt eine Broschüre bekommen. Sie ist kein Ersatz für den gesetzlich vorgeschriebenen Beipackzettel (Gebrauchsinformation), sondern eine vereinfachte, besser verständliche Form. Die Broschüre unterscheidet sich von anderen, weil sie selbst auf dem Titelblatt keine Fotos "glücklicher Menschen" enthält. Damit entspricht sie äußerlich dem, was wir von einer seriösen Patienteninformation über eine ernsthafte Krankheit erwarten. Man kann sie nicht selbst anfordern. Das muss der Arzt machen. Für die Bestellung braucht der Arzt diese Nummer: Mat.-Nr.: 100110717 Lagerung von Ustekinumab Die Fertigspritzen müssen im Kühlschrank (2-8°C) aufbewahrt werden. Um den Inhalt vor Licht zu schützen, sollte man die Spritzen in der Originalverpackung lassen. Die Spritzen dürfen nicht eingefroren und nicht geschüttelt werden. Maria Weiß, Ärztin Kosten Eine Packung mit einer Stelara-Spritze oder einem Stelara-Pen kostet 5818,60 Euro (Stand 04.01.2024). Dabei ist es egal, ob 45 oder 90 mg Ustekinumab enthalten sind. Das ist ein Listenpreis. Er kann durch Verträge zwischen Hersteller und Krankenkasse anders sein und dient nur als ungefähre Angabe. Stelara ist damit im Laufe der letzten Jarhe teurer geworden: Im Juni 2020 wurde noch ein Preis von 5186,62 Euro aufgerufen. Den Preis von Uzpruvo tragen wir nach, sobald er bekannt ist. In der Leitlinie zur Therapie der Psoriasis vulgaris (Stand 2017) werden insgesamt Kosten von 25.107,05 Euro für das erste Jahr der Behandlung angegeben. Verwendete Literatur: Fachinformation Stelara Frank Bachmann et al; Stellenwert der Biologika im Praxisalltag; AP Dermatologie/Allergologie 2009; 4: 28-31 Zum Weiterlesen Ustekinumab und Secukinumab: In Studien wirksamer als in Realität (Deutsche Apotheker-Zeitung, Februar 2021) Stelara schneidet besser ab als Enbrel Forum: Erfahrungen mit Stelara bzw. Ustekinumab Der Hersteller von Stelara bietet eine Informationsmappe mit Broschüren. Außerdem enthält die Mappe einen "Psoriasis Pass": Das ist zum einen eine Scheckkarte, die man bei sich tragen kann. Daraus geht hervor, dass man mit dem Wirkstoff Ustekinumab behandelt wird. Zum anderen gehört dazu ein Heft, in dem man praktischerweise wesentliche Daten für den Arztbesuch dokumentieren kann. Die Informationsmappe kann vom Arzt beim Hersteller bestellt werden. Dafür benötigt der Arzt diese Nummer: Mat.-Nr.: 100111539. Kurz gemeldet Dezember 2024: Die südkoreanische Firma Dong-A ST hat die Zulassung für sein Ustekinumab-Biosimilar Imuldosa erhalten. [Quelle] April 2024: Ein weiteres Biosimilar mit dem Wirkstoff Ustekinumab sollte zugelassen werden, meint das Expertengremium der europäischen Zulassungsbehörde. Es wird Wezenla heißen. [Quelle] Februar 2024: Die Expertenrunde bei der europäischen Behörde für Arzneimittel hat ein weiteres Biosimilar empfohlen: Pyzchiva. Hersteller ist Samsung Bioepis. [Quelle] Januar 2024: Die Europäische Kommission hat das Biosimilar Uzpruvo zugelassen. Damit ist das erste Biosimilar mit dem Wirkstoff Ustekinumab in Deutschland und Europa offziell da. [Quelle] Januar 2024: Die US-Arzneimittelbehörde FDA hat einen Zulassungsantrag für ein weiteres Biosimilar mit Ustekinumab angenommen. Das meldet der Hersteller Accord BioPharma. Sein Biosimilar trägt das Kürzel DMB-3115. [Quelle] Dezember 2023: Weil zunehmend Generika (genauer: Biosimilar) für seinen wichtigsten Kassenschlager auf den Markt kommen, rechnet der Stelara-Hersteller Johnson & Johnson in den USA mit weniger Wachstum. "Die Arznei hatte dem Pharma- und Medizintechnikhersteller im vergangenen Jahr gut 9,7 Milliarden Dollar in die Kassen gespült." [Quelle] November 2023: Die Expertenrunde bei der europäischen Behörde für Arzneimittel hat empfohlen, dass ein Biosimilar mit dem Wirkstoff Ustekinumab zugelassen wird. Es heißt Uzpruvo. Hersteller ist die Stada Arzneimittel AG. [Quelle] November 2023: In den USA wurde ein Biosimilar für / mit dem Wirkstoff Ustekinumab zugelassen. Es heißt Wezlana. Hersteller ist die Firma Amgen. [Quelle] November 2020: Auch bei Stelara bzw. dem Wirkstoff Ustekinumab läuft einmal der Patentschutz ab. Ein Kandidat für einen Nachbau ist FYB202. Eine Studie in Phase III ist startklar. Hersteller sind die Firmen Formycon und Bioeq. [Quelle] Juni 2020: Stelara hat in einer Studie zur Behandlung vom Systemischen Lupus erythematodes nicht ausreichend gewirkt. Deshalb wird es für diese Erkrankung nicht weiterentwickelt. [Quelle: Hersteller] Dezember 2019: Der entsprechende Ausschuss hat empfohlen, dass Stelara bei Kindern ab 6 Jahren für die Behandlung der Schuppenflechte eingesetzt werden kann. Bislang liegt die untere Altersgrenze bei 12 Jahren. [Quelle] September 2019: Stelara kann nun auch bei Erwachsenen mit mittelschwerer bis schwerer Colitis ulcerosa eingesetzt werden. [Quelle] Oktober 2018: Bei Patienten, die nicht gut auf Stelara angesprochen hatten, wurde die Schuppenflechte bei einer Umstellung auf Kyntheum (Wirkstoff: Brodalumab) besser. (Quelle: Studie im British Journal of Dermatology) Oktober 2018: Stelara wirkt bei einem Systemischen Lupus erythematodes (SLE). In einer Studie mit 102 Patienten war die Krankheit nach einem Jahr bei denen, die Ustekinumab bekommen hatten, nicht mehr so aktiv. (Quelle: Hersteller) Juni 2017: Wird eine Schuppenflechte nach 16 Wochen mit Stelara nicht deutlich besser, könnte es helfen, die Behandlung zu wechseln – auf Tremfya (Wirkstoff Guselkumab). (Quelle: Studie im British Journal of Dermatology) Quelle [1] Reich, Leonardi, Griffiths et al.: "Ergebnisse des klinischen Entwicklungsprogramms mit bis zu vier Jahren Nachkontrolle", 22. Weltkongress der Dermatologen, 22.-29. Mai 2011) Seoul, Korea Angaben des Herstellers-
- Biologika
- Nebenwirkungen
-
(und 3 mehr)
Markiert mit:
-
Erfahrungen austauschen über das Leben mit Schuppenflechte, Psoriasis arthritis und dem ganzen Rest