Bei Nagelpsoriasis sind die Fuß- oder Fingernägel brüchig, bröselig, verformt, verfärbt – auf jeden Fall nicht so, dass man sie gern länger zeigt und schon gar nicht groß verwendet. Nur ist das im Alltag schwierig.
Wichtig ist: Die Schuppenflechte der Nägel ist nicht ansteckend. Auf jeden Fall sollte ein Hautarzt die Diagnose stellen. Er kann mit einer Laboruntersuchung am besten herausfinden, ob es sich um einen Nagelpilz handelt oder eben die Schuppenflechte der Nägel.
Mit einer Behandlung sollte lieber früher als später begonnen werden, denn Nägel brauchen sehr lange, um ordentlich nachzuwachsen.
Bis die Erkrankung verschwunden ist, vergehen meist mehrere (um nicht zu sagen viele) Monate. Am Anfang wird man es sicherlich mit einem Nagellack versuchen – dazu weiter unten mehr.
Was ist Nagelpsoriasis?
Nagelpsoriasis ist eine spezielle Form der Schuppenflechte, die die Finger- und Zehennägel betrifft. Diese Erkrankung ist nicht nur ein kosmetisches Problem, sondern kann auch erhebliche Schmerzen verursachen und die Lebensqualität der Betroffenen stark beeinträchtigen. Nagelpsoriasis tritt häufig in Kombination mit anderen Formen der Psoriasis auf, insbesondere mit Psoriasis-Arthritis, einer entzündlichen Gelenkerkrankung.
Fachleute bezeichen die Nagelpsoriasis als unguale Psoriasis.
Häufigkeit
Nagelpsoriasis ist weit verbreitet: Etwa 40 bis 50 Prozent der Menschen mit Psoriasis haben auch Nagelveränderungen. Bei Personen mit Psoriasis arthritis steigt dieser Anteil sogar auf bis zu 80 Prozent.
Die Erkrankung kann sowohl isoliert auftreten als auch mehrere Nägel gleichzeitig betreffen. Es können sowohl die Fingernägel als auch die Fußnägel betroffen sein, wobei die Fingernägel häufiger in Mitleidenschaft gezogen werden.
Eine Nagelpsoriasis ohne Hautbeteiligung ist möglich, aber eher selten.
Warum ist Nagelpsoriasis ein Problem?
Die Symptome der Nagelpsoriasis sind nicht nur unansehnlich, sondern oft auch schmerzhaft. Verfärbungen, Verdickungen und Ablösungen der Nägel können das Greifen und Laufen erschweren. Dies führt zu Einschränkungen im Alltag und kann die psychische Gesundheit beeinträchtigen. Viele Betroffene schämen sich für ihre Nägel und versuchen, diese zu verbergen, was zu sozialer Isolation führen kann.
Aufbau eines Nagels
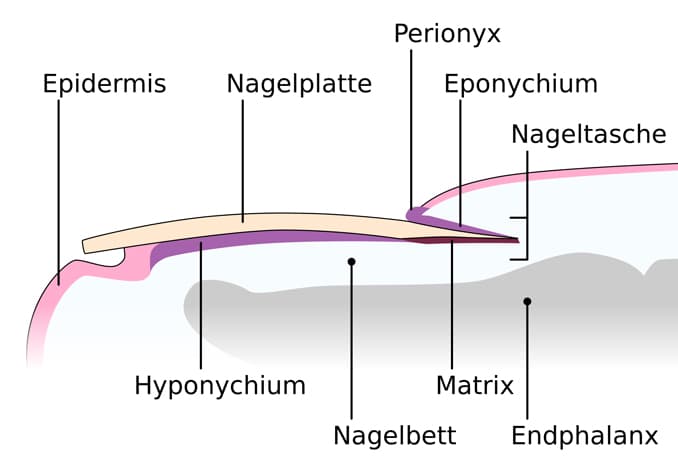
Auf dem Nagelbett befindet sich das Hyponchium, das für die Verbindung zur Nagelplatte sorgt. Die ist 0,5 bis 0,7 Millimeter dick. Sie wird an drei Seiten vom Nagelfalz begrenzt. Der Nagel wächst von der Nagelmatrix aus. Der weiße Halbmond ist der vordere, sichtbare Teil der Matrix. Unter der Haut ist der hintere Teil, geschützt vom Nagelhäutchen.
Symptome der Nagelpsoriasis
- Tüpfelnägel: Tüpfelnägel sind kleine, punktförmige Vertiefungen in der Nagelplatte. Diese Grübchen sind oft nicht größer als ein Millimeter und können in großer Zahl auf einem Nagel auftreten. Sie sind das häufigste Symptom der Nagelpsoriasis und leicht zu erkennen.
- Ölflecken: Ölflecken sind gelb-bräunliche Verfärbungen unter dem Nagel. Sie entstehen durch Entzündungen im Nagelbett, die zu einer Ansammlung von Hautschuppen führen. Diese Flecken sehen aus, als ob Öl unter dem Nagel verschüttet wurde.
- Krümelnägel: Bei Krümelnägeln zerfällt die Nagelplatte des betroffenen Fingers oder Zehs. Dies ist eine besonders schwere Form der Nagelpsoriasis, bei der die eigentliche Nagelstruktur vollständig zerstört wird. Die Nägel werden brüchig und krümelig, was zu erheblichen Schmerzen führen kann.
- Splitterhämorrhagien: Splitterhämorrhagien sind feine, längliche Blutungen im Nagelbett. Diese Blutungen schimmern als dünne, rote bis schwarze Linien durch die Nagelplatte und wachsen mit dem Nagel heraus. Sie entstehen durch kleine Verletzungen der Blutgefäße unter dem Nagel.
- Nagelfalzschwellung: Eine Nagelfalzschwellung tritt auf, wenn die Hautfalte an den Rändern der Nagelplatte anschwillt. Dies kann zu Schmerzen und weiteren Nagelveränderungen führen, auch wenn der Nagel selbst nicht direkt betroffen ist.
- Onycholyse: Onycholyse bezeichnet das teilweise oder vollständige Ablösen der Nagelplatte vom Nagelbett. Dies geschieht oft durch eine starke Schuppenbildung unter der Nagelplatte, die den Nagel anhebt. Die betroffenen Nägel können sich verfärben und sind besonders anfällig für Infektionen.
- Weitere Symptome: Neben den genannten Hauptsymptomen kann Nagelpsoriasis auch zu weißen Flecken (Leukonychie) oder roten Flecken im Nagelhalbmond (Lunula) führen. In schweren Fällen kann es sogar zur vollständigen Ablösung des Nagels kommen, was als Onychomadese bezeichnet wird.
Probleme im Alltag
Gelbliche, bröckelnde und verformte, abgehobene Nägel sehen für andere Menschen unästhetisch aus, ganz gleich, ob die Hände oder die Füße gemeint sind. Betroffene versuchen, vor allem ihre Fingernägel vor scheelen Blicken zu verbergen und meiden deshalb soziale Kontakte bis hin zur Partnersuche. Greifen (Fingernägel) und Laufen (Zehennägel) werden zur Qual. Ganz gewöhnliche Verrichtungen in Alltag, Beruf und Sport fallen schwer und verursachen Schmerzen. Patienten mit schweren Nagelschädigungen sind länger krankgeschrieben, leiden erheblich an ihrer Situation und neigen zu Angst-Erkrankungen oder Depressionen.
 Es war lange nicht bekannt, dass Nägel, Sehnenansatz am Knochen (Enthese) und Knochenhaut anatomisch miteinander verbunden sind. Darüber wurde erst geforscht, als auffiel, dass Nagelveränderungen bei Patienten mit Psoriasis Arthritis deutlich häufiger vorkommen als bei denen ohne. Der Nagel ist funktional gleichzeitig mit Haut und Knochen verbunden. Vereinfacht dargestellt, kommt erst die Sehnenentzündung, dann die Nagelpsoriasis und schließlich die Psoriasis arthritis. Die Gelenk-Schuppenflechte ist um so ausgeprägter, je schlimmer die Nägel betroffen sind. Aufgrund der Erfahrungen mit anderen Begleiterkrankungen geht man davon aus, dass sich eine Psoriasis Arthritis weniger heftig entwickelt, wenn die Nagelpsoriasis frühzeitig behandelt wird.
Es war lange nicht bekannt, dass Nägel, Sehnenansatz am Knochen (Enthese) und Knochenhaut anatomisch miteinander verbunden sind. Darüber wurde erst geforscht, als auffiel, dass Nagelveränderungen bei Patienten mit Psoriasis Arthritis deutlich häufiger vorkommen als bei denen ohne. Der Nagel ist funktional gleichzeitig mit Haut und Knochen verbunden. Vereinfacht dargestellt, kommt erst die Sehnenentzündung, dann die Nagelpsoriasis und schließlich die Psoriasis arthritis. Die Gelenk-Schuppenflechte ist um so ausgeprägter, je schlimmer die Nägel betroffen sind. Aufgrund der Erfahrungen mit anderen Begleiterkrankungen geht man davon aus, dass sich eine Psoriasis Arthritis weniger heftig entwickelt, wenn die Nagelpsoriasis frühzeitig behandelt wird.
Bisher war es selten möglich, eine Nagelpsoriasis völlig abzuheilen. Meist dauerte es monatelang, bis deutliche Verbesserungen sichtbar wurden. Mit Cremes, Salben, Tinkturen oder Lotionen dringt ein Wirkstoff nur schwer oder überhaupt nicht in den Nagel ein. Auch durch intensives Einmassieren wird der Nagel nicht durchlässiger. Mit einem harnstoffhaltigen Nagellack kann man den Nagel meist nur weicher machen, damit hinterher ein Wirkstoff besser eindringen kann. Die Wirkung wird deutlich verstärkt, wenn ein Mittel unter luftdicht verschlossener Folie (Okklusiv-Verband) z.B. über Nacht einziehen kann.
Diagnose der Nagelpsoriasis
Die Diagnose der Nagelpsoriasis ist oft eine Herausforderung, da ihre Symptome denen anderer Nagelerkrankungen ähneln können, insbesondere denen des Nagelpilzes. Eine genaue Diagnose ist jedoch entscheidend, um die richtige Behandlung einzuleiten und die Lebensqualität der Betroffenen zu verbessern.
Erster Schritt: Der Besuch beim Hauatarzt
Wenn Sie Veränderungen an Ihren Nägeln bemerken, wie Tüpfelnägel, Ölflecken oder Krümelnägel, sollten Sie einen Dermatologen aufsuchen. Der Hautarzt kann oft schon durch eine visuelle Inspektion der Nägel eine Nagelpsoriasis erkennen, besonders wenn bereits eine Psoriasis an anderen Körperstellen bekannt ist.
Abgrenzung zu anderen Nagelerkrankungen
Eine der größten Herausforderungen bei der Diagnose der Nagelpsoriasis ist die Abgrenzung zu anderen Nagelerkrankungen wie Nagelpilz (Onychomykose) oder Ekzemnägeln. Beide können ähnliche Symptome wie Verfärbungen und Verdickungen der Nägel aufweisen. Um sicherzugehen, dass es sich um Nagelpsoriasis handelt, kann der Arzt eine Nagelprobe entnehmen und unter dem Mikroskop untersuchen. Bei einem Nagelpilz sind Pilzsporen und -fäden (Myzelien) sichtbar, während diese bei Nagelpsoriasis fehlen.
Nagelveränderungen gibt es auch wegen Ekzemen, Mangelernährung, Pilzen, Allergien zum Beispiel gegen Nagellack oder gegen Medikamente. Sprich: Wer den Verdacht hat, er hätte eine Nagelpsoriasis, sollte den Doktor erst mal nach einem Pilztest fragen. Erst wenn der negativ ist, sollte man sich tiefergehend mit der Nagelbehandlung beschäftigen.
Um die Verwirrung zu steigern: Nagelpilz und Nagelpsoriasis können auch gleichzeitig auftreten.
Weitere Untersuchungen
In einigen Fällen sind zusätzliche Untersuchungen notwendig, um die Diagnose zu bestätigen. Der Arzt kann Fragen zur Familiengeschichte stellen, da Psoriasis oft genetisch bedingt ist. Auch eine Untersuchung der gesamten Haut kann durchgeführt werden, um nach Psoriasis-Herden zu suchen, die dem Patienten möglicherweise noch nicht aufgefallen sind. Eine Gewebeentnahme (Biopsie) aus dem Nagelbett wird nur selten durchgeführt und ist meist nur dann notwendig, wenn die Diagnose unklar bleibt.
Eine Nagelpsoriasis ist gut im Rheumascan (Xiralite) zu erkennen. Manchmal ist eine Biopsie des Nagelbettes zur eindeutigen Klärung der Diagnose notwendig.
Scoring-Systeme zur Beurteilung der Schwere
Um den Schweregrad der Nagelpsoriasis zu beurteilen und die passende Therapie zu wählen, verwenden Dermatologen spezielle Scoring-Systeme wie den NAPSI (Nail Psoriasis Severity Index) oder den NAPPA-Score (Nail Assessment in Psoriasis and Psoriatic Arthritis). Diese Systeme erfassen die Ausprägung der Nagelveränderungen und die Auswirkungen auf die Lebensqualität der Betroffenen. Eine hohe Punktzahl im NAPSI deutet auf schwere Nagelveränderungen hin, während der NAPPA-Score auch die psychischen und sozialen Belastungen berücksichtigt.
Nagelpsoriasis behandeln
In schweren Fällen mussten die Dermatologen schon immer innere Medikamente geben. Nicht jedes davon wirkt direkt auf die Nägel bzw. nicht auf alle Formen der Nagelpsoriasis. Am besten helfen starke Präparate, die aber auch schwere Neben- und Wechselwirkungen haben können.
Heute ist es der Medizin möglich, selbst eine schwere Nagelpsoriasis erfolgreich zu behandeln. Es liegen Studien vor, die genau beschreiben, wie und bei welcher Form ein Medikament hilft. Der Arzt kann also gezielter therapieren. Es sind vor allem neue, hochwirksame Biologika, auf die eine Nagelpsoriasis reagiert. Die Angst vor schwerwiegenden Nebenwirkungen ist überwiegend unbegründet: In Deutschland liegen bei allen innerlich wirkenden Schuppenflechte-Medikamenten die schwerwiegenden Nebenwirkungen unter 1 Prozent. Nur bei den Infekten lagen die Biologika etwas höher als die übrigen Medikamente. Das ergab eine aktuelle Sicherheitsanalyse aus dem Patienten-Registers „PsoBest“. Wer seine Blutwerte regelmäßig kontrollieren lässt, kann diese Medikamente beruhigt nehmen.
Äußerliche Behandlungen
Bei schwach ausgeprägten Veränderungen der Nägel kann eine äußerliche Behandlung sinnvoll sein. Studien dazu sind häufig mit nur wenigen Patienten und nicht nach streng wissenschaftlichen Maßstäben durchgeführt worden.
- Harnstoff (Urea) ist zu 15 Prozent im speziell für die Nagelpsoriasis entwickelten Nagellack Onypso enthalten. Nach sechs Monaten waren bei fast allen Patienten 43 Prozent der Nageldefekte zurückgegangen. Onypso gibt es nicht mehr. Außerdem gibt es die Salbe Onyster mit 40 Prozent Urea. Sie löst den Nagel ab. Dadurch kann dann das Nagelbett direkt behandelt werden.
- Schwefel-/Schachtelhalm ist im Sililevo-Nagellack enthalten, der erfolgreich an Patienten mit Psoriasis-Nägeln getestet wurde. Seine Grundlage ist Hydroxypropylchitosan, kurz HPCH. Die Wirkung kann durch Clobetasol 0,05 Prozent, einem stark wirksamen Kortison, verstärkt werden. Als Rezeptur bezahlt das die Krankenkasse, den Lack pur nicht.
- Kortison gilt auch bei mittelschwerer bis schwerer Nagelpsoriasis als äußerliches „Mittel erster Wahl“. Verwendet werden stark bis sehr stark wirksame Kortisone, oft in Kombination mit 3 Prozent Salicylsäure oder mit Calcipotriol (z.B. Daivobet). Dazu wird zum Beispiel täglich ein Tropfen einer Kortison-Tinktur auf die Nagelwurzel und/oder das Nagelbett aufgetragen. Die Behandlung kann bis zu acht Monate dauern. Der Nagelzustand verbessert sich deutlich, verschlechtert sich aber meist wieder, wenn die Therapie abgesetzt wird. Bei schweren Fällen wird Kortison in das Nagelbett eingespritzt – mit einer normalen Spritze oder Impfpistole bei lokaler Betäubung. Und ja, das ist so schmerzhaft wie es sich anhört.
- Calcipotriol (Vitamin D 3 Analogika) wird empfohlen als Kombination mit einem Kortison (siehe oben), entweder abwechselnd („Tandem-Therapie“) oder als Mixtur. Die Wirkung kann gesteigert werden, wenn erst Salbe aufgetragen und dann über Nacht ein abschließender Verband z.B. aus Folie aufgezogen wird
- Tacrolimus (Protopic) hat in einer Studie nach nur zwölf Wochen Nägel vollständig abgeheilt. Es darf nur „off-label“ verschrieben werden, weil es nicht für die Behandlung der Schuppenflechte zugelassen ist.
Alte oder nicht praktikable äußerliche Therapien
- 5-Fluorouracil (Efudix) ist ein Zellwachstums-Hemmer, der nicht mehr zur Behandlung der Nagelpsoriasis empfohlen wird.
- Dithranol (Cignolin) ist bei der Nagelpsoriasis unwirksam.
- UV-Bestrahlungen werden bei der Nagelpsoriasis immer seltener eingesetzt, weil sie sehr zeitaufwendig sind. Den UV-Punktstrahler („Blue Point“) muss man vier bis sechs Wochen lang, möglichst täglich, auf die Nagelplatte einwirken lassen. Man bestrahlt mit UVB + UVA. PUVA arbeitet nur mit UVA. Der Nagel wird vorher mit Psoralen lichtempfindlich gemacht. Nur für PUVA liegen mehrere Studien vor, in denen sich die Nägel um 50 Prozent verbesserten. In einer Studie wurden psoriatische Nägel erfolgreich mit dem Excimer-Laser behandelt.
- Interferenzstrom hat sich als Therapie für die Nagelpsoriasis nicht durchgesetzt, obgleich es erste erfolgversprechende Ergebnisse gab.
- Therapie mit Röntgenstrahlen
- "Verstümmelungsbehandlung" mit Entfernung der psoriatischen Nagelveränderungen und anschließender Weiterbehandlung. Es gab einen grausigen Bericht im Pso-Magazin von einem Patienten, der sich von beiden großen Zehen die Nägel entfernen ließ. Zweimal pfuschten die Ärzte, der dritte operierte schließlich richtig, entfernte auch alle Nagelzellen, kürzte einen Endknochen, zog Hornhaut von unten hoch und vernähte alles. Der Patient hat keine Schmerzen mehr, keine Gelenkschmerzen und keine Schuppen. Der Arzt gibt zu Bedenken: An den Fingern braucht man die Nägel zum Greifen. Sein Rat: abends, nach Duschen oder Baden, wenn die Haut unter den Nägeln ohnehin aufgeweicht ist, Schuppen mit einem selbst zurechtgefeilten Haken entfernen; mit Spritze mit abgesägter Kanüle Eucerin dazwischen auftragen.
Innerliche Behandlung
Bei starken Nagelveränderungen ist häufig eine innerliche Therapie nötig – egal, wie stark die Haut von einer Schuppenflechte befallen ist. So werden auch deutliche Einschränkungen der Lebensqualität vermieden. Eine Psoriasis arthritis kann auf diese Weise ebenfalls "mitbehandelt" werden.
- Methotrexat (MTX) gilt als innerliches „Mittel der ersten Wahl“. Solide Studien zeigen, dass sich die Nägel nach 6 bis 12 Monaten um etwa 40 Prozent verbessern können.
- Kortison, in den Nagel gespritzt, galt lange als wirksamstes Mittel, v.a. bei Tüpfel und Nagelwurzel-Befall. In verschiedenen Studien wurde Triamcinolon-Acetonid injiziert, aber unterschiedlich häufig und lange. Nach 9 bis 12 Monaten besserten sich die Nägel. Die Injektion ist unangenehm, es muss örtlich betäubt werden und es besteht die Gefahr von Gewebsschwund bis hin zum Einriss der Sehne. Mit Kortison wird kaum noch behandelt, seitdem es wirksamere Medikamente gibt.
- Ciclosporin verbessert die Nagelpsoriasis erfahrungsgemäß, ohne dass es bisher Studienergebnisse gibt. Meistens wird es zusätzlich zu einer äußerlichen Behandlung verschrieben. Es können Wechsel- und schwere Nebenwirkungen auftreten. Deshalb wird es zurückhaltend verschrieben.
- Fumarsäureester (Fumaderm und Skilarence) ist bisher nur in einer sehr kleinen Studie darauf untersucht worden, wie es auf eine starke Nagelpsoriasis wirkt. Nach 12 Monaten verbesserten sich die Nägel um 50 Prozent. Eine weitere Verbesserung war nur noch schwer zu erreichen. Viele Ärzte setzen es zusätzlich zu einer äußerlichen Therapie ein.
- Acitretin (Neotigason, Acicutan) ist wissenschaftlich kaum inbezug auf Nagelpsoriasis untersucht worden. In einer Studie ergab sich nach 6 Monaten bei 41 Prozent der Patienten eine mittlere Besserung. Bei 25 Prozent heilten sie vollständig oder nahezu vollständig ab. Wird gerne mit PUVA kombiniert. Es können schwere Nebenwirkungen auftreten. Deshalb wird es zurückhaltend verschrieben.
- Apremilast (Otezla) hat in mehreren Studien bei Nagelpsoriasis gut geholfen.
- Biologika sind am besten darauf untersucht worden, wie erfolgreich sie auf die Nagelpsoriasis wirken. Sie werden grundsätzlich erst dann verschrieben, wenn andere Therapien nicht anschlagen. Infliximab (Remicade) spricht am schnellsten und wirkungsvollsten auf die Nagelpsoriasis an. Schon nach sechs Wochen sind deutliche Nagelverbesserungen sichtbar, nach 22 Wochen fast 90-prozentige. Innerhalb eines Jahres waren bei 50 Prozent der Patienten die Nägel vollständig oder nahezu vollständig abgeheilt. Bei Etanercept (Enbrel) waren das 30 Prozent. Die anderen Biologika sind ebenfalls etwas wirkungsvoller als konventionelle innerliche Medikamente. Neue Biologika werden oft in eigenen Studien speziell bei Nagelpsoriasis getestet.
Tipps für Betroffene mit Nagelpsoriasis
- Pflegen: Nägel kurz halten, vorsichtig schneiden und möglichst feilen; in schweren Fällen medizinische Fußpflege beim Podologen. Ausgiebig und täglich in lauwarmen Salzwasser (z.B. Stassfurter Badesalz, Totes Meer Salz) einweichen. Danach vor allem die Haut an der Nagelwurzel und den Seitenrändern ausreichend rückfetten – praktischerweise mit einer Lotion.
- Waschen: Unter den Nägeln mit einem Papiertaschentuch abtrocknen, um Feuchtigkeit aufzunehmen. Dann rückfetten (s.o).
- Schützen: Beim Umgang mit Nässe und aggressiven Materialien in Beruf und Haushalt (Abwasch, Putzen) Handschuhe tragen.
- Vermeiden: Nägel vor Reibung, Druck oder Quetschung bewahren, Nagelhäutchen nicht abreißen, keinen acetonhaltigen Nagellackentferner benutzen, Nägel nicht als Werkzeug einsetzen.
- Erleichtern: Unter Arbeitshandschuhen dünne baumwollene tragen. Schuhe, die nicht auf befallene Zehen-Nägel drücken. Leichtes, weites Schuhwerk, das nicht drückt, tragen.
- Verschönern: Verdickungen und von Querrillen von erfahrenen Kosmetikerinnen (Podologen) abfeilen oder abfräsen lassen. Geglättete Oberfläche mit medizinischem Lack (z.B. Sililevo stabilisieren. Entstellte oder zerfallende Nägel mit künstlichen Fingernägeln überdecken.
Nagelpflege bei Psoriasis
Eine sorgfältige Nagelpflege ist entscheidend, um die Symptome der Nagelpsoriasis zu lindern und die Nägel vor weiteren Schäden zu schützen. Hier sind einige praktische Tipps und Empfehlungen, die Ihnen helfen können, Ihre Nägel gesund zu halten und Beschwerden zu minimieren.
Nägel kurz und sauber halten: Halten Sie Ihre Nägel stets kurz, um das Risiko von Verletzungen und Einrissen zu minimieren. Schneiden Sie die Nägel gerade ab und feilen Sie die Kanten glatt, um Hängenbleiben an Kleidung oder anderen Gegenständen zu verhindern. Kurze Nägel sind weniger anfällig für mechanische Reize und brechen seltener.
Handschuhe tragen: Schützen Sie Ihre Nägel vor mechanischen Reizen und chemischen Substanzen, indem Sie bei der Haus- und Gartenarbeit Handschuhe tragen. Dies hilft, die Nägel vor weiteren Schäden und Irritationen zu bewahren. Achten Sie darauf, dass die Handschuhe gut passen und nicht zu eng sind, um zusätzlichen Druck auf die Nägel zu vermeiden.
Pflegebäder und Eincremen: Regelmäßige Pflegebäder in warmem Öl- oder Salzwasser können die Nägel und die umgebende Haut beruhigen und pflegen. Nach dem Bad sollten Sie die Nägel und die Haut gründlich abtrocknen und eine feuchtigkeitsspendende Creme auftragen. Dies hilft, die Nägel geschmeidig zu halten und die Haut mit Feuchtigkeit zu versorgen.
Vermeidung von Reizungen: Vermeiden Sie die Verwendung von semipermanenten Nagellacken und künstlichen Nägeln, da diese die Nägel weiter schwächen und die Symptome der Nagelpsoriasis verschlimmern können. Wenn Sie Nagellack verwenden möchten, wählen Sie Produkte, die speziell für empfindliche Nägel entwickelt wurden und keine aggressiven Chemikalien enthalten.
Weite Schuhe tragen: Tragen Sie weite und bequeme Schuhe, um Druck auf die Zehennägel zu vermeiden. Enge Schuhe können die Nägel quetschen und Schmerzen verursachen, insbesondere bei bereits entzündeten und empfindlichen Nägeln. Achten Sie darauf, dass Ihre Schuhe ausreichend Platz für Ihre Zehen bieten und gut gepolstert sind.
Regelmäßige Nagelpflege: Eine regelmäßige Nagelpflege ist entscheidend, um die Nägel gesund zu halten und Beschwerden zu lindern. Lassen Sie Ihre Nägel bei Bedarf von einem Podologen oder einer erfahrenen Kosmetikerin pflegen. Diese Fachleute können verdickte Nägel abfräsen und Ihnen weitere Tipps zur Pflege geben.
Hausmittel und Heilpflanzen: Einige Betroffene schwören auf Hausmittel und Heilpflanzen, um die Symptome der Nagelpsoriasis zu lindern. Aloe Vera, Teebaumöl und Nachtkerzenöl können äußerlich aufgetragen werden, um die Haut zu beruhigen und Entzündungen zu mindern. Allerdings ist die Wirksamkeit dieser Mittel medizinisch nicht immer gesichert, daher sollten sie ergänzend zur ärztlichen Behandlung verwendet werden.
Mehr zum Thema im Psoriasis-Netz
➔ Wer helfen kann: Der Podologe – unterschätzte Hilfe bei Nagel-Psoriasis
➔ Studie: Ein Nagellack bessert Psoriasis an den Nägeln
➔ Forum: Erfahrungen und Tipps von Betroffenen mit Nagelpsoriasis
Tipps zum Weiterlesen
Psoriasis der Nägel – im Fachlexikon erklärt
(Altmeyers Enzyklopädie, 10.06.2023)
Professor Peter Altmeyer und Professorin Martina Bacharach-Buhles erklären in ihrer Enzyklopädie die Nagelpsoriasis – eigentlich für ihre Fachkollegen, aber fortgeschrittene Psoriatiker verstehen das auch.
Welche Krankheiten Fingernägel verändern
(Apotheken-Umschau, 02.11.2022)
Veränderungen an den Fingernägeln können alles bedeuten – manchmal auch eine Psoriasis. Die Apotheken Umschau erklärt die Möglichkeiten in Wort und Bild.
Unter künstlichen Nägeln können Probleme heranwachsen
(20 Minuten Online, 20.03.2013)
Künstliche Fingernägel sind nicht ungefährlich. Dermatologen beobachten immer mehr Komplikationen - beispielsweise Infektionen unter dem Nagel oder Kontaktallergien.
Bilder
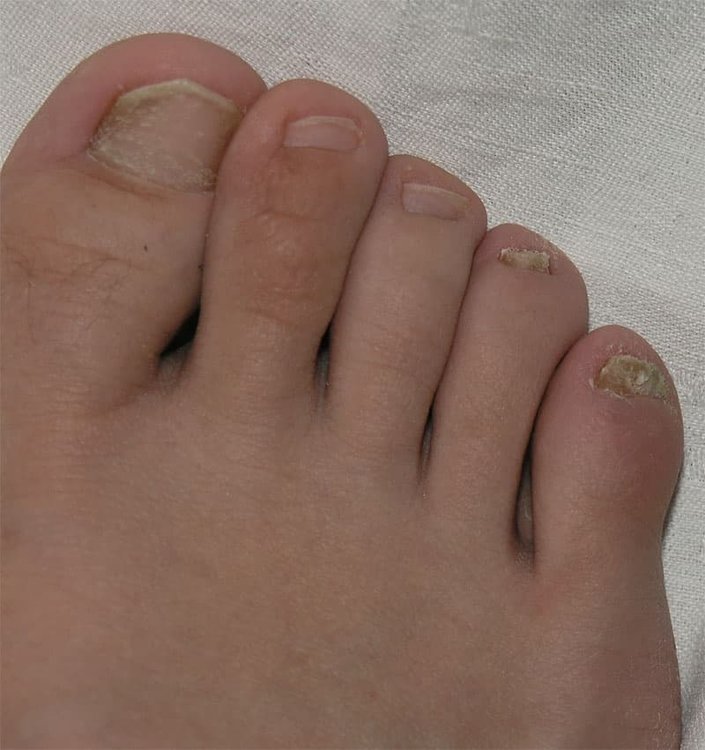
Hier siehst du, wie eine Schuppenflechte am Nagel oder an mehreren Nägeln aussehen kann. Es sind keine schönen Bilder, deshalb zeigen wir sie so klein – du kannst sie aber großklicken.
 Rolf Blaga hat sich mehr als 28 Jahre lang in der Patienten-Selbsthilfe für Menschen mit Schuppenflechte engagiert. Als Autor fürs Psoriasis-Netz besucht er regelmäßig medizinische Veranstaltungen. Er ist Vorsitzender der AG Medizin und Gesundheit bei Transparency Deutschland.
Rolf Blaga hat sich mehr als 28 Jahre lang in der Patienten-Selbsthilfe für Menschen mit Schuppenflechte engagiert. Als Autor fürs Psoriasis-Netz besucht er regelmäßig medizinische Veranstaltungen. Er ist Vorsitzender der AG Medizin und Gesundheit bei Transparency Deutschland.
Bildquellen:
Aufbau eines gesunden Nagels: Accountalive / Wikimedia | CC BY-SA 3.0




Empfohlene Kommentare
Erstelle ein Konto, um zu kommentieren