Wir gehen in die Geschichte. Welches Medikament wurde eigentlich wann zugelassen? Dabei tun sich deutliche Lücken auf. Jahrzehntelang tat sich wenig, doch in den letzten Jahrzehnten ging es Schlag auf Schlag.

1916: Der künstlich nachgebaute Teer-Abkömmling Dithranol wird von E. Galewski und P. G. Unna beschrieben und eingeführt. Dithranol wird bis Anfang der 1980-er Jahre bei der Psoriasis-Therapie das Mittel der Wahl sein, wenn eine Schuppenflechte äußerlich behandelt werden soll.
1925: William H. Goeckermann erwähnt erstmals die Anwendung von Steinkohlenteer gegen Psoriasis. Bis heute gibt es Patienten und Kliniken, die auf diesen Wirkstoff schwören. Gut, dass bis heute die Übertragung von Gerüchen über das Internet noch nicht erfunden ist.
1956: Kortison-Präparate zum Auftragen auf die Haut kommen auf den Markt.
1983: Mit Psoralon kommt eine Fertigarznei mit Dithranol in Deutschland auf den Markt.
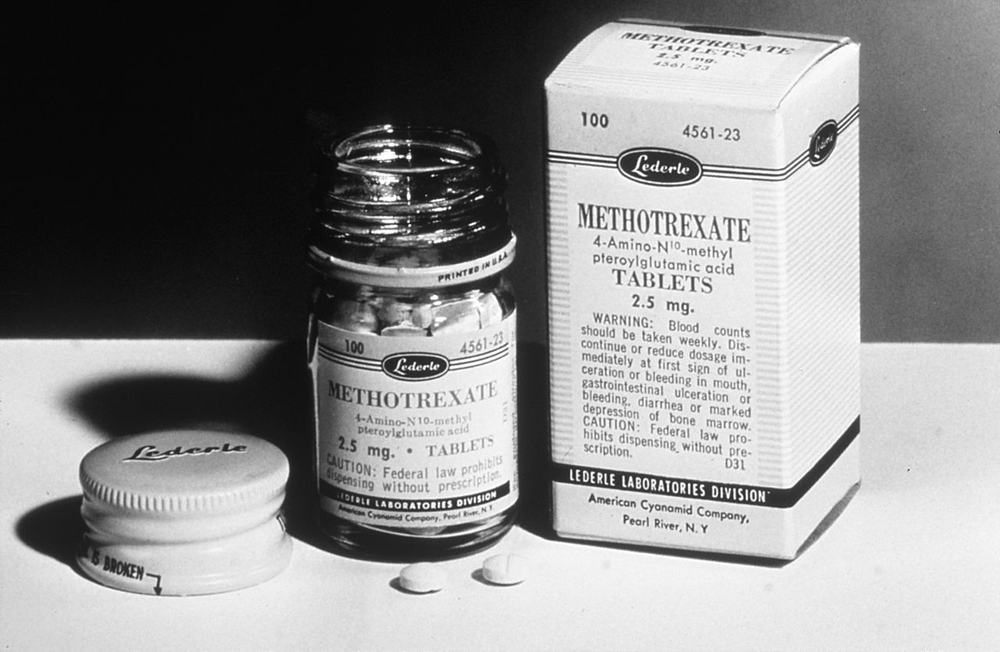
1991: Das erste Medikament mit dem Wirkstoff Methotrexat wird in Deutschland zugelassen – als Lantarel.
1992: Die erste Creme mit einem Vitamin-D3-Wirkstoff wird in Deutschland zugelassen – mit Calcipotriol.
1992: Der Wirkstoff Acitretin wird für die Behandlung der Psoriasis zugelassen – ein Vitamin-A-Abkömmling. Eingesetzt wird er allerdings schon seit den 1970-er Jahren.

1992: Rubisan, die homöopathische Salbe mit dem Wirkstoff Mahonia aquifolium, erhält ihre Zulassung.
1993: Der Wirkstoff Ciclosporin kommt offiziell in der Behandlung der Psoriasis zum Einsatz. Da hat er schon 10 Jahre in der Transplantationsmedizin hinter sich.

1994: Psoradexan – das nächste Medikament mit dem Wirkstoff Dithranol – ist in Apotheken zu haben.
1994: Der zweite Vitamin-D3-Wirkstoff kommt auf den Markt: Tacalcitol.

1995: Eine Schweizer Entwicklung mit einem Fumarsäureester wird in Deutschland zur Behandlung der Psoriasis zugelassen: Fumaderm.
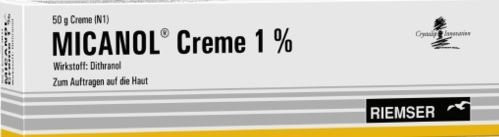
1997: Das Medikament Micanol vereinfachte die Therapie mit Dithranol. Bei richtiger Anwendung und vor allem beim richtigen Abwaschen färbte es Haut und vor allem das Umfeld nicht mehr so stark wie andere Dithranol-Mittel. Im Jahr 2017 wurde Micanol vom Markt genommen.
1997: Tazaroten-Gel wird mit 0,05% und 0,1% in Deutschland zur Behandlung der Psoriasis zugelassen.
1999: Der dritte Vitamin-D3-Wirkstoff ist da: Calcitriol.

2002: Calcipotriol und Betamethason werden kombiniert.
2004: Raptiva mit dem Wirkstoff Efalizumab wird für die Behandlung der Psoriasis zugelassen. Allerdings wird es fünf Jahre später schon wieder vom Markt genommen – wegen Nebenwirkungen, die andere Medikamente dieser Art später auch zeigen.
2004: Enbrel heißt das nächste Biologic, mit dem die Psoriasis behandelt werden kann. Es enthält den Wirkstoff Etanercept. Auch dieses Biologic war zuvor schon zwei Jahre bei Psoriasis arthritis aktiv.
2005: Remicade kommt auf den Markt. Der Wirkstoff darin heißt Infliximab.
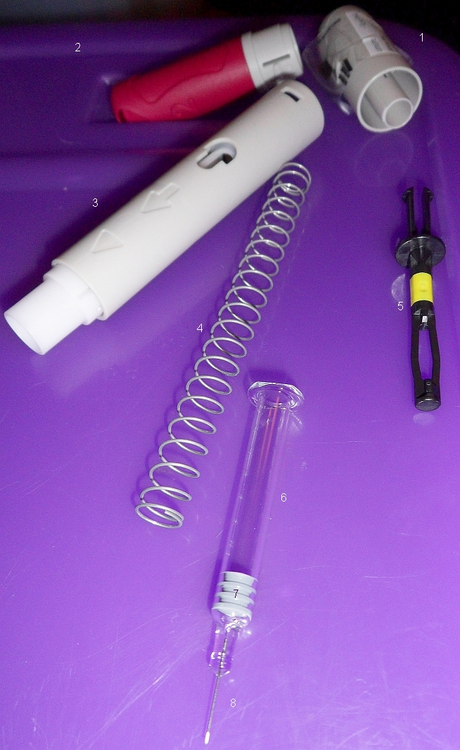
2007: Das nächste Biologic mit dem Einsatzziel Psoriasis kommt auf den Markt – Humira mit dem Wirkstoff Adalimumab. Zwei Jahre zuvor war es bereits zur Behandlung der Psoriasis arthritis zugelassen worden.
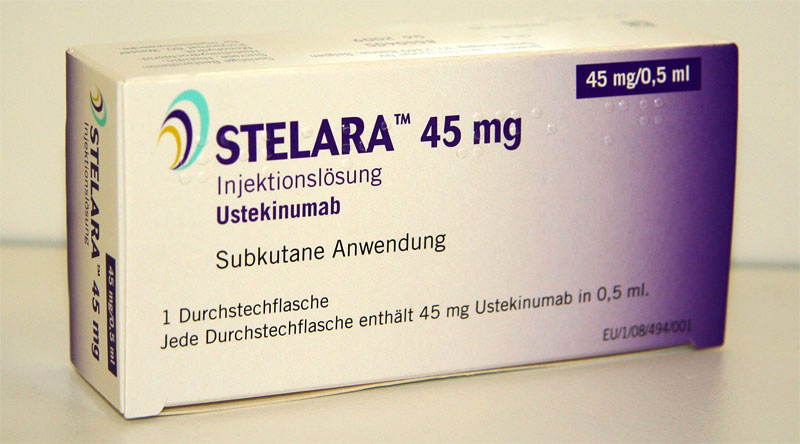
2009: Stelara mit dem Wirkstoff Ustekinumab reiht sich in die noch übersichtliche Riege der Biologics ein. Für die Behandlung der Psoriasis arthritis wird Simponi zugelassen.

2011: Ein Nagellack speziell zur Behandlung der Psoriasis an den Nägeln kommt auf den Markt. Er heißt Onypso. Er enthält 15 Prozent Harnstoff (Urea). Nach sechs Monaten soll die Nageldicke verringert sein.
2013: Cimzia wird für die Behandlung der Psoriasis arthritis zugelassen. Der Wirkstoff darin heißt Certolizumab pegol.

2015: Das Medikament Otezla mit dem Wirkstoff Apremilast erhält die Zulassung zur Behandlung der Psoriasis und der Psoriasis arthritis.
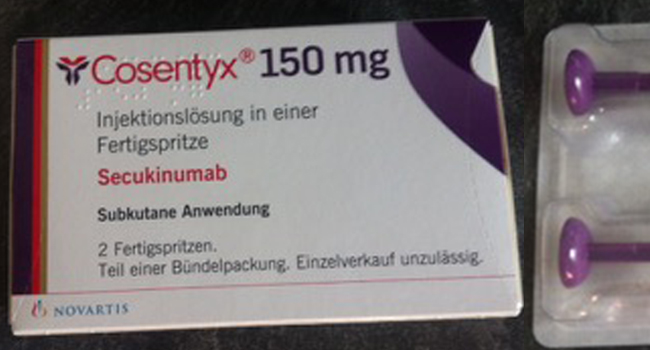
2015: Das Biologikum Cosentyx mit dem Wirkstoff Secukinumab ist das erste Medikament auf dem Markt, das sich gegen Interleukin 17 richtet. Es erhält überraschend die Zulassung, als erstes innerliches Arzneimittel zum Einsatz kommen zu können ("First line").
2016: Im April 2016 wird Taltz zugelassen. In den Apotheken ist es aber erst im Frühjahr 2017.
2017: Skilarence ist sozusagen das bekannte Medikament Fumaderm in neuem Gewand. Vor allem enthält es aber nur den Wirkstoff Dimethylfumarat und kein Gemisch mehr. Mit Kyntheum gibt es ein außerdem weiteres Biologikum, das bei Schuppenflechte angewendet werden kann. Es enthält den Wirkstoff Brodalumab. Und: Tremfya kommt auf den Markt. Es enthält den Wirkstoff Guselkumab.
2018: Das Medikament Ilumetri mit dem Wirkstoff Tildrakizumab wird zugelassen. Außerdem kann nun auch die Schuppenflechte mit Cimzia behandelt werden. Und: Xeljanz wird für die Behandlung der Psoriasis arthritis zugelassen.
2019: Skyrizi kommt auf den Markt. Der Wirkstoff darin heißt Risankizumab.
2021: Rinvoq, Bimzelx (Psoriasis)
2023: Sotyktu, Bimzelx (PsA)
2024: Sumilor
Bildquellen:
- Dithranol: faradia / Fotolia
- Creme-Tupfer: dimakp /Fotolia
- Kortisonsalben: NIAID / Flickr | CC BY-NC 2.0
- Methotrexat: National Cancer Institute
- Mahonia aquifolium: 0608195706081957 - Fotolia.com
- Humira: Black Stripe / Wikimedia | CC BY-NC-ND 2.0
- Medikamente: faradia - Fotolia




Empfohlene Kommentare
Erstelle ein Konto, um zu kommentieren