Suchen und finden
Beiträge zum Thema 'Diabetes'.
24 Ergebnisse gefunden
-
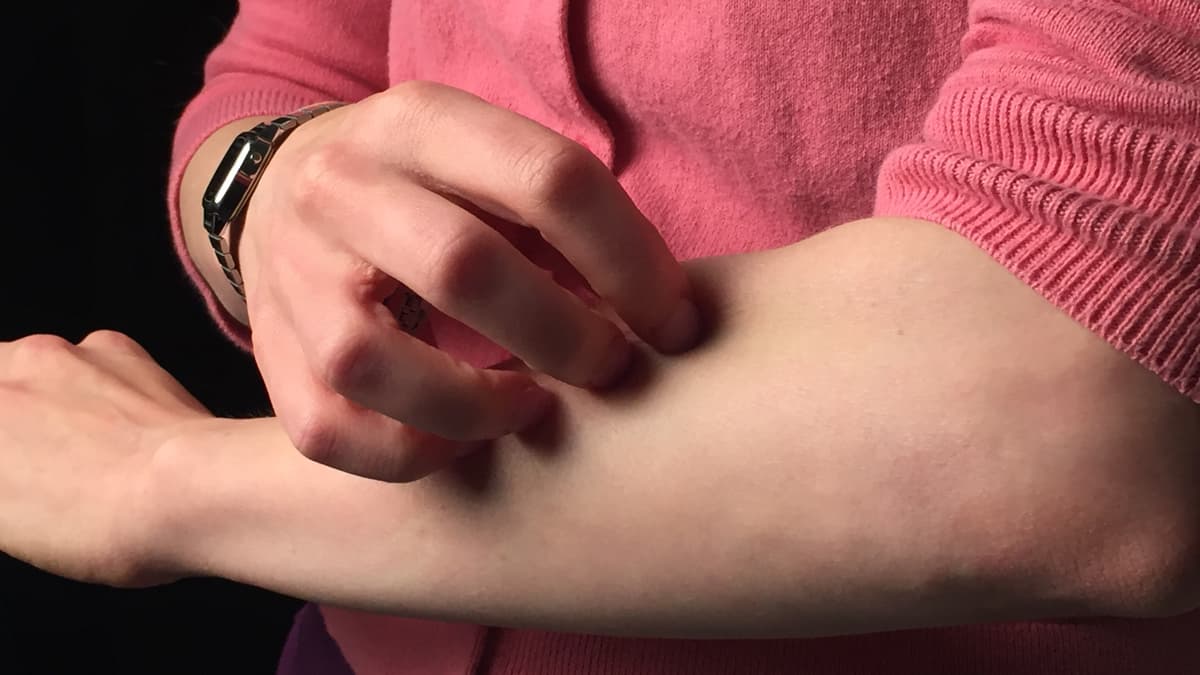
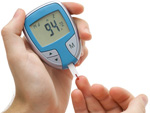
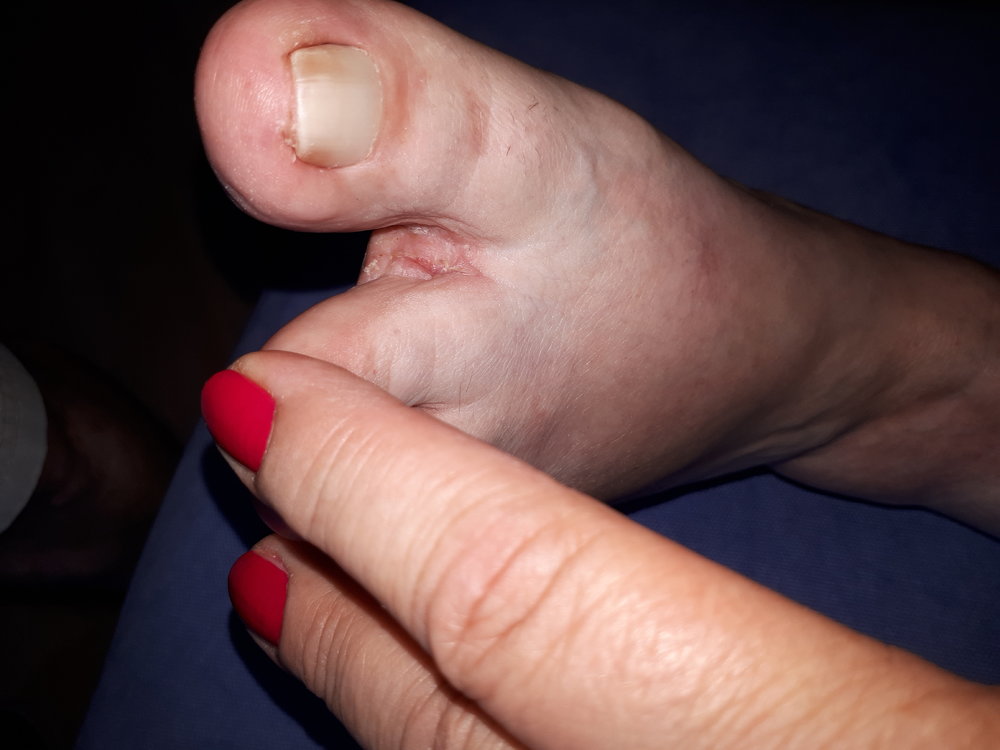
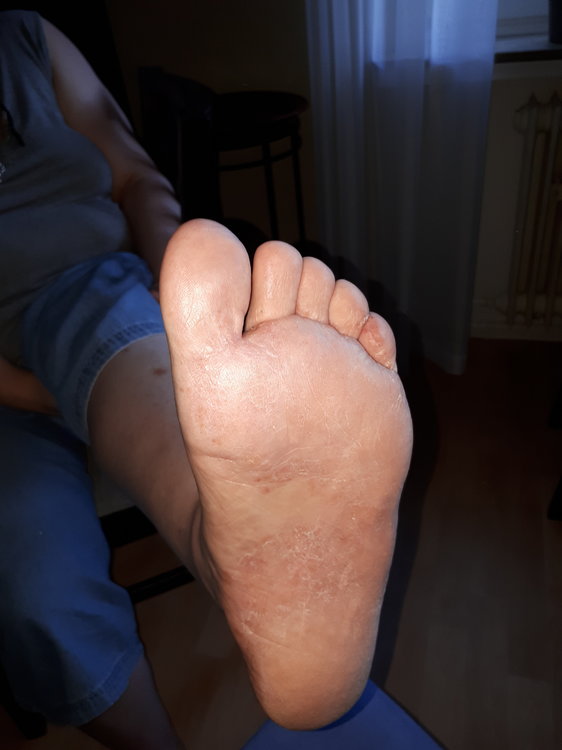
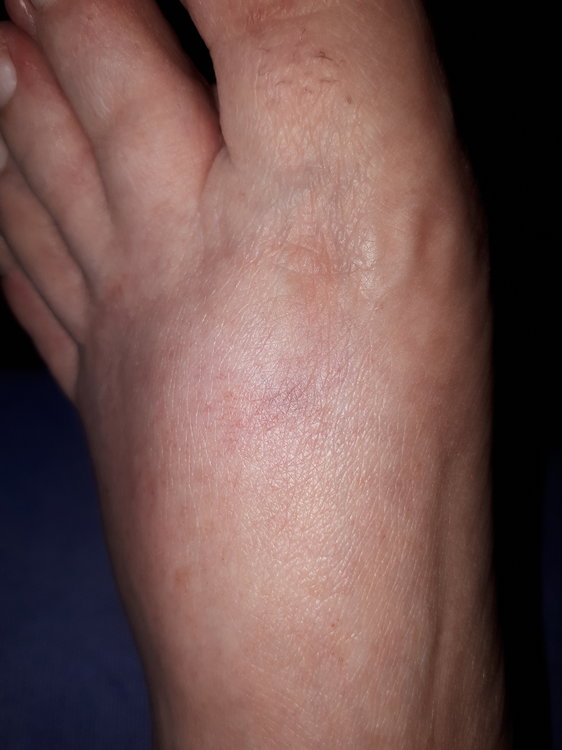
Mindestens jeder zweite Diabetes-Patient hat auch irgendwann einmal eine Hauterkrankung. Und andersherum: Manchmal ist ein Hautproblem überhaupt erst der Hinweis auf einen Diabetes. „Diabetes und Haut stehen in enger Wechselbeziehung“, erklärt Professor Monika Kellerer. Sie ist die Präsidentin der Deutschen Diabetes Gesellschaft (DDG). „Zwischen 30 und 70 Prozent aller Diabetes-Patienten weisen dermatologische Symptome und Erkrankungen auf.“ Als wäre die Zahl noch nicht erschreckend genug, gibt es laut Experten auch noch mehr als 50 verschiedene Hautkrankheiten, die zusammen mit der Stoffwechselerkrankung auftreten können. Warum sich die Erkrankungen gegenseitig beeinflussen, ist nicht klar. „Vermutlich begünstigen Entzündungsprozesse, Ablagerungen von zuckerhaltigen Substanzen in der Haut und die geschwächte Immunabwehr Pilz- und bakterielle Infektionen“, sagt Professor Claudia Pföhler von der Hautklinik am Universitätsklinikum des Saarlandes. Verräterische Flecken am Schienbein Zu den häufigsten Hauterscheinungen bei Diabetikern gehören bräunliche, rundliche Flecken, die meist über dem vorderen Schienbein sitzen und wie Narben aussehen. Mediziner sagen zu diesen Pigmentveränderungen auch diabetische Dermopathie. Bis zu 70 Prozent aller Patienten haben sie – und viele, ohne vom Diabetes zu wissen. „Sie ist sehr oft das erste Anzeichen eines nicht erkannten Diabetes“, berichtet Claudia Pföhler, die Ärztin aus dem Saarland. Was also tun? Wer solche Flecken an Schienbeinen, Unterarmen oder Füßen bemerkt, sollte beim Hausarzt oder Diabetologen seinen Nüchtern-Blutzucker überprüfen lassen. Und dann? „Die Flecken verschwinden, sobald der Diabetes eingestellt ist“, versichert die Dermatologin. Pilzinfektionen geben Hinweis auf Diabetes Ein anderes Warnzeichen für Diabetes sind stark ausgeprägte, hartnäckige Pilzinfektionen an Füßen, in den Leisten oder der Achselhöhle, unter der Brust, in der Scheide oder im Analbereich. „Chronische Pilzinfektionen und ihr quälender Juckreiz gelten als Marker-Erkrankung für Diabetes mellitus“, sagt Claudia Pföhler. Erreger ist oft der Pilz namens Candida albicans. Auch hier gilt es, unbedingt nüchtern den Blutzucker-Wert messen zu lassen. „Sobald der Blutzuckerwert normalisiert ist, können die Pilzinfektionen oft mit örtlichen Cremes und Zäpfchen erfolgreich behandelt werden“, berichtet die Hautexpertin. Am Fuß können gefährliche Erkrankungen beginnen Vom Nagelpilz zeugen verdickte Nagelplatten, Flecken, Brüchigkeit und Risse. Das mag sich alles mit Socken verbergen lassen, doch die Nagelschäden können für Bakterien ein prima Weg sein, in den Körper des Menschen zu gelangen. Eine mögliche Folge wäre ein diabetisches Fußsyndrom. „Die Sanierung von Nagelpilz bei Diabetes-Patienten ist deshalb keine kosmetische Frage, sondern eine medizinische Notwendigkeit und gehört in die Hände von Fachkräften“, betont Dr. Cornelia Woitek. Sie leitet in Wurzen bei Leipzig eine diabetologische Schwerpunktpraxis. Ärzte können die professionelle Fußpflege beim Podologen auf Rezept verordnen. Kleiner Riss – große Wundrose Bakterien, die über kleine Fußwunden in den Körper eintreten, können aber auch eine schwerwiegende Wundinfektion auslösen – ein sogenanntes Erysipel, ebenfalls bekannt unter dem Namen Wundrose. „Ein Erysipel macht sich an der Haut als flammende Rötung bemerkbar, die sich rasch ausbreitet, bevorzugt an den Unterschenkeln oder im Gesicht“, erklärt Professor Baptist Gallwitz, Mediensprecher der DDG. Anzeichen sind gleichzeitig hohes Fieber und Schüttelfrost – und das ist ein Notfall. „Es droht die Gefahr einer Blutvergiftung", betont der Diabetologe vom Universitätsklinikum Tübingen. „Deshalb sollte man sich sofort ins Krankenhaus begeben“. Denn mitunter handelt es sich bei den Erregern nicht nur um Streptokokken, sondern auch um Staphylokokken, die gegen verschiedene Antibiotika resistent sein können. „Ob Blasen, Druckstellen oder Hühneraugen – Diabetes-Patienten müssen auf jede Hautveränderung am Fuß achten“, fasst Gallwitz zusammen. Ewiger Juckreiz – ein Alarmzeichen für Nierenschäden Viele Diabetes-Patienten leiden unter trockener Haut, was wiederum einen starken Juckreiz auslösen kann. Dazu gehören auch feine Einrisse, eine leichte Schuppung und Rötung. Zunächst werden meist klassische Therapien wie Kortisonsalben oder Antihistaminika ausprobiert. Helfen die nicht, sollten Patient und Arzt hellhörig werden. „Unstillbarer Juckreiz, der auf keine Therapie anspricht, ist bei Diabetes-Patienten ein Hinweis auf eine Nierenfunktionsstörung“, betont Woitek. „Manchmal hilft eine Lichttherapie gegen die Hautprobleme“, ergänzt Pföhler. Auf jeden Fall sollte ein Hautarzt hinzugezogen werden – und für die Nierenschädigung ist der Nephrologe zuständig. Richtige Hautpflege als Vorbeugung „Die tägliche Hautpflege ist essentiell“, so Woitek. Besonders eignen sich dafür feuchtigkeitsspendende Pflegeprodukte mit den Inhaltsstoffen Glyzerin, Panthenol, Hamamelis, Aloe Vera, Vitamin E und Harnstoff. „In der kalten Jahreszeit sollten Menschen mit Diabetes außerdem nicht zu heiß und zu lange baden und sich gut abzutrocknen, um nasse Hautstellen zu vermeiden“, rät die Diabetologin.
-
- Begleiterkrankungen
- Diabetes
-
(und 2 mehr)
Markiert mit:
-

Zusammenhang von Typ-2-Diabetes und Kortisoncreme vermutet
Rolf Blaga erstellte ein Artikel in Kortison
Kortisonhaltige Cremes sind weder „brandgefährlich“ noch „völlig risikolos“. Nach dem Absetzen des Wirkstoffs entwickeln sich fast alle Nebenwirkungen wieder zurück. Neu ist der Verdacht, äußerlich aufzutragende Kortison-Präparate könnten Typ-2-Diabetes auslösen. Das ist nicht völlig auszuschließen, bisher aber noch nicht bewiesen. Denkbar ist auch ein umgekehrter Zusammenhang: Es ist typisch für Typ-2-Diabetes, dass er lange Jahre unerkannt bleibt. Probleme mit der Haut sind eine bekannte Nebenwirkung dieses unentdeckten Diabetes. Was also ist Ursache, was Wirkung? Völlig unabhängig davon tritt Typ-2-Diabetes bei Psoriatikern sowieso häufiger auf, als im Bevölkerungsdurchschnitt. Für Professor Johannes Wohlrab sind äußerlich aufzutragende Glukokortikoide (Kortisone) wirksame Arzneimittel, auf die man in vielen Fällen nicht verzichten kann. Er rät dazu, weiterhin umsichtig damit umzugehen und Nutzen und Risiko miteinander abzuwägen. Langfristig solle man möglichst auf kortisonfreie Präparate umstellen. Wer in seinem Leben schon sehr viel kortisonhaltige Präparate äußerlich aufgetragen hat, sollte mit dem Arzt absprechen, ob vorsorglich Blutwerte erhoben werden. So kann möglichst früh ein Typ-2-Diabetes erkannt werden. Typ-2-Diabetes und Kortison Manche Patienten mit Psoriasis arthritis bekommen innerliche Kortisonpräparate – also Tabletten oder Spritzen. Wer damit lange Zeit behandelt wird, kann an einem so genannten Steroid-Diabetes erkranken. Denn Glukokortikoide können die Insulinproduktion hemmen. Dadurch steigen die Blutzuckerwerte. Wenn das Medikament abgesetzt wird, ist der Steroid-Diabetes nicht mehr nachzuweisen. Diese Nebenwirkung ist schon lange bekannt. Jetzt ist der Verdacht aufgetaucht, dass möglicherweise auch äußerliche Anwendungen einen Diabetes hervorrufen. Das lassen Angaben über neu an Diabetes-2-Erkrankte vermuten: In Dänemark wurden die Daten von 115.218 frisch erkrankten Diabetikern, in Großbritannien die von 54.944 ausgewertet. Im Vergleich mit Kontrollpersonen waren 25 bis 27 Prozent mehr Menschen neu an Typ-2-Diabetes erkrankt, wenn sie vorher mit Kortison-Cremes o.ä. behandelt wurden. Je stärker wirksam die gewesen sind, desto höher war das Risiko, zuckerkrank zu werden. Professor Wohlrab bestätigte, dass grundsätzlich auch äußerlich aufgetragene Glukokortikoide den Zuckerspiegel erhöhen und damit einen Diabetes bewirken könnten. Das sei nicht völlig auszuschließen. Ob es dann tatsächlich dazu kommt, hänge von verschiedenen Dingen ab: Wie oft und wie viel wurde von dem Präparat aufgetragen? Wie lange wurde es verwendet? Und schließlich: Welches der unterschiedlichen Kortisone wurde benutzt? In den Auswertungen werde nur ein ein mögliches Risiko beschrieben. Dem sei aber entgegenzuhalten, so Wohlrab, wie erfolgreich eine äußerliche Kortison-Gabe sein kann. Für jedes Glukokortikoid gebe es einen Wert, wie sich Nutzen und Risiko zueinander verhalten: den TIX. Wohlrab empfiehlt für Langzeit-Anwendungen nur Glukokortikoide mit einem TIX ab 2. Kritisiert wird, dass der TIX wissenschaftlich nicht eindeutig (evident) erhoben und für neue Kortisone nicht ermittelt wurde. Trotzdem gibt es bisher keine andere Orientierung, Kortison-Risiken zu bewerten. Vor allem, so Wohlrab, müsse genau überlegt werden, was geschehen wäre, wenn die Erkrankung unbehandelt geblieben bzw. anders therapiert worden wäre. Wie zuverlässig sind die Aussagen? Ob es tatsächlich Kortison-Cremes waren, die zuckerkrank gemacht haben, ist unbewiesen. Der geäußerte Verdacht könnte auch völlig falsch sein. Vielleicht war es genau umgekehrt: die mit Kortison zu behandelnden Hautprobleme rührten von einem nicht erkannten Typ-2-Diabetes her. Außerdem gab es noch weitere Risikofaktoren: Unter den britischen Diabetes-Patienten waren viele Übergewichtige und Ex-Raucher. Bei den Dänen litten viele häufiger gleichzeitig unter Bluthochdruck und Fettstoffwechsel-Störungen. Jeder einzelne dieser Faktoren kann Entzündungsprozesse anregen und Typ-2-Diabetes auslösen. Generell haben Menschen mit Psoriasis ein höheres Risiko für Diabetes oder andere Begleiterkrankungen. Nicht wegen der Glukokortikoide, sondern weil Schuppenflechte das Entzündungsgeschehen im ganzen Körper verstärkt. Das fördert die Begleiterkrankungen. Empfehlungen Den Autoren der Auswertungen ist bewusst, dass die Zusammenhänge genauer erforscht werden müssen. Trotzdem raten sie schon jetzt, die Präparate umsichtiger als bisher einzusetzen. Möglichst sollten auch alternative Behandlungsmöglichkeiten erwogen werden. Professor Wohlrab weist darauf hin, dass es oft nicht anders geht, als starke Haut-Entzündungen mit äußerlich aufzutragenden Glukokortikoiden (Kortison) zu behandeln. Dabei sollte immer mit eingeplant werden, sie zeitlich und mengenmäßig auch wieder zu begrenzen und Therapiepausen einzulegen. Eine "pro-aktive" Erhaltungstherapie (2-mal pro Woche, trotz Abheilung) hält er pharmakologisch für sinnvoll (geringere Kortison-Lebensdosis). Aber es gäbe keine Studien dazu, die den Effekt belegen würden. Vor allem bei längerem Gebrauch sollten nur Glukokortikoide eingesetzt werden, bei denen die positiven Wirkungen die negativen (v.a. Hautverdünnung) übersteigen (TIX ab 2). Für eine Langzeit-Therapie ohne Kortison gibt es Vitamin-D3-Abkömmlinge (wie z.B. Daivonex). In nächster Zeit seien weitere kortisonfreie Präparate zu erwarten, so Wohlrab. Um möglichst früh einen Typ-2-Diabetes zu erkennen, kann man regelmäßig Blutwerte erheben lassen. Spätestens dann, wenn typische Symptome auftreten. Beim Diabetes-Selbsttest kann man viel falsch machen. Deshalb sollten die Ergebnisse lediglich als Anzeichen verstanden werden und nicht als feststehendes Ergebnis. Professionell erhobene Laborwerte sind grundsätzlich zuverlässiger! Typ-2-Diabetes ist nicht lebensgefährlich. Inzwischen gibt es vielfältige Möglichkeiten, die Krankheit abzumildern. Es gibt erste Beispiele dafür, dass durch extrem kalorienarme Kost der Typ-2-Diabetes völlig verschwinden kann. Er kam aber bei 70 Prozent wieder zurück, vermutlich weil sie ihren Lebensstil nicht grundlegend geändert haben. Quellen Diabetes: Cortison-Cremes unter Verdacht – Topische Zubereitungen mit erhöhtem Risiko assoziiert, Dr. Karin Schmiedel, Deutsche Apotheker Zeitung 26/2019 E47 modulates hepatic glucocorticoid action, Hemmer MC et.al. 2019 Association Between Topical Corticosteroid Use and Type 2 Diabetes in Two European Population-Based Adult Cohorts, Andersen YMF et.al. 2019 Artikel zum Weiterlesen Kortison – sind Angst und Ablehnung begründet? (2003) Was man über die Anwendung von Medikamenten mit Kortison wissen sollte (2011) TIX noch zeitgemäß? (2016) Kortison in Cremes und Salben – häufige Fragen und Antworten -

Bei Schuppenflechte und Psoriasis arthritis aufpassen auf Herz und Hirn
Redaktion erstellte ein Artikel in Magazin
Viele Menschen mit Schuppenflechte tragen ein erhöhtes Risiko für einen Herzinfarkt oder Schlaganfall in sich. Die miese Botschaft sollten vor allem die ernst nehmen, die zusätzlich zur Hautkrankheit auch eine Psoriasis arthritis haben. Betroffene sollten regelmäßig von einem Arzt ihren Blutdruck und die Blutfette kontrollieren lassen. Das raten die Experten der Deutschen Gesellschaft für Rheumatologie (DGRh). Sie raten außerdem, auf eine gesunde Lebensführung zu achten. Für ihre Tipps führen sie eine neue internationale Studie ins Feld. „Psoriasis und die Psoriasis arthritis belasten wie alle anderen entzündlich-rheumatischen Erkrankungen den gesamten Körper", erläutert der Präsident der DGRh, Professor Hanns-Martin Lorenz. Patienten sollten deshalb ihre Medikamente zuverlässig anwenden. Und: Mit einer gesunden Lebensführung ihren Krankheitsverlauf positiv beeinflussen. Der Grund: Die Betroffenen entwickeln auch besonders häufig Krankheiten, die zum metabolischen Syndrom zählen. Das sind Bluthochdruck, Fettstoffwechselstörungen oder Diabetes mellitus. "Die Patienten haben mit der Entzündung und weiteren Risiken ein erhöhtes Risiko für einen Herzinfarkt oder Schlaganfall“, erklärt er. Blutdruck und Blutfette oft erhöht Mit diesen Risiken bei Psoriasis nämlich beschäftigte sich eine Untersuchung des International Psoriasis and Arthritis Research Teams (IPART). Lihi Leder von der Universität Toronto und seine Kollegen haben in Nordamerika und Israel insgesamt 2254 Patienten mit Schuppenflechte untersucht, die meisten davon mit Gelenkbefall. Die Patienten litten im Durchschnittsalter von 52 Jahren seit mehr als 20 Jahren unter einer Psoriasis, davon 14 Jahre mit Gelenkbeschwerden. Die meisten Betroffenen hatten weitere gesundheitliche Probleme: 75 Prozent waren übergewichtig oder fettleibig, davon 54 Prozent mit einer ungünstigen Zunahme des Bauchumfangs. 45 Prozent der Patienten hatten einen Bluthochdruck. 49 Prozent hatten zu hohe Blutfette. 17 Prozent waren aktuelle Raucher 13,3 Prozent hatten einen Typ 2-Diabetes Bei 6,5 Prozent waren die Herzkranzgefäße verengt. Ähnliches Risiko für Patienten in Deutschland „Fast die Hälfte der Patienten hatte im Alter von Anfang 60 ein Risiko von mehr als zehn Prozent, innerhalb der nächsten zehn Jahre einen Herzinfarkt oder Schlaganfall zu erleiden“, berichtet der Experte. Nun unterscheiden sich Gesundheit und Verhalten in Nordamerika und Israel von Deutschland dann doch immer noch. Aber: „Diese Risikokonstellation für einen Herzinfarkt oder Schlaganfall beobachten wir auch bei unseren Patienten in Deutschland“, sagt Professor Lorenz. In der IPART-Studie wusste jeder dritte der Patienten mit Schuppenflechte nicht, dass seine Blutfette zu hoch sind. Bei jedem fünften war der Bluthochdruck nicht bekannt. Und: Von den Patienten mit Bluthochdruck nahmen die meisten ihre Medikamente nicht oder nicht regelmäßig ein. „Behandelnde Ärzte müssen die möglichen Begleiterkrankungen wie Bluthochdruck oder eine Fettstoffwechselstörung regelmäßig diagnostisch abklären und gegebenenfalls behandeln“, ist das Fazit von Professor Lorenz. Zudem sei es wichtig, die Entzündungen optimal zu behandeln. Betroffene müssten über die Erkrankungen des metabolischen Syndroms aufgeklärt und in der Prävention unterstützt werden. idw/cl-
- Begleiterkrankungen
- Diabetes
-
(und 1 mehr)
Markiert mit:
-

Psoriasis kann das Risiko für Diabetes Typ 2 erhöhen
Claudia Liebram erstellte ein Artikel in Magazin
Psoriasis kann ein Risikofaktor für die Entwicklung einer Diabetes Typ 2 sein. Zu diesem Schluss kommen Forscher der Universität von Pennsylvania (USA). Dabei tragen die Psoriatiker das größte Risiko, die eine schwere Form ihrer Erkrankung haben. Als schwer bezeichnen die Forscher eine Psoriasis dann, wenn jemand deshalb schon einmal eine innerliche oder eine UV-Therapie angewandt hat, unabhängig von PASI. "Unsere Daten besagen, dass auch die Psoriatiker ein Risiko haben, die ansonsten keinen anderen Risikofaktor wie Adipositas mit sich herumtragen", sagt Joel M. Galfand, Professor an der Uni. Sein Fazit: "Patienten mit Psoriasis sollten sich gesund ernähren, regelmäßig Sport treiben und genauso regelmäßig Vorsorge-Untersuchungen wahrnehmen - beispielsweise mit einem Blutdruck-, Cholesterin und Blutzucker-Check." Psoriasis und Diabetes sind beides Krankheiten mit einer ständigen Entzündung. TH-1-Cytokine können dabei dafür sorgen, dass der Körper gegen Insulin resistent wird und sich ein metabolisches Syndrom entwickelt. In der Studie hatten die Forscher 108.132 Menschen mit Psoriasis verglichen mit 430.716 Menschen ohne diese Hauterkrankung. Die Daten stammen aus Großbritannien. Das Risiko, einen Diabetes zu entwickeln, steigt bei Patienten mit milder Psoriasis um 11 Prozent bei Patienten mit schwerer Psoriasis um 46 Prozent Zahlen aus Deutschland belegen, dass Psoriatiker doppelt so häufig an Diabetes mellitus erkrankt sind wie Nicht-Psoriatiker. (2) Die US-Studie suchte auch nach Behandlungen derjenigen, die mit Diabetes diagnostiziert wurden. Sie fand heraus, dass Patienten mit beiden Erkrankungen - schwerer Psoriasis und Diabetes - öfter Mediakmente gegen den Diabetes nehmen mussten, verglichen mit Diabetikern ohne Psoriasis. Die Forscher empfehlen, dass sich weitere Studien damit beschäftigen sollten, wie eine Behandlung der Psoriasis in der Entwicklung eines Typ-2-Diabetes und dessen Komplikationen eine Rolle spielt - sprich: ob eine (stärkere) Behandlung der Psoriasis den Diabetes Typ 2 vielleicht aufhalten kann. Tipps zum Weiterlesen Wie sich Schuppenflechte und Diabetes einschleichen können (Apotheken-Umschau, 08.02.2022) Wie es zum ungeliebten Doppel aus Psoriasis und Diabetes kommt, wird in diesem Artikel erklärt. Quellen: Rahat S. Azfar, et al.: "Increased Risk of Diabetes Mellitus and Likelihood of Receiving Diabetes Mellitus Treatment in Patients With Psoriasis" in: Archives of Dermatology Juni 2012 Matthias Augustin et al.: "Co-morbidity and age-related prevalence of psoriasis: Analysis of health insurance data in Germany" in Acta Dermato Venerologica 90 (2010) -
Hautärzte haben für ihre tägliche Arbeit eine Checkliste erarbeitet, damit sie bei ihren Patienten rechtzeitig Begleiterkrankungen - so genannte Co-Morbiditäten - erkennen können. Gedacht ist die Checkliste zur Anwendung bei Betroffenen mit mittelschwerer bis schwerer Psoriasis. Wer dazu zählt, sollte sich also nicht wundern, wenn der Dermatologe Untersuchungen vornimmt, die auf den ersten Blick nicht direkt mit der Haut zu tun haben. Anders herum können Betroffene diese Checkliste auch für sich nutzen: Diese Untersuchungen sollten von Zeit zu Zeit gemacht werden - bei mittelschwerer Psoriasis alle 12 Monate, bei schwerer Psoriasis alle 6 Monate. Am Anfang: BeratungDer Arzt sollte den Patienten auf Gewicht, Rauchen, Bewegung und Ernährung ansprechen.Empfohlene Werte: Der Patient sollte ein Normalgewicht haben. Es sollte eine Nikotiinkarenz erreicht werden - meint: Das Rauchen sollte für lange Zeit, am besten für immer, unterbleiben. Mehrmals pro Woche sollte Sport getrieben werden - mäßig bis intensiv. Der Psoriatiker sollte sich gesund ernähren.Blutdruck und PulsEmpfohlene Werte: Patienten mit bis zu zwei Risikofaktoren für eine koronaren Herzerkrankung sollten höchstens 140/90 mmHG haben. Patienten mit einer koronaren Herzerkrankung, Diabetes mellitus, einer Niereninsuffizienz und mehr als drei Risikofaktoren für eine koronare Herzerkrankung sollten höchstens bei einem Blutdruck von unter 130/80 mmHG landen.Body Mass IndexEmpfohlener Wert: Der BMI sollte unter 25 (Kilogramm pro Quadratmeter) liegen.TaillenumfangEmpfohlener Wert: Der Taillenumfang sollte bei Männern maximal 102 Zentimeter, bei Frauen maximal 88 Zentimeter betragen.LipidprofilBestimmt werden sollten das Gesamtcholesterin, LDL und HDL-Fraktion sowie die Triglyceride, und zwar nüchtern.Empfohlene Werte: Bei einem kardiologischen Risikofaktor sollte der LDL-Wert unter 160 mg/dl liegen. Bei zwei kardiologischen Risikofaktoren sollte der LDL-Wert unter 130 mg/dl liegen. Bei einem Metabolischen Syndrom, hohem Kalk-Wert, bei einer koronaren Herzerkrankung usw. sollte der LDL unter 100 mg/dl liegen. Bei Hochrisikopatienten mit einem akuten Koronarsyndrom und Diabetes mellitus sollte der LDL unter 70 mg/dl liegen.BlutzuckerDer Nüchtern-Blutzucker sollte unter 100 mg/dl sein.Patienten, die zwar "nur" einer leichte Psoriasis haben, aber auch eine erhöhte arterielle Hypertonie und insbesondere eine abdominelle Adipositas (sprich: einen sehr dicken Bauch), sollten von ihrem Arzt ebenfalls angesprochen werden: Er sollte sie über ihr möglicherweise erhöhtes Risiko aufklären und weitere Untersuchungen empfehlen. Quellen: "National Psoriasis Foundation clinical consensus on psoriasis comorbidities and recommendations for screening" in: Journal of the American Academy of Dermatology, 06/2008 "Checkliste Ko-Morbiditäten bei Patienten mit Psoriasis" vom PsoNet
- 4 Kommentare
-
- Arztbesuch
- Begleiterkrankungen
- (und 10 mehr)
-

Positiver Nebeneffekt von Infliximab auf eine Insulin-Resistenz
Claudia Liebram erstellte ein Artikel in Infliximab (Remicade, Inflectra, Remsima)
Eine Behandlung mit Remicade (Wirkstoff: Infliximab) könnte "nebenbei" Diabetes-Patienten helfen, die gegen Insulin resistent sind. Das funktioniert zumindest bei Menschen, die eine Autoimmun-Erkrankung haben – etwa eine rheumatoide Arthritis oder Spondylitis. Zu diesem Ergebnis kommen Wissenschaftler. Dr. Drosos und seine Kollegen von der Universität in Ioannina (Griechenland) stuften 29 Patienten mit rheumatoider Arthritis und 17 Patienten mit ankylosierender Spondylitis vor und nach einer sechswöchigen Therapie mit Remicade ein. Bei allen Patienten zusammen waren die Wirkungen auf die Insulin-Resistenz nicht sonderlich hoch. Die Ärzte konzentrierten sich dann aber auf die Patienten mit einer schweren Insulin-Resistenz – und dort wirkte Infliximab eben deutlich verbessernd. Das Risiko von Herzinfarkten wird gesenkt, wenn das Insulinempfindlichkeit gut eingestellt ist. Die griechischen Wissenschaftler sagen aber auch gleich: Um ihre Erfahrung mit der Wirkung von Infliximab auf die Insulinempfindlichkeit wissenschaftlich zu bestätigen, sind weitere Studien mit weit mehr Patienten nötig. Quellen: Reuters Health, 25.06.2005 Annals of the Rheumatic Diseases 205 (Seite 765 bis 766) -
Hallo 🤗 nun hat sich nach über 40 Jahren Psoriasis auch noch ein Diabetes dazu gesellt ( Diagnose bekam ich 2019) Hatte es lange durch Ernährungsumstellung und mehr Bewegung ohne Medis gut im Griff. Aber nun scheint es nicht mehr zu reichen und bekam zur Unterstützung Metformin. Aber das brachte den erhöhten Zuckerwert auch nicht wirklich runter. Nun soll ich demnächst noch ein weiteres Medikament bekommen, was auch das Abnehmen unterstützen soll. Evtl Victosa oder Ocempic ( kein Insulin) So sagt mein Hausarzt. Und ich soll einen Termin beim Diabetologen machen und mich beraten lassen. Wollte vorab hier schonmal fragen, ob jemand Erfahrung mit diesen Medikamenten hat und zusätzlich ein Biological nimmt? ich nehme z.Zt noch Stelara, soll aber auf Skyrizi umgestellt werden im nächsten Quartal. Ramipril gegen Bluthochdruck nehm ich auch noch. Mir wird ein wenig mulmig bei soviel Chemie 😳 Lg Claudi 🙂
-
Schuppenflechte an den Füßen und Diabetes
Emilie58 erstellte einem Thema in Schuppenflechte an Händen und Füßen
Hallo, seit fast 40 Jahren habe ich Schuppenflechte an den Füßen und seit über 18 Jahren bin ich insulinpflichtige Diabetikerin. Diese Kombination ist besonders nach so langer Zeit sehr beängstigend. Auch habe ich immer wieder einen Hautpilz, den ich nicht in den Griff bekomme. Ich habe vermehrt Entzündungen an der Fussohle und durch Kratzen blutet es sofort. Wem geht es ähnlich? Über einen Erfahrungsaustausch würde ich mich freuen. Gruß Emilie -
Ich habe die o.g. "Krankheiten" und weiß bald nicht mehr, was ich noch umstellen kann an der Ernährung. Ich muss auf Getreidefrei, Laktosefrei und Kohlehydratgehalt achten, jetzt auch noch auf anti-entzündliche Lebensmittel..... und das, wo ich Gemüse und Obst eigentlich nicht mag, auch hasse. Weiß jemand, wie ich das unter einen Hut bringen kann, wer hat Tricks und Tipps für mich, damit ich dieses gesunde zeug mir nicht nur reinquälen kann, sondern ev. auch gerne esse. Ich mag morgens schon nichts mehr essen, weil dann der Blutzucker wenigstens morgens stabil bleibt. Kartoffeln und Reis gehen ja mittags, aber mit dem Gemüse hab ich probleme. Fleisch mag ich auch nicht mehr so sehr. Seit Methrodexat ist mir übel bei Fleisch und Fisch.
- 40 Antworten
-
- Diabetes
- Psoriasis arthritis Ernährung
-
(und 1 mehr)
Markiert mit:
-

Neuro-immunologische Querbeziehung zwischen einer adulten ADHS und Psoriasis
roman85 erstellte einem Thema in Schuppenflechte-Forum
In einer Studie aus Dänemark wurde 2017 eine Assoziation zwischen ADHS und Psoriasis beschrieben. Es wurden 23645 Menschen mit ADHS untersucht. Bei Patienten, die selbst eine Autoimmunerkrankung hatten, oder deren Mutter eine Autoimmunerkrankung hatte, war ADHS etwas häufiger. Die folgenden Autoimmunerkrankungen zeigten diese Häufung: Typ 1 Diabetes, Autoimmunhepatitis, Hyperthyreose (M. Basedow), M. Bechterew und Psoriasis. Weshalb es zu dieser Häufung kommt, ist allerdings unbekannt. Prof. Dr. Dr. med. Ingo Haase Facharzt Dermatologie und Venerologie FMH Hautspezialisten am Glattpark die Zusammenhänge zwischen Schuppenflechte/Neurodermitis und AD(H)S, insbesondere ADHS sind schon wesentlich länger bekannt. Diese ergeben sich meines Erachtens aus der Wirkung von Stresshormonen auf das Immunsystem. ADHS (mit Hyperaktivität) geht häufig mit einer abgeflachten Cortisolstressantwort einher (im Gegensatz zu ADS, das sehr häufig on einer überhöhten Cortisolstressantwort gekennzeichnet ist). (Bitte Cortisolstressantwort und basalen Cortisolspiegel unterscheiden; letzterer ist bei ADHS wie bei ADS verringert). CRH (das wichtigste Stresshormon der ersten Stufe der HPA-Achse) erhöht die Entzündungsreaktion (TH1-Lastigkeit der Immunantwort). Cortisol (das wichtigste Hormon der letzten Stufe der HPA-Achse) hat nicht nur die Aufgabe, die HPA-Achse wieder herunter zu fahren, sondern auch, die Immunantwort von TH11 (primär Entzündungsbekämpfung) auf TH2 (primär Fremdkörperbekämpfung) umzustellen. Bei ADHS ist das Herunterfahren der HPA-Achse beeinträchtigt, weshalb bei ADHS die Erholungsfähigkeit beeinträchtigt ist (anders als bei ADS, das aufgrund der überhöhten endokrinen Stressantwirt eher PFC-Abschaltungen durch überhöhte Noradrenalinwerte zeigt und eine saubere HPA-Achsen-Abschaltung aufgrund der hohen Cortisolantwort ). Dies erklärt einerseits die erhöhte Allergieanfälligkeit von Menschen mit internalisierender Stressphänotypik (wie ADS) aufgrund einer überschiessenden Fremdkörperabwehr und andererseits die erhöhte Häufigkeit von überschiessenden entzündlichen Immunreaktionen bei Menschen mit externalisierender Stressphänotypik (wie ADHS). Natürlich sind die Zusammenhänge am Ende deutlich komplexer. Dies können Sie alles unter adxs.org nachlesen. Zugleich sind Entzündungen wie Schuppenflechte ein Stressor, der, wie jede Krankheit, körperliche Belastung oder psychische Belastung, die Stresssysteme belastet. Da bei AD(H)S (nach meienr Auffassung) die Selbstregulatin der Stresssysteme gestört ist, führt ein Dauerstressor zu einer Aufrechterhaltung der AD(H)S. Insgesamt empfehle ich in solche Konstellationen rimör eine gute medikamentlse Behandlungd er AD(H)S. Dies dürfte nach einiger Zeit die Immunsystembalance verbessern, was wiederum diese als Ursache von AD(H)S verringert. Dass dies am Ende dazu führt, dass keine AD(H)S-Medikamente mehr benltigt würden, gllaube ich nicht. In Anbetracht der übrigen Nachteile einer unbehandelten AD(H)S (erhöhte vorzeitige Sterblichkeit durch Unfälle und Suizide – je nach Komorbiditätskonstellation 2- bis 25-fach, erhöhte Wahrscheinlichkeit von Angst- oder Depressionsstörungen (3 bis 4-fach), erhöhte Wahrscheinlichkeit von Sucht oder rauchen (7-fach) und verschlechterte Lebensqualität) ost eine konsequente medikamentöse AD(H)S-Behandlung ohnehin geboten. Bitte beachten Sie, dass diese Aussagen alleine aus wissenschaftlicher Sicht erfolgen und ich weder Arzt noch Therapeut bin. Für alle therapeutischen Massnahmen wenden Sie sich bitte an Ihre behandelnden Ärzte. Ulrich Brennecke Das AD(H)S Kompendium Fechtstr. 4 76227 Karlsruh- 32 Antworten
-
Die Mitglieder der Deutschen Dermatologischen Gesellschaft treffen sich alle zwei Jahre, um sich fachlich auf den neuesten Stand zu bringen. Auf der Tagung im Jahr 2009 in Dresden diskutierten die Hautärzte viel darüber, wie man eine schwere Psoriasis durch innerlich wirkende Medikamente erfolgreich behandeln könne. Die ausgeprägte Psoriasis ist verantwortlich für viele, ebenfalls ernsthafte Begleiterkrankungen. Die führen dazu, dass die Lebenserwartung schwer erkrankter Psoriatiker deutlich kürzer sein kann als die von Gesunden. Einige Pharmafirmen kündigten neue, innerlich wirkende Medikamente an. Ausführlich wurde erklärt, weshalb nicht mehr mit Raptiva behandelt wird und worin sich dieses Biologikum von den anderen unterschieden hat. Psoriasis ist nur eine von vielen Hautkrankheiten, über die auf der 45. DDG-Tagung gesprochen wurde. Dennoch „boomt“ das wissenschaftliche Interesse gerade an dieser Krankheit: Es werden immer kompliziertere Auslösemechanismen entdeckt. Das soll nicht nur zu neuen Arzneien führen, sondern auch dazu, vorsorglich „Risikogrößen“ messen zu können. Wenn dann frühzeitig behandelt wird, kann man verhindern, dass eine Psoriasis oder eine Begleiterkrankung zu heftig ausbricht. Statistisch wird erhoben, wie viele Patienten welche Psoriasis haben und wie sie behandelt wird. Es wird immer genauer erfasst, wie schwer der Einzelne von seiner Krankheit betroffen ist: Neben Messgrößen wie den PASI erheben moderne Hautärzte den Body Surface Area (body surface area – Befall der Körperoberfläche) und vor allem den DLQI (dermatologischer Lebensqualitäts-Index). Psoriasis kann eine schwere Krankheit sein Professor Martin Röcken (Tübingen) verwies darauf, dass die Psoriasis keine Hautkrankheit an sich sei, sondern die Ausprägung einer umfassenden (auto-inflammatorischen) Entzündungskrankheit. Andere Symptome davon seien Psoriasis arthritis (an Gelenken, Sehnen und Weichteilen) sowie Psoriasis an Nägeln, Händen und Füßen. Professor Ulrich Mrowietz (Kiel) bezeichnete die Krankheit als „sich selbst aufschaukelnde Entzündungsstörung“. Eine mittelschwere, vor allem aber eine schwere Psoriasis ist allgemein als „schwere Krankheit“ einzuordnen. Die Patienten sind extrem belastet: durch die Krankheit selbst durch zahlreiche Begleiterkrankungen durch psychische Einflüsse (vor allem Depressionen) durch den Verlust an gesunden Lebensjahren durch den schlechten Gesundheitszustand durch höhere private und gesellschaftliche Kosten (Therapien, Reha + Kur, Selbstbehandlung u. -pflege, Arbeitsausfall) durch den Verlust an Lebensjahren durch vorzeitigen Tod Wirklich schwer betroffen sind in Deutschland hinsichtlich ihrer Haut (PASI>20) 11,6 Prozent und in Bezug auf ihre Lebensqualität (DLQI >10) 27,8 Prozent der Psoriatiker („Health Services Research in Psoriasis – The German Approach“; Augustin, Reich, Reusch et al. in: “Dermatology” 4/2009). Die schwere Psoriasis ist nur die „Spitze des Eisbergs“, so Professor Wolf-Henning Boehncke (Frankfurt). Die bekanntesten Begleiterkrankungen sind Psoriasis arthritis Morbus Crohn Herz-/ Kreislauf- und Gefäß-Erkrankungen Fettleibigkeit Diabetes und Bluthochdruck. Inzwischen zählen auch chronische Lungenentzündungen, Osteoporose (Männer), Hautkrebs (Plattenepithelkarzinom, Lymphom) und vor allem Depressionen dazu. Männer mit schwerer Psoriasis sterben durchschnittlich 3,5 Jahre, Frauen 4,4 Jahre früher, als Patienten ohne Psoriasis. „Niemand stirbt an seinen Schuppen“ (Röcken), sondern vor allem am Herzinfarkt. Das Risiko dafür ist bei schwerer Psoriasis dreimal höher als bei Gesunden, vor allem bei jüngeren Patienten. Fettleibigkeit nährt die Psoriasis: Entzündungsprozesse verändern Fettzellen, die wiederum neue Entzündungen verursachen. Frühzeitig erkennen – Krankheiten abschwächen Im Auftrag der US-Patientenorganisation National Psoriasis Foundation (NPF) hat Dr. Alexa Boehr-Kimball untersucht, wie man frühzeitig verhindern könnte, dass sich bei Psoriatikern weitere Krankheiten entwickeln. Sie kam zu dem Ergebnis, dass sie sich auf „Risikoparameter“ untersuchen lassen, Vorsorge-Möglichkeiten wahrnehmen und sich für eine gesunde Lebensweise entscheiden sollten (nicht Rauchen, Alkoholtrinken oder Fleischessen) Dazu gehört es, regelmäßig die Messungen von Blutdruck, Body-Mass-Index, Taillenumfang, Puls, Cholesterin, Glukose, Blutfette und Blutzucker auszuwerten. Eine mögliche Psoriasis Arthritis sollte durch Fragen nach dem Gelenkstatus einschließlich der Frage nach Morgensteifigkeit frühzeitig erkannt werden. Am schwierigsten ist es, angehende Depressionen zu erkennen. Aber auch das sollte versucht werden zu erfragen. Schlucken, spritzen oder einführen – die systemischen Therapien Bei (mittelschwerer und) schwerer Psoriasis hilft eine äußerliche Therapie nicht mehr. Der Patient muss Wirkstoffe innerlich aufnehmen. Als konventionelle Mittel stehen dafür in Deutschland die so genannten Non-Biologics - also Fumaderm, Methotrexat (MTX) und Ciclosporin - zur Verfügung. Das Retinoid Neotigason wurde auf der Tagung kaum noch als Behandlungsmöglichkeit erwähnt. Nur, wenn diese konventionellen Mittel nicht anschlagen oder nicht vertragen werden, dürfen Biologika verschrieben werden. Konventionelle Medikamente „Non-Biologics“ werden schon sehr lange angewendet. Der erfahrene Arzt weiß, worauf er bei ihnen achten muss. Während Nebenwirkungen bei Fumaderm relativ harmlos sind, können sie bei MTX und Ciclosporin doch sehr erheblich sein. Ciclosporin ist grundsätzlich nur ein „Kurz-Intervall-Medikament“ für den schnellen Erfolg. Fumaderm dagegen wird inzwischen als Dauertherapie gegeben. MTX ist das weltweit am häufigsten verschriebene innere Mittel zur Behandlung der Psoriasis vulgaris. Ob das medizinisch gerechtfertigt ist, daran scheiden sich die Geister: Einige Ärzte halten es für ein sehr effektives Mittel, das über Jahrzehnte gegeben werden könne. Kombiniert mit Ciclosporin, könne der PASI um 80 Prozent gesenkt werden. Andere dagegen halten MTX bei der Plaque-Psoriasis für ungeeignet. Generell gäbe es viele Patientengruppen, für die MTX nicht in Frage käme (z.B. mit Kinderwunsch), es wirke überhaupt nur bei 30 Prozent und davon steige ein Drittel wegen der Nebenwirkungen wieder aus. Strittig blieb auch, ob zusätzlich zu MTX die gleiche Menge Folsäure oder Folinsäure gegeben werden sollte. Erfahrungen von Menschen mit Schuppenflechte oder Psoriasis arthritis: Schau Dich in unserem Forum um. In Deutschland bekommen 50 Prozent derjenigen, die innerlich behandelt werden, Fumaderm. Es wirkt besser als MTX. Fumaderm reagiert nicht mit anderen Medikamenten. Deshalb ist es gut geeignet für diejenigen, die wegen Begleiterkrankungen viele Medikamente nehmen müssen. Weil es nicht das Immunsystem herunterfährt („Immunsuppressivum“), wird der Patient nicht anfällig für Infekte und bösartige Tumore. Aber 25 Prozent der Patienten brechen die Therapie wegen Magen- / Darmprobleme ab, weitere wegen der Verringerung der Lymphozyten- oder der Leukozytenzahl. Das verbesserte Präparat Panaclar soll erst in einigen Jahren auf den Markt kommen. Zurzeit laufen damit noch Studien zur Behandlung der multiplen Sklerose. (Update 2019: Panaclar kam nie auf den Markt.) Wenn eine schwere Psoriasis wieder aufflammt („Rebound“), kann Ciclosporin schnell und intensiv wirken. So werden Patienten, bei denen Raptiva abgesetzt wurde, in den ersten sechs bis zwölf Wochen damit behandelt. Während manche Ärzte meinen, Ciclosporin lasse sich vom erfahrenen Arzt gut steuern, halten andere die Therapie damit für „schwer“. Das liegt vor allem an den möglichen Nebenwirkungen und der starken Reaktion mit anderen Medikamenten. Patienten sollten sich vorher nicht mit UV-Licht bestrahlt haben. Dagegen können Kinder und Jugendliche mit atopischem Ekzem (Neurodermitis) mit Ciclosporin behandelt werden, weil sie es besser vertragen als Erwachsene. Zurzeit wird ein Ciclosporin-Analogika entwickelt („Voclosporin“), das die Nieren weniger belasten und den Blutdruck sinken lassen soll. Biologikum ist nicht gleich Biologikum Überschattet war die Diskussion von der Tatsache, dass für Raptiva überraschend die Zulassung ausgesetzt wurde. Drei Raptiva-Patienten hatten sich mit dem JC-Virus infiziert und sind an PML (progressiver multifokaler Leukenzephalopathie) gestorben. Das ist eine Erkrankung des Zentralen Nervensystems. Die Zulassungsbehörde (EMEA) hat das als ausschließendes Risiko eingeordnet, weil 80 Prozent der Bevölkerung die Veranlagung zu PML in sich tragen. Schon 2005 wurde der Wirkstoff Natalizumab aus gleichem Grund nach nur drei Monaten wieder vom Markt genommen. Professor Jörg Prinz verwies darauf, dass „Natalizumab das gleiche hohes PML-Risiko habe. Trotzdem ist es zur Behandlung der multiplen Sklerose weiter zugelassen. Es würde sonst bei dieser Krankheit keine Möglichkeit mehr geben, schwere Fälle zu behandeln.“ Raptiva wirkt im Körper anders als Enbrel, Humira und Remicade: Es fängt die TNF Alpha ab, bevor sie sich festsetzen können. Die drei „TNF Alpha Antagonisten“ dagegen blockieren die Rezeptoren, damit sich die TNF Alpha nicht festsetzen kann. Raptiva war nur für die Psoriasis zugelassen, die anderen wirkten auch auf die Psoriasis Arthritis. Den weltweit 46.000 Rapitva-Patienten standen über zwei Millionen gegenüber, die mit den anderen drei Biologika behandelt wurden. Die TNF-Alpha-Antagonisten werden schon seit rund 15 Jahren bei der Rheumatischen Arthritis eingesetzt. Die Ärzte haben also sehr viel mehr Erfahrungen damit, als mit Raptiva. Professor Mrowietz verwies darauf, dass es bei den Psoriasis-Biologics zwar jeweils drei PML-Verdachtsfälle bei Enbrel und Remicade gibt und keinen bei Humira. Aber keiner dieser Fälle sei gesichert. Raptiva-Patienten mussten ihre Therapie abbrechen. Bei zwei Prozent von ihnen verschlechterte sich die Psoriasis deutlich. Einige bekamen neurologische Störungen (Verhaltensänderungen, Gesichtsfeld-Einschränkungen, epileptische Anfälle, erhöhte Demenz). Erst nach einer „Washout“-Phase von zwölf Wochen darf auf ein anderes Biologikum gewechselt werden. Bis dahin werden meist mehr Cremes plus Bestrahlung oder Ciclosporin gegeben. Im Zweifelsfall sei ein Schädel-MRT beim Neurologen angeraten. Wenn - wie bei den meisten Patienten - keine Anzeichen neurologischer Art auftreten, sollte der Patient nach Aussage von Dr. Jan C. Simon aus Leipzig sechs und nach zwölf Wochen nach dem Absetzen von Raptiva vom Arzt untersucht werden. Niemand will auf die Biologika verzichten, weil sie bei Patienten wirken, denen sonst nicht mehr geholfen werden kann. Ärzte wie Biologikum-Patienten müssen aber äußerst wachsam sein. Eine Infektion wird meist nicht gleich bemerkt, weil typische Anzeichen wie Fieber ausbleiben. Außerdem gäbe es bei der Psoriasis keine Medikamentengruppe, für die so viele verlässliche Kontrolldaten vorliegen wie für die Biologika. Konkurrenz belebt das Geschäft Im Vordergrund der Präsentationen standen die Biologika, vor allem das neu auf den Markt gebrachte Stelara. Das muss sich der Patient nur alle zwölf Wochen spritzen. Enbrel-Hersteller Wyeth verwies darauf, dass es als bisher einziges Biologikum für Kinder und Jugendliche zugelassen sei und damit besonders sicher sein müsse. Jeder Anbieter pries offiziell sein Präparat als das beste an und berichtete im Einzelgespräch, welche Daten die Konkurrenten verschwiegen hätten. Im Endeffekt wird der Arzt bei jedem Patienten entscheiden, welches der Biologika zu ihm passen könnte. Für den Herbst 2009 ist von essex-pharma das Biologikum Simponi angekündigt worden. Auch ein Äquivalent zu Stelara steht in den Startlöchern: Unter dem Kunstnamen ABT874 ist ein Wirkstoff in Prüfung, der sich wie Stelara gegen Interleukin 12 und 23 richtet. In einer Studie erreichten 77 Prozent der Patienten einen PASI 90. Das bedeutet, dass sich ihre Psoriasis um 90 Prozent bessserte. Das sind enorme Zahlen, die die Messlatte hoch legen, wenn sie sich als dauerhaft und das Medikament als sicher erweisen. Für alle Zögerlichen wurde vom Berufsverband-Vertreter Klaus Strömer noch einmal deutlich darauf hingewiesen, dass bisher kein einziger Dermatologe zur Kasse gebeten wurde („Regress“), wenn er „indikationsgerecht“ Biologika verschrieben hat. Als „Praxisbesonderheiten“ muss der Therapiehintergrund dokumentiert werden - aber nicht unnötig aufwändig. Professor Kristian Reich (Hamburg) empfiehlt übrigens, dass Patienten, die über lange Zeit Biologika bekommen, zweimal im Jahr zum Haukrebs-Screening gehen. Interessante einzelne Aussagen Als die „erfolgreichste Einführung eines systemischen Medikaments in der Dermatologie“ stellte Professor Thomas Ruzicka (München) Toctino vor. Das ist ein Retinoid für Patienten mit chronischem Handekzem, die nicht auf Kortison ansprechen. Es wurde an anderer Stelle darüber diskutiert, ob dieses Medikament nicht ebenfalls bei Psoriasis an Händen und Füßen helfen müsste – außerhalb der Zulassung („off-label-use“). Der enthaltene Wirkstoff Alitretinoin ist ein Retinoid. Bei dieser Wirkstoffgruppe müssen Frauen allerstrengste Verhütungsmaßnahmen ergreifen, weil sonst Missbildungen oder Fehlgeburten möglich sind. Ein weiteres Retinoid mit dem Wirkstoff Liarozol könnte eines Tages ebenfalls bei der Psoriasis zum Einsatz kommen. Professor Mrowietz wies darauf hin, dass auch die nicht betroffene Haut des Psoriatikers empfindlicher sei, als die von Haut-Gesunden. Trotzdem sei der Köbner-Effekt nur bei einem Drittel der Patienten auslösbar. Köbner hatte herausgefunden, dass eine Psoriasis dort auftreten kann, wo man die Haut mechanisch provoziert wird. Professor Reich wies darauf hin, dass das Risiko für Hautkrebs ansteigt, wenn ein Patient viele PUVA-Therapie erhalten habe (z.B. kumulative Dosis von 1000 J/cm²) und danach mit MTX und besondern Ciclosporin behandelt wird. Professor Michael Sticherling verwies darauf, dass die Schuppenflechte bei zwei Drittel der Patienten eine Erkrankung ist, die kontinuierlich, ohne vollständige Abheilung verläuft, während ein Drittel immer wieder erscheinungsfreie Pausen zwischen den Schüben bzw. einem einzelnen Schub haben. Rolf Blaga / Claudia Liebram Mehr zum Thema im Psoriasis-Netz ➔ Übersicht: Hier werden aktuell Studienteilnehmer gesucht ➔ Tipps: Studien – was sie bringen, was du wissen solltest ➔ Lexikon: Fachbegriffe von A bis Z
- 2 Kommentare
-
- Biologika
- Bluthochdruck
- (und 10 mehr)
-
Ich habe seit 5 jahren schuppenflechte an den Händen. War schon 2x in westerland in der klinik ohne erfolg. Zur zeit sind meine Hände so schlimm das ich sie mir am liebsten abhacken würde. Lichtterapie und salben habe ich ohne erfolg probiert. Jetzt soll ich mtx nehmen. Bin Diabetiker typ 2 .hat jemand damit erfahrung. Habe Angst wegen der Nebenwirkungen.
- 5 Antworten
-
- Diabetes
- Lichttherapie
-
(und 3 mehr)
Markiert mit:
-

Entzündliches Milieu im Körper - Ernährungsumstellung bei Insulinresistenz
loppy erstellte einem Thema in Ernährung
Hallo Ihr, heute mal ein Thema in Punkto Ernährungsumstellung - die Ernährungsberater machen einem das Leben auch nicht einfach. Wie in anderen Threads von mir gelesen kämpfe ich gerade gegen die Insulinresistenz, welche als Folge von zu harten Kortisonbehandlungen und der Behandlung mit Toctino bei mir entstanden ist. Dieses angefügte Ernährungsprofil hat Herr Ulf Übel für mich entworfen unter der Kenntnis meiner Vorgeschichte und der ausgeheilten Psoriasis pustulosa an Händen und Füßen. Von den 145kg in 2011 bin ich jetzt bei 108kg also mein BMI ist schon stark zurückgegangen. Allerdings Zucker ist immer wieder ab und an in meiner Nahrung. Ich bin halt auch nicht immer zu Hause. Letzten November war ich noch bei 115kg - Rauchen konnte ich halt immernoch nicht lassen - ich zeige Euch jetzt mal meinen Ernährungsplan nach Analyse mit meinem Health Coach und meinem Arzt in Nürnberg. Ich hoffe ich kann manchen von Euch vielleicht sogar damit helfen, würde mir allerdings wünschen über eventuell einfachere Alternativen zu diskutieren. Bitte nicht durchdrehen - bitte kein Hetzen gegen irgendwas. Dieser Ernährungsberater hat sich an meiner Darmflora, meinem Vitaminprofil und all meinen anderen Werten orientiert. Ich hoffe auch gute Diskussionen. Dieses Ernährungsprofil wurde für mich letztes Jahr erstellt. Die Nahrung dauert schon lange zuzubereiten ist aber lecker und bekommt mir voll. Kommentar zwecks weiterer Empfehlungen sind zwischen den Zeilen zu finden. Ernährungsprofil für Andreas Persönliches Achtsamkeits-Journal/Ernährungstagebuch Während jeder Anpassung des Ernährungsstils (ggf. auch darüber hinaus) ist es sinnvoll und hilfreich, die Entwicklung zu dokumentieren. Dabei sollten die aufgenommenen Nahrungsmittel und die Verdauungsvorgänge dokumentiert werden. Zusätzlich ist es wichtig, weitere Elemente des Alltags zu dokumentieren, dazu gehören Gefühle, Erfolge, Rückschläge, gute Erfahrungen, Dauer und Qualität des Schlafes, Bewegung etc. Alle diese Dinge werden von der Ernährung beeinflusst (und beeinflussen die Ernährung). Auch zeigen sich nicht alle Nahrungsmittelunverträglichkeiten direkt (zum Beispiel durch Schwellungen etc.), ein über längere Zeit erhöhter Ruhepuls, Kopfschmerzen am Tag oder zwei Tage darauf, Durchfall oder Verstopfung können ebenfalls Signale für eine Unverträglichkeit sein. Dann ist es hilfreich, zu wissen, was man in den 72 Stunden vorher getan, gegessen, erlebt hat. Anders formuliert: Ohne Dokumentation wird es deutlich schwieriger, spezifische Veränderungen oder die Notwendigkeit dazu zu beurteilen und durchzuführen. Wie Sie das Gesundheitsjournal führst, bleibt Ihnen überlassen: Ob Sie sich dafür ein eigenes Tagebuch anschaffen, einen Kalender, der genügend Platz zum Schreiben für alle Wochentage enthält oder einfach ein Notizbuch mit vielen weißen Seiten. Manche schwören auch auf elektronische Dokumentation. Es wird in vieler Hinsicht ein sehr persönliches Buch. Sie sollten das Buch mindestens bis zum ersten Kontrolltermin möglichst detailliert führen. Reservieren Sie sich ein Zeitfenster möglichst immer zur selben Zeit am Tag. Folgende Fragen sollten Sie sich mit dem Buch beantworten können: 1. Was habe ich wann gegessen und getrunken (Art und ungefährer Umfang und Uhrzeit), Wie hat mein Körper auf längere Phasen ohne Essen (=ab 4 Stunden, also auch während der Nacht) reagiert (wichtigste Körperteile in diesem Zusammenhang: Magen, Darm, Kopf + Allgemeinzustand, z.B. Müdigkeit, Konzentrationsschwierigkeiten, Glücksgefühle etc.)? 2. Welche Medikamente und Nahrungsergänzungsmittel habe ich wann in welcher Menge zu mir genommen? 3. Wann hatte ich Stuhlgang und wie sah er aus? (Vor allem die Form, versuchen Sie dabei eine Skala in 7 Stufen, wobei die 1 sehr trockener Stuhl in kleinen Brocken und die 7 (extrem) flüssiger Stuhlgang ist, 4 entspricht weichem, aber gut geformtem Stuhl), stark riechender Stuhl ist ein Hinweis auf Verdauungsprobleme, ebenso wie Stuhl mit erkennbaren Nahrungsbestandteilen. 4. Ab wann und wie lange habe ich geschlafen? (Zusatzfragen: fühle ich mich erholt, war ich nachts mehr als ein paar Minuten wachgelegen, musste ich mehrfach aufstehen, nehme ich mir vor, etwas an meinem Schlafverhalten zu verändern etc.) 5. Wieviel habe ich mich heute bewegt? (Wichtig ist Bewegung im Alltag, nicht Sport, ggf. Schrittzähler einsetzen. Zusatzfragen: wie lange habe ich heute gesessen, welche besonderen körperlichen Anstrengungen hatte der Tag?) 6. Wie hoch war mein Stresslevel? (Was war heute besonders unangenehm und warum? Welche negativen Erlebnisse, auch aus früheren Tagen, gingen mir besonders nach? Hatte ich Streit mit Familienmitgliedern, Kollegen, Freunden, Bekannten, Fremden? Wie hat mein Körper, mein Magen, mein Darm darauf reagiert? Was habe ich getan, um das zu bewältigen – Essen, Bewegung, Gespräche? etc.) Hatte ich intensive Gefühle von Nervosität, Angst, Bedrückung, Scham, Wut, Ärger etc.? 7. Welche besonderen Erfolge hatte ich heute, was hat sich besonders gut angefühlt, was hat mich glücklich gemacht, worauf freue ich mich für morgen? (Diese Fragen sollte man sich insbesondere als „Mini-Meditation“ als Letztes vor dem Einschlafen stellen – Ergänzungsfrage für das Aufwachen:“Worauf freue ich mich heute besonders?“) 8. Die Langfristfragen (weil uns gute Entwicklungen oft viel weniger auffallen als schlechte): Welche Schmerzen/Beeinträchtigungen/Sorgen/Ängste etc., die mich früher häufig getroffen haben, habe ich jetzt schon ein paar Tage/ein paar Wochen/ein paar Monate nicht erlebt? Habe ich den Eindruck, auf dem richtigen Weg zu sein? Was überzeugt mich noch nicht so ganz? Wie kann ich das ändern? (Ggf. mit ärztlicher Unterstützung/zusätzlicher Ernährungsberatung) Noch eine Anmerkung: Gerade, wenn Sie zusätzliche Unterstützung von mir benötigen (weil irgendetwas nicht optimal funktioniert), ist meine erste Rückfrage immer: Was haben Sie denn (genau) wann in den vergangenen drei Tagen gegessen? Was ist sonst in dieser Zeit passiert? – Es lohnt sich also, die Dinge zu dokumentieren. Nahrungsergänzungsmittel Grundsätzlich sind die Ernährungsempfehlungen sehr nährstoffdicht, dennoch gibt es Nährstoffergänzungen, die helfen können, besser zu verdauen und den Darm zu unterstützen. Bitte nehmen Sie die von Herrn Wiedenmann verordneten Medikamente und Nahrungsergänzungsmittel weiter, außerdem empfehle ich: • Magnesium: Zum Beispiel Bioactive Magnesium von www.Vitaminexpress.de, abends eine (= 300mg) Es können selbstverständlich auch andere Magnesiumquellen genutzt werden, achten Sie aber darauf, dass möglichst keine Zusatzstoffe (wie Zucker oder Süßstoff) dabei sind. Magnesium fehlt sehr häufig, und es ist eines der wichtigsten Mineralien für die Insulinerzeugung. Ggf. über das Gesundheitszentrum von Herrn Wiedenmann zu beziehen. • Enzyme: Super Enzymes von Now Foods, über Amazon zu bekommen. Am besten als Kapsel. Zu jeder Mahlzeit nach ein oder zwei Bissen dazu. • MCT-Öl, ein Auszugsöl aus Kokosöl, in der Qualität C8- (Caprylsäure), eine gute Qualität ist online zu bekommen, zum Beispiel über Amazon oder Flowgrade. • Kollagen aus Knochenbrühe (Rezept ganz am Ende dieser Empfehlungen), Täglich mindestens 200 ml für die Verbesserung der Darmgesundheit! Alternativ als Pulver (2-3 Esslöffel mit dem Frühstück), z.B. über Amazon: 100% reines Kollagen Hydrolysat • 500g • ohne Zusätze -> Einschub: Ich habe auf Kokosöl verzichtet und bin auf Fenugreek & Cinnamon Complex gegangen. / Super-Enzymes: Nö, warum ich habe ja Drachenblut. Magnesium nehme ich täglich Phosetamin (Köhler-Pharma) und das zahlt meine Krankenkasse! Die Gesamtheit aller Medikamente und Nahrungsergänzungsmittel, die Sie nehmen, sollten wir beim ersten Kontrolltermin durchgehen und überprüfen. Die angesprochenen Online-Quellen für hochwertiges Fleisch: www.essbare-landschaften.de und über www.gourmet-manufaktur.com, Fisch bekommen Sie auch im Versand, zum Beispiel über Fischmaster. -> Einschub: War mir zu teuer, meine Freundin fährt zum Bauern in die fränkische Schweiz. Grundsätzliche Anmerkungen zum Essen (auch zur Zubereitung) . Planen: Planen ist der vielleicht wichtigste Aspekt einer Ernährungsumstellung: Sie verlassen lange geübte Angewohnheiten, wenn Sie Ihr Essen (auch das Essen für „unplanbare“ Notfälle, Dienst- oder Urlaubsreisen, Verwandtenbesuche, Partys) nicht geplant haben, werden die alten Gewohnheiten Sie wieder einholen. Das gilt ganz besonders für Situationen, in denen Sie nicht in Ihrer „normalen“ Umgebung sind. Setzen Sie sich einmal in der Woche hin und planen Sie das Essen für die ganze kommende Woche, kaufen Sie alles, von dem Sie wissen, dass Sie es nicht überall bekommen z.B. einmal in der Woche auf dem Markt und nutzen Sie den Sonntag oder sonst arbeitsfreie Zeiten, um Essen vorzubereiten, um es im Kühlschrank oder tiefgefroren vorzuhalten. Vorrat: Es ist sinnvoll, insbesondere von allem, was Sie kochen, mehr zuzubereiten, als unmittelbar gebraucht wird und für den späteren Gebrauch gekühlt oder auch tiefgekühlt aufzubewahren. Lassen Sie sich nie von Ihrem Hunger überraschen, das führt zu Fehlgriffen bei der Ernährung. Bei der Nahrungszubereitung bietet es sich immer an, wenn man sowieso in der Küche steht, alle Platten, den Ofen und den Mixer gleichzeitig zu nutzen – die Zeit vergeht solange nur einmal… Alle Gewürze können Sie von Anfang an verwenden, soweit verfügbar, nehmen Sie möglichst frische und bio, das ist immer besser als getrocknet und konventionell. Verwenden Sie Gewürze wie Kurkuma (wegen der Bioverfügbarkeit immer mit etwas weißem oder schwarzem Pfeffer), Rosmarin, Thymian häufig, sie sind antientzündlich und gut für den Darm. Um Rohkost zuzubereiten, brauchen Sie mindestens eine Küchenmaschine/einen Mixer oder Blender, auch um Smoothies zubereiten zu können. Suppen idealerweise immer auf der Basis von Rinder- oder Hühnerfonds (= Knochenbrühe, Rezept ganz am Schluss). Wie besprochen wenig Rohkost, am besten ist es, auch Zutaten für Smoothies vorab in gesundem Fett zu dünsten. Essen Sie langsam und kauen Sie, bis alle Speisen, die Sie schlucken, echte Breiqualität haben (ca. 30x pro Bissen)! Das gilt auch für Smoothies. Essen Sie bewusst, nicht beim Fernsehen oder während Sie etwas Anderes tun. Nur so bauen Sie eine gesunde Beziehung zum Essen auf, nur so können Sie Essen genießen. Niemand, der abnehmen will, darf hungern! Hunger versetzt den Körper in Stress und verhindert die Gesundung! Es kann sein, dass Sie im Rahmen des Zuckerentzugs (auch aus Mehl) Hungerattacken bekommen, es spricht nichts dagegen, dass Sie die Portionen vergrößern oder die drei Mahlzeiten zunächst gar auf vier oder sogar fünf verteilen. Hunger unmittelbar vor den Mahlzeiten ist normal, außerhalb dieser Zeiten auf Dauer nicht. Makronährstoff-Zusammensetzung. Es ist sinnvoll, dass Sie täglich ca. 55-60% gesunde Fette (siehe unten), 15-20% sauberes Protein (siehe unten) aus Fleisch, Fisch, Eiern etc., und etwa 20 - 30% zellulär gebundene Kohlenhydrate aus Gemüse und ungefährlichen Stärken essen. Zum Abnehmen sollte der Anteil an Kohlenhydraten eher am unteren Ende liegen und der Fettanteil am oberen! Ziel und Grundsätze der Ernährungsanpassung Die Ernährungsanpassung zielt in Ihrem Fall besonders darauf, dauerhaft die Nährstoffversorgung zu verbessern und damit die Fettreduktion zu erleichtern. Nein-Danke!-Liste (die folgenden Nahrungsmittel sollten Sie dauerhaft aus Ihrer Ernährung fernhalten: • Alle industriell be-/verarbeiteten Lebensmittel (alles, was Konservierungsstoffe, Farbstoffe, Aromen, auch „natürliche“ Aromen, oder andere Zusätze hat, die eine chemische Bezeichnung verwenden, das tun sie im Übrigen häufig, um den Konsumenten im Dunkeln zu halten), besonders gefährlich: Süßstoffe/Light-Produkte, darmschädigend, entzündungsfördernd • Getreide (vor allem Weizen, Roggen, Gerste, Dinkel), darmschädigend, inflammatorisch – hierbei bitte niemals Ausnahmen machen, da winzige Mengen reichen, um einen mehrwöchigen Rückschlag zu erleiden, daher auch keine Getränke, die Getreide enthalten. • Industriell raffinierte Pflanzenöle mit hohem Omega6-Anteil (Sonnenblumenöl, Rapsöl, Weizen-, Mais und andere Keim-Öle etc.), darmschädigend und entzündungsfördernd • Zucker (vor allem Fructose) in azellulärer, also nicht an Faserstoffe gebundener Form, immunsystembelastend, entzündungsfördernd • Soja und Erdnüsse, weiße und braune Bohnen, entzündungsfördernd, nährstoffvernichtend Vielleicht später!-Liste: Die oben nicht genannten Hülsenfrüchte, also z.B. fermentierte, also gewässerte und möglichst lange in Essig gekochte, Linsen können nach 30 Tagen testweise wiedereingeführt werden). Grüne Bohnen und Erbsen (Hülsenfrüchte, die mit der Schale gegessen werden können) sollten kein Problem darstellen- Alle Milchprodukte sollten Sie für 30 Tage auslassen, danach unternehmen Sie einen kontrollierten Versuch mit fermentierten Milchprodukten (z.B. vollfetter Käse, Rohmilchkäse), letztere zunächst nur von Schaf oder Ziege. Weidebutter, Ghee und Sahne sollten allerdings von Anfang an kein Problem sein! 30 Tage alkoholfrei. Generell gilt: Essen Sie zunächst (für 30 Tage) nur Dinge, gegen die keine bekannte Unverträglichkeit (Erfahrung) besteht. Wenn es sich um Dinge handelt, die Sie noch nie zuvor gegessen haben (und davon sollten Sie so viele probieren, wie möglich…), führen Sie im Nachgang für 48 bis 72 Stunden keine weiteren unbekannten Nahrungsmittel zu und testen Sie aus, ob Ihnen das bekommt. Journal führen! Nahrungsmittelübersicht Ja, bitte!-Liste Gemüse: Gemüse ist die Nahrungsmittelgruppe, die Sie so viel wie möglich und mit möglichst viel Abwechslung essen sollten. Insbesondere Kohl ist ein erstklassiger Nährstofflieferant. Versuchen Sie, zu jeder Mahlzeit (auch zum Frühstück!) Gemüse zu bekommen, täglich ein Kilo Gemüse oder mehr ist empfehlenswert. Dabei sollten Sie darauf achten, dass Gemüse möglichst in seiner bestverdaulichen Form zubereitet ist: gedünstet bei niedriger Temperatur in geringen Mengen Wasser (oder im Dampfgarer) und/oder immer mit gesundem Fett (dazu gleich mehr) und etwas Säure aus Zitrone oder nicht gezuckertem Obstessig (kein „Balsamico“!). Beides macht die Vitamine und Mineralien im Gemüse für den Körper verfügbar, die Säure unterstützt auch die Verdauung. Ebenfalls gut (vor allem für die gesunden Darmbakterien, die einen erheblichen Teil unseres Immunsystems darstellen und für uns bei voller Funktionsfähigkeit bestimmte Nährstoffe aus der Nahrung holen, wie Vitamin K2) sind fermentierte Gemüse, also jede Form von Sauergemüse (Sauerkraut, saure Bohnen etc.), möglichst roh, also nicht pasteurisiert. Am besten selber machen, Grundrezept hängt ebenfalls an. Es reichen davon kleine Mengen, anfangen mit einer Gabel voll, und dann nach Geschmack und Vertragen steigern. Alle Gemüse enthalten Kohlenhydrate, allerdings sollten Sie grüne Gemüse (Blattgemüse) nur als Nährstoff-, nicht als Energielieferanten betrachten oder anders gesagt: ein Kopfsalat oder Zucchini enthalten kaum verwertbare Energie. Gekochte Wurzeln (Karotten, Rote Bete etc.) oder Kürbis enthalten im gekochten Zustand relativ viele verwertbare Kohlenhydrate, bitte also jeweils in nicht zu großen Mengen. Gesunde Fette: Gesunde Fette bestehen u.a. aus industriell nicht bearbeiteten gesättigten Fettsäuren. Dazu zählen tierische Fette (wie Butter, Sahne, Schmalz bzw. Talg ohne Zusatzstoffe von weidegehaltenen bzw. natürlich lebenden und wildgefangenen Tieren). Mit diesen Fetten können Sie auch braten und dünsten. Natürliches Fett (von Tieren und Pflanzen) ist nur in der Kombination mit Zucker problematisch – und es ist dabei immer der Zucker, der die Probleme verursacht. Bezüglich gesättigter pflanzlicher Fette empfiehlt sich vor allem Kokosfett, insbesondere zum Kochen bei niedrigen Temperaturen (Kokosfett hat einen niedrigen Rauchpunkt!) (Kokosfett mild=ohne Geschmack oder nativ=mit Kokosgeschmack). Zum Kochen und Braten ebenfalls geeignet sind Butterschmalz (auch Ghee: Butter ohne Molke). Empfehlenswerte einfach ungesättigte pflanzliche Fette (bitte nicht zu hoch erhitzen) finden Sie in hochwertigem Olivenöl. Mehrfach ungesättigte Fette (Omega3) sollte man möglichst aus natürlichen fettreichen Lebensmitteln wie fettem Fisch bekommen, niemals mit mehrfach ungesättigten Fetten kochen! Fett sollte kalorienmäßig den höchsten Anteil ausmachen, da Fett jedoch sehr energiedicht ist, brauchen Sie kaum 100 Gramm am Tag (wenn Sie schneller abnehmen wollen, reduzieren Sie den Fettverbrauch soweit Sie es können, OHNE den Kohlenhydratverbrauch oder das Protein zu erhöhen und OHNE zu hungern) Das bezüglich Verdaulichkeit und Energieverfügbarkeit gesündeste Fett ist ein Auszugsöl aus Kokosfett: MCT-Öl. MCT-Öl, oben bereits angesprochen, ist leicht verdaulich, die Aufnahme muss aber langsam gesteigert werden. In kleinen Mengen (zunächst nicht mehr als jeweils ein halber Teelöffel auf einmal) zu Salat und Gemüse bzw. in den Kaffee oder Tee tun (Details unten). MCT kann erhitzt werden, sollte aber nicht als Bratfett verwendet werden, dafür eignen sich Kokosfett und die oben genannten anderen Fette besser. Kräuter: Kräuter und Gewürze (möglichst frisch, auch wieder bio-Qualität und nicht künstlich haltbar gemacht). Salz sollte immer Natursalz sein, also nicht raffiniert. Wenn Sie die Kohlenhydrate reduzieren, verliert Ihr Körper auch Wasser und mit dem Wasser Salz und andere Mineralien. Insbesondere Salzverlust kann vorübergehend zu Kopfweh führen, darum immer auf genügend hochwertiges (nicht-raffiniertes) Salz im Essen achten (mehr zum Salz weiter unten). Fleisch: Vollwertiges Eiweiß (und das ist immer tierisches Eiweiß) ist notwendig. Fleisch soll Bioqualität haben und weidegefüttert bzw. freilaufend oder wildgefangen sein (das heißt: Bio reicht nicht. Ein Rind, das mit Bioweizen gefüttert ist oder ein Huhn, dem man Bio-Soja gegeben hat, bleibt ungesund für den Menschen). Bezugsquellen siehe oben, S. 5 Besonders wertvoll sind die Innereien (Leber, Herz) solcher Tiere, weil sie besonders nährstoffreich sind, vor allem, was die B-Vitamine, Cholin und einen Teil der fettlöslichen Vitamine betrifft. Bei Bio- und Wild-Tieren, die auf der Weide bzw. in der Wildnis gelebt haben, können und sollten Sie das Fett mitessen. Ein- bis zweimal/Woche ist fetter Fisch sinnvoll (Forelle, Lachs, Makrele, Sardinen etc.), je kleiner der Fisch, desto geringer in der Regel seine Schwermetall-Belastung. Die meisten Fische aus Aquakultur müssen leider genauso betrachtet werden, wie Industriefleisch, reich an Antibiotika, unnatürlichen Futterstoffen, Schadstoffen etc. Wenn Sie Fleisch aus dem Supermarkt verwenden oder im Restaurant die Quelle nicht kennen, bitte möglichst mager und das Fett nicht mitessen. Ziegen-, Enten- und Wildfleisch darf (und sollte) auch durchaus noch rot im Kern sein, Rind- und Lammfleisch genauso wie Schwein (unbedingt auf bio und natürlich aufgewachsen achten) und Huhn (Geflügel nur in geringen Mengen) immer gut durchgaren (insbesondere Schwein sollte eine Kerntemperatur von über 80 Grad über einen Zeitraum von mindestens 10 Minuten erreicht gehabt haben, ggf. Fleischthermometer verwenden). Huhn sollte ebenso wie Schwein maximal einmal in der Woche auf dem Speiseplan stehen, keine Innereien vom Schwein essen, wenn Sie sich auf die Qualität im oben genannten Sinne nicht verlassen können. Sie sollten ungefähr 120 bis 180 Gramm Fleisch oder Fisch zu jeder Mahlzeit des Tages essen (mindestens jedoch 20 Gramm Eiweiß je Mahlzeit, wenn die Mahlzeit Eiweiß enthält, das entspricht ungefähr 100 Gramm Fisch oder Fleisch), wobei ein „eiweißfreier“ Tag pro Woche empfehlenswert ist. Wurst bitte nur essen, wenn Sie sicherstellen können, dass sie keine Zusatzstoffe, Omega6-haltige Pflanzenfette (z.B. Sonnenblumenöl) und/oder Stärke enthält. Eier sind ebenfalls eine gute Nährstoffquelle (auch hier von freilaufenden Hühnern möglichst in Bioqualität), sie sättigen auch gut. Wenn Sie mehr als zwei Eier am Tag essen, sollten Sie ab dem dritten Ei nur das Eigelb essen. Drei Eigelbe am Tag sind jedenfalls empfehlenswert, wenn Ihnen mehr schmeckt, auch mehr. Auch hier gilt: Das Eigelb eines freilaufenden Huhns enthält besonders viel wertvolle Nährstoffe, Eier von Hühnern aus der Legebatterie sind dagegen voller Giftstoffe. Achtung: Bio ist gerade beim Ei noch kein hinreichender Qualitätsausweis, viele Biobauern füttern ihre Hühner mit Mais oder Soja oder werben sogar damit, dass sie ihre Hühner vegetarisch halten – beides vermindert die Ei-Qualität, Hühner sind Allesfresser, die gelegentlich auch einen Wurm oder eine Larve brauchen und viele „Hühnerei-Allergien“ sind in Wirklichkeit Soja-Allergien. Trinken: Sie sollten immer darauf achten, dass Sie genug aber nicht zu viel trinken (am besten in Form von Wasser, hochwertigem Bio-Kaffee oder pestizidfreien Tees ohne Zusätze, auch Bio-Chai, ein Gewürztee mit oder ohne Schwarztee in Bio-Qualität z.B. von Alnatura oder Yogi). Ebenfalls gut ist es, in das Wasser etwas Obstessig oder Zitronensaft zu geben. Wasser mit Obstessig senkt auch die Zuckerlust. Sie können z.B. auch frischen Ingwer kleinschneiden und mit heißem Wasser übergießen. Davon lässt sich auch ein zweiter Aufguss machen. Das gleiche gilt für Grünen Tee, der allerdings ebenfalls unbedingt pestizidfrei sein sollte. Eine gute Bezugsquelle für solche Tees (grün und schwarz) ist die „Teekampagne“. Für den Darm wichtig und extrem heilend ist, wie ebenfalls angesprochen, ein Fonds aus Rinder- oder Hühnerknochen (Rezept am Ende). Man kann diesen Fonds entweder zwischendurch pur trinken oder daraus Gemüsesuppe zubereiten. Pure oder lacto-fermentierte Gemüsesäfte erst mal sind ebenfalls eine gute Getränkequelle. Trinken möglichst zwischen den Mahlzeiten und nicht dazu. Die Flüssigkeit zu den Mahlzeiten haben Sie mühelos, wenn Sie genügend Gemüse dabeihaben. Wenn Sie so viel Gemüse essen, wie oben empfohlen, reichen über den Tag verteilt 1-1,5 l zusätzlich, wenn es sich nicht um sehr heiße Tage handelt oder Sie wegen körperlicher Anstrengung viel ausschwitzen. Sparsam essen Obst Am besten durchgefärbtes Obst (z.B. Beeren). Niemals als Trockenfrucht oder als puren Saft, sondern entweder als ganze Frucht (bei allem Obst, das man mit der Schale isst, immer auf bio-Herkunft achten) oder im Smoothie – mit Gemüse. Wenn doch Saft (z.B. Granatapfelsaft oder Cranberry-Saft OHNE Zusätze, beide haben etwas weniger Zucker und viele Antioxidantien) immer in einen Smoothie (zu Smoothies unten mehr) oder in einer Mischung mit Gemüsesaft verarbeiten. Säfte und Smoothies funktionieren am besten in einem Mischungsverhältnis 1:3 oder 1:4 Obst zu Gemüse (also ein Teil Obst, vier Teile Gemüse) sowohl geschmacklich als auch von der Zuträglichkeit. Bei Obst (und Gemüse) generell auch auf geringe Lagerzeiten und kurze Transportwege achten. Süße Speisen generell Jede Form des Süßens belastet den Körper (siehe oben), erhöht den Insulinspiegel, schwächt das Immunsystem und löst bei empfindlichen Personen Schmerzen aus. Es sollte daher sparsam gesüßt werden: Ggf. roher Naturhonig in geringen Mengen (max. ein Eierlöffel am Tag). Auch Datteln (selbstgemahlen oder als im Bioladen gekauftes Pulver) oder Melasse jeweils in geringen Mengen eignen sich zum Süßen, weil sie Energie enthalten und gleichzeitig noch Mikronährstoffe. Weitgehend unbedenkliche stärkehaltige Lebensmittel. Dazu zählen Kartoffeln, Süßkartoffeln, Topinambur, weißer Bio-Reis und (etwas weniger geeignet) alle gekochten Wurzeln (Mohrrüben, Petersilienwurzel etc.). Sie sind insofern unbedenklich, als sie normalerweise keinen Schaden in der Verdauung anrichten – da sie jedoch bei vielen Menschen eine starke Insulinantwort und eine Immunreaktion zur Folge haben, sollten Sie diese immer nur am Ende einer Mahlzeit in kleinen Mengen genießen (eine kleine Handvoll gekochten Reis, möglichst mit etwas gesundem Fett und/oder Säure versehen, das senkt die Zuckerlast, Reis wegen seines natürlichen Arsengehalts vor dem Kochen immer gut spülen). Außerdem sollten sie möglichst nicht zum Frühstück aufgenommen werden, stärkehaltiges ist am ehesten mittags oder zum Abendessen sinnvoll. Gekochte und abgekühlte Kartoffeln (z.B. für Kartoffelsalat) sind als resistente Stärke für die gesunde Darmflora wichtig, auch grüne Bananen fallen in diese Kategorie. Reife Bananen sind dagegen sehr zuckerhaltig, ebenso wie Trauben und die meisten Südfrüchte. Als alternative Mehle in nicht zu großer Menge bieten sich Quinoa, Buchweizen (Achtung hohe Kreuzreaktivität zu Weizen), Kochbanane, Kastanie an, außerdem alle anderen Nussmehle, soweit keine Unverträglichkeit gegen sie besteht (ausführlicher zu Nüssen siehe gleich nachstehend). Kokosmehl ist für die meisten Menschen kein Problem. Eine ausführliche Liste von Mehlen im Rezeptteil. Nüsse (außer Erdnüssen, die man ganz weglassen sollte) und Saaten Nüsse sind grundsätzlich nährstoffreich, haben aber das Problem, dass sie diese Nährstoffe zunächst schlecht abgeben und – auch wenn keine Unverträglichkeit festgestellt ist – Verdauungsprobleme erzeugen können (auch sie enthalten die im Getreide zu findenden Lectine und Phytinsäure, die die Verdauung stark beeinträchtigen). Wenn man damit Probleme hat, lässt sich das leicht beheben, indem man die Nüsse vor Verzehr 12-24 Stunden in Salzwasser lagert, das Wasser abgießt und sie anschließend schonend (z.B. im Ofen bei niedriger Temperatur) trocknet. (Trocknen ist wichtig, da Nüsse schnell schimmeln). Bei Saaten (also alle Kerne) kann man die Verdaulichkeit dadurch erhöhen, dass man sie keimen lässt und dann isst. Das funktioniert jedoch nur, wenn es sich jeweils um Rohkost handelt. Keine von der Industrie gerösteten oder gesalzene Nüsse oder Saaten verwenden. Nötigenfalls schonend, bei niedriger Temperatur selbst rösten. Nüsse sollten aber auch deshalb sparsam gegessen werden, weil sie viel Omega6-Öl enthalten, das vom Körper nur in geringen Mengen benötigt wird, in größeren Mengen aber entzündungs- und schmerzverstärkend wirken kann. Den vergleichsweise geringsten Omega6-Anteil haben Macadamia- und Walnüsse. Kokosnuss kann in beliebiger Menge gegessen werden, sie enthält fast nur gesättigte Fettsäuren. Salz: Möglichst nur nicht-raffinierte Salze ohne Zusätze! Dadurch besteht das Salz nicht nur aus Natriumchlorid. Wenn Sie natürliches unbearbeitetes Salz (z.B. Meersalz) verwenden, soviel zum Essen tun, wie Ihnen schmeckt. Achtung: Wenn Sie Kohlenhydrate reduzieren, verlieren Sie Wasser und damit Salz, was vorübergehend zu Kopfschmerzen führen kann. Darum auf genügende Salzzufuhr achten. Fermentierte Milchprodukte (Joghurt/Käse): Bitte nicht während der ersten 30 Tage, danach ausprobieren, ob solche Produkte negative Reaktionen erzeugen. Beginnen Sie mit vollfettem Käse, nicht pasteurisiert (=Rohmilchkäse), besser von Ziege und Schaf als von der Kuh. Wenn das kein Problem gibt, können Sie auch Joghurt ausprobieren, auch hier ist Ziege und Schaf für die meisten Menschen bekömmlicher als Kuh. Alkohol: Kein Bier (dauerhaft) und für 30 Tage auch sonst keinen Alkohol, danach sind ca. 0,1 l Wein/Sekt oder der Gegenwert in getreidefreien Schnäpsen am Tag (möglichst bio) mit mindestens zwei „Ruhetagen“ pro Woche für die meisten Menschen zuträglich. Konsequent weglassen: Zucker in jeglicher Form, dazu gehören auch Marmeladen, pure Obstsäfte etc. Diese enthalten viel von dem Zucker, der die heftigsten Entzündungsfolgen hat: Fruktose. Bitte nicht durch Süßstoffe ersetzen (Aspartam zum Beispiel wird im Körper über nur einen Zwischenschritt in Formaldehyd umgesetzt). Außerdem machen auch „natürliche Süßstoffe“ wie Stevia süchtig und haben eine Insulinantwort zur Folge. Zu möglichen Ersatzstoffen siehe oben im „gelben“ Bereich. Es sollte das Ziel sein, die Zunge für „Süße“ zu resensibilisieren, sie also Süßes auch „zwischen den Zeilen schmecken“ zu lassen. Wenn im Rahmen des Zuckerentzugs starke Cravings auftauchen: einen bis zwei Esslöffel Zitrone oder Obstessig auf ein großes Glas Wasser, langsam trinken. Bei anhaltenden Problemen L-Glutamin über Herrn Wiedenmann. Getreide (egal ob Vollkorn oder ausgemahlen), vor allem Weizen, Roggen, Gerste, Dinkel. Das hat zwei Gründe: Alle Getreide, vor allem in Vollkorn-Form, beinhalten zahlreiche Stoffe, die die Verdauung stören oder unterdrücken, dabei zunächst den Magen und den Darm schädigen und in der Folge Entzündungen im ganzen Körper verursachen und/oder verschlimmern. Der zweite Grund (und darum sollten Sie erwägen, auch Getreide, die bezüglich entzündlicher Wirkungen über Magen und Darm nicht so problematisch sind, wie Hafer, Buchweizen, Quinoa etc., sparsam zu verwenden): die Stärke im Getreide wird vom Körper wie Zucker behandelt und führt oft sogar zu einer heftigeren Insulin- und Immunantwort als purer Zucker. Das gilt besonders auch für Maismehl. Hülsenfrüchte (Linsen, weiße oder rote Bohnen, Erdnüsse und ALLE Sojaprodukte). Alle Hülsenfrüchte, die mit Schale gegessen werden können (grüne Bohnen, Erbsen, Zuckerschoten) sind relativ unproblematisch. Linsen können ausnahmsweise gegessen werden, wenn sie fermentiert (also z.B. zunächst 24 Stunden in Essigwasser eingeweicht) sind und dann lange gekocht werden (idealerweise wieder mit Essiganteil). Vorsicht wegen der Histamin-Problematik. Alle anderen Hülsenfrüchte, am schlimmsten Soja, sind Gift für die Verdauung (sie schalten einen Großteil der Enzyme aus). Soja ist als (Phyto-)Östrogenlieferant ein besonderes Problem, außerdem wird das gerne als gesund propagierte Sojaeiweiß bei der nötigen industriellen Genießbarmachung von Soja denaturiert. Industriell be-/verarbeitete Lebensmittel, soweit diese Zusätze in irgendeiner Form enthalten (das betrifft zum Beispiel alle Fertiggerichte). Faustregel: Enthält es eine Zutatenliste mit nur einer Zutat, die Sie beim ersten Lesen nicht sofort aussprechen können, zurück ins Regal (oder, wenn Sie es schon zuhause haben: in den Mülleimer) damit. Auch „Glutenfrei“ oder Reiswaffeln etc. sind stark industriell bearbeitete Lebensmittel, energiereich und dabei nährstoffarm, sie verdrängen ggf. nährstoffreichere Lebensmittel aus der Speisenfolge und sind schon deshalb schädlich. Stark Omega-6- oder gar Transfetthaltige Fette: dazu zählen vor allem Pflanzenfette wie Sonnenblumenöl (außer HO-Sonnenblumenöl = stärker Ölsäurehaltig), Distelöl, Margarine, Keimöle, auch Rapsöl ist im Auto-Tank weniger problematisch als im Körper. HO-Sonnenblumenöl kann in Bio-Qualität wie Olivenöl verwendet werden. Unfermentierte Milchprodukte (= pasteurisierte Milch, Frischkäse vor allem aus Kuhmilch) Milch enthält viele Stoffe, darunter Zucker und Hormone, die gesundheitsschädlich sind, durch das Pasteurisieren und andere Formen der Haltbarmachung sind die wertvollen Stoffe, die in Rohmilch zu finden wären, nahezu vollständig eliminiert. Unfermentierte (=Frischmilch)produkte sollten Sie also dauerhaft weglassen. Grundsätze der Nahrungszubereitung Es ist für den Körper am besten, wenn man gleichzeitig die Häufigkeit der Nahrungsaufnahme und die Belastung des Körpers bei der Nahrungsaufnahme möglichst geringhält. Das geht am besten, wenn man die Energiedichte eines Essens durch gesundes Fett (siehe oben) erhöht (man braucht dann geringere Mengen an Nahrungsmitteln), schwerer verdauliche Lebensmittel (also z.B. Gemüse) in gesundem Fett dünstet (das heißt letztlich auch im eigenen Wasser oder mit etwas Rinderfonds, s.o., Garflüssigkeit mitessen/-trinken, da sind die Nährstoffe drin!) oder, wenn man sie als Rohkost zu sich nimmt, in Form von Smoothies verarbeitet. Alles Essen sollte sehr gut gekaut werden (auch Smoothies sollten, wie bereits erwähnt, eingespeichelt werden, die im Speichel enthaltene Amylase stellt den ersten Schritt der Verdauung sicher). Stärker kohlenhydrathaltige Mahlzeiten (also zum Beispiel mit Reis oder stärkehaltigem Gemüse wie gekochten Rüben) sollten idealerweise später am Tag (Nachmittag, Abend) liegen. Smoothies sind grundsätzlich eine sehr gute Form, Rohkost mit geringer Belastung für die Verdauung zu sich zu nehmen und dabei Enzyme aus Gemüse, andere sekundäre Pflanzenstoffe etc. aufzunehmen. Sie unterstützen ggf. auch die Entgiftung. Sie sollten aber immer höhere Anteile an Gemüse (3-4 Teile) als an Obst (1 Teil) enthalten. Sollten sich daraufhin Blähungen einstellen, bitte das Gemüse und das Obst vor dem Verarbeiten erst leicht dünsten und wieder abkühlen lassen. Um Smoothies anzureichern und die im Gemüse enthaltenen Nährstoffe für den Körper aufzuschließen, sollten auch Smoothies Fett (am besten MCT-Öl, siehe oben) und Säure enthalten (soweit Sie sie vertragen). Säure ist zwar in vielen Obstsorten enthalten, es ist jedoch sinnvoll, immer einen Tee- oder Esslöffel Zitrone oder Obstessig (ohne Zuckerzusatz, also keinen Balsamico) zuzugeben. Um den Smoothie noch gehaltvoller zu machen, kann man Chia-Samen oder geraspelte Kokosnuss zugeben. Auch etwas geschroteter Leinsamen erhöht die Bekömmlichkeit und hilft dem Körper, Giftstoffe abzutransportieren. Selbst gepresster frischer Gemüsesaft, ggf. mit geringen Obstanteilen, ist eine zuträgliche Weise, zusätzlich Enzyme und die nötige Flüssigkeit aufzunehmen, ohne dabei den Insulinspiegel in die Höhe und das Immunsystem in die Knie zu zwingen. Kochvorgänge sollten immer schonend sein, wenig Wasser (was obendrein mitgegessen/-getrunken werden sollte, es enthält wie gesagt die Nährstoffe!); insbesondere Fleisch sollte nicht zu hoch erhitzt werden, um möglichst wenig Giftstoffe zu erzeugen, also nicht stark bräunen. Die Gartemperatur sollte 130 Grad nicht überschreiten. Fett, das geraucht hat, enthält viele Giftstoffe und darf auch nach Abkühlen nicht weiterverwendet werden. Kurze Anmerkung zum Frühstück und zur Häufigkeit der Nahrungsaufnahme Frühstück gilt vielen als die wichtigste Mahlzeit am Tag, auch Studien weisen immer in diese Richtung. Das gilt aber nur deshalb, weil die meisten Menschen, die nicht frühstücken, das nicht tun, weil sie noch bis spät in die Nacht hinein gegessen haben. Essen bei Nacht verringert jedoch die Schlafqualität und belastet den Körper extrem, besonders das Immunsystem: Eine Mahlzeit nachts um 3 zum Beispiel belastet das Immunsystem etwa 12mal heftiger als nachmittags um 15 Uhr. Wenn Sie am Vorabend möglichst spätestens um 19 Uhr die letzte Mahlzeit gegessen haben und da-nach auch keine Snacks mehr und am frühen Morgen dennoch nicht oder nicht besonders hungrig sind, kann das die Botschaft Ihres Körpers sein, dass er noch am Entgiften ist und nicht aufnahmefähig. Unterstützen Sie ihn mit einem großen Glas lauwarmen Wassers (gerne auch erweitert um eine halbe Zitrone). Es empfiehlt sich ein verkürztes Fenster, innerhalb dessen Sie essen, zum Beispiel gegenüberliegend Ihrem Schlaf (Schlaf von 22.30 bis 6.30 Uhr, Essen von 10.30 bis 18.30 Uhr). Innerhalb eines solchen „Fensters“ können Sie Nahrungsaufnahme nötigenfalls problemlos auf viele kleinere Portionen verteilen, um sich mit der Verdauung nicht zu überfordern. Fachleute sprechen bei einer Nahrungsabstinenz, die mindestens 16 Stunden und nicht über 36 Stunden dauert, von intermittierendem Fasten (nächster Absatz). Das hilft dem Körper, der sich nicht mit der Nahrungsaufnahme und -verarbeitung beschäftigen muss, sich gegen Mikroben und Schad-stoffe zu wehren, fehlerhafte Zellen zu recyceln oder und abzutransportieren. Nicht umsonst reagiert unser Körper auf Infekte häufig mit Appetitlosigkeit. Ein Fasten von mehr als 36 Stunden bringt in der Regel keinen zusätzlichen Vorteil, im Gegenteil. Achten Sie auf jeden Fall darauf, dass Sie genug Nährstoffe und Energie bekommen. Vor allem jetzt, zu Beginn der Ernährungsumstellung, sollten Sie nötigenfalls sogar häufiger essen, vor allem weil Sie bisher ja zwei Zwischensnacks hatten. Wenn Sie morgens nach sieben oder besser acht Stunden Schlaf (!) und elf bis zwölf Stunden ohne Nahrung hungrig aufwachen, hören Sie auch hier auf Ihren Körper und frühstücken Sie! Das Frühstück sollte aber die kohlenhydratärmste Mahlzeit sein und immer Eiweiß enthalten. Wie unten angeführt bilden Avocado („süß“ mit Obst oder salzig z.B. mit Fisch, Eiern etc.) eine gute Grundlage für das Frühstück, ebenso wie ein „englischer“ Ansatz (mit Eiern und Speck) oder ein mediterranes Frühstück mit Tomaten, Gurken Oliven, später ggf. auch mit Schafskäse etc. Ich habe Ihnen einige Alternativen im Rezeptteil exemplarisch vorgestellt. Wechseln Sie auch hier ab! Kaffee, Tee (oder Chai) mit Butter und MCT-Öl – intermittierendes (Fett-)Fasten Sie können, wenn Sie sich daran gewöhnt haben, mehr gesundes Fett zu essen, statt des Frühstücks auch intermittierend Fettfasten, das garantiert die nötigen Energiereserven, regt, wie erklärt, den Fettstoffwechsel aus den eigenen Depots an und verhindert Hunger bis zum Mittagessen in den meisten Fällen: In einen hochwertigen Kaffee (zwei Tassen) oder Tee einen halben, wenn Sie sich daran gewöhnt haben auch einen ganzen Kaffeelöffel MCT-Öl und 1-2 Kaffeelöffel Weidebutter, das Ganze mit einem Mixer/Zauberstab aufschlagen, bis der Kaffee oder Tee milchig ist und sich ein leichter Schaum gebildet hat. Mit wenig MCT-Öl anfangen, da es zunächst leicht abführend wirken kann. Snacks: Generell muss der Mensch nicht „grasen“, also nicht ständig essen. Das gilt aber nur, wenn Sie zu den Mahlzeiten genügend Energie und Nährstoffe bekommen haben. Insbesondere wenn Sie zwischendurch echten Hunger bekommen, ist ein Smoothie, ein Gemüsesaft und/oder zum Beispiel ein gekochtes Ei, eine Handvoll Nüsse (am besten Wal- oder Macadamia-Nüsse) sinnvoll. Zuhause eine Tasse Hühner(knochen)suppe (mit oder ohne Gemüse) ist ebenfalls geeignet. Eine halbe Avocado mit etwas Salz und Essig, ein paar kleine Oliven oder ähnliches lassen sich verhältnismäßig leicht transportieren und schließen den Magen. Nachsatz: Bewegung Wie besprochen ist Bewegung sinnvoll und gesundheitsfördernd (vor allem auch für den Darm), solange sie nicht in zehrenden Sport ausartet. Bewegung hilft unter anderem, das Stresshormon Adrenalin abzubauen, das Gehirn (und alle anderen Körperteile) besser zu durchbluten, die Mitochondrien (das sind sozusagen die Kraftwerke in den Zellen) aufzubauen, die Verdauung anzuregen, die Schlafqualität zu verbessern, das gesamte Wohlbefinden zu verbessern etc. Dabei ist es wichtig, Bewegung nicht mit (Leistungs-)Sport zu verwechseln. Es geht um viel Bewegung im Alltag, nutzen Sie jede Gelegenheit, sich zu bewegen. (Und nutzen Sie, wenn möglich, alles, eine meditative Qualität hat, Tai-Chi oder ähnliches). Stehen Sie mindestens alle 20 Minuten vom Stuhl auf und gehen Sie am Tag möglichst viele Schritte. Zweimal am Tag richtig anstrengen für 4-5 Minuten (nicht mehr), am besten Kraftübungen bis die Muskeln etwas schmerzen, nicht auf nüchternen Magen und die anschließende Mahlzeit sollte etwas mehr vollwertiges Protein enthalten (Kollagen und/oder Fleisch). Nachsatz: Schlaf 7-8 Stunden netto ist die Schlafzeit, die (je)der Mensch braucht, um auf Dauer gesund zu bleiben bzw. zu werden. Wenn Sie die bisher nicht haben, denken Sie darüber nach, was Sie tun können, um sich diese Schlafzeit für sich einzurichten. Schlafhygiene-Maßnahmen: Achten Sie darauf, keine elektronischen Geräte im Schlafzimmer zu haben (generell sollte zur Förderung der Schlafqualität für Jugendliche eine Bildschirmabstinenz ab spätestens 20 Uhr herrschen), absolute Dunkelheit sicherzustellen und absolute Stille. Trinken Sie möglichst bis auf Weiteres abends keinen Alkohol und nach 14 Uhr keinen Kaffee. Das waren die einfachen Maßnahmen, die schwierigste ist für die meisten Menschen die folgende, die zugleich erfahrungsgemäß den besten Erfolg verspricht: Gehen Sie jeden Abend im selben 15-Minuten-Fenster ins Bett und stehen Sie jeden Morgen um dieselbe Uhrzeit auf. Wenn Sie nachts aufwachen und nicht sofort wieder einschlafen können, stehen Sie auf, machen Sie aber kein Licht und versuchen Sie etwas zu meditieren. Nachsatz: Stress Hier gilt im Grunde das Gleiche wie beim Schlaf: Ein Teil des Stresses wird mit einer anderen Ernährung verschwinden, was dadurch natürlich nicht verschwindet, sind andere äußere Umstände, die uns mit Stress reagieren lassen. Es lohnt sich darüber nachzudenken, wie man diesen Stress beseitigt. Auch hier muss, wenn das nicht allein gelöst werden kann (was oft der Fall sein wird) externe Hilfe in Anspruch genommen werden. Eine der einfachsten Möglichkeiten sind 10 Minuten Meditation am Tag, dazu gibt es eine ganze Reihe an leicht zugänglichen Methoden. Welche für Sie funktioniert, müssen Sie ggf. ausprobieren. Anhang Grund-Rezepte Mögliche Alternativ-Mehle (weniger problematisch aber nicht ohne Probleme…) • Kichererbse (Achtung: Hülsenfrucht, erst verwenden, wenn Darm ausgeheilt) • Buchweizenmehl • Hafer (Achtung: häufig Kreuzverunreinigung durch glutenhaltige Getreide, auch Hafer hat Lectine, die die Verdauung beeinträchtigen) • Kokos • Erdmandeln • Kastanien • Taff • Kochbananen • Kartoffeln • Reis • Quinoa (ebenfalls Lektin-haltig, Problem kann in diesem Fall durch Kochen im Druckkochtopf beseitigt werden) • Tapioka Nussmehle (soweit sie vertragen werden, Achtung: keine Erdnüsse und möglichst keine Cashews!) Finger weg von „Glutenfreien“ Industrieprodukten, sie sind in der Regel genauso ungesund oder sogar noch ungesünder als Getreide. Ernährungsbaukasten Einige meiner Kunden tun sich zunächst schwer mit der Umstellung. Wir haben daher ein Bausteinsystem entwickelt, das es einfacher macht, mit den Vorgaben zurecht zu kommen. Wählen Sie zu jeder Mahlzeit (egal ob morgens, mittags, abends) eine der Zutaten aus jeder der nachstehenden Spalten, also ein stärkehaltiges Nahrungsmittel, eine Süßpflanze, ein Fleisch oder Fisch, ein (grünes) Gemüse, eine Fett-/Ölsorte, eine Säure und einen Umami-Geschmack. Die jeweilige Menge spielt keine große Rolle, allerdings sollten sich die Gemüse zum Fleisch wie 2/3 zu 1/3 verhalten. Kochen und essen Sie sie zusammen. Es wird immer gut schmecken und die Zahl der möglichen Kombinationen beträgt rund 37, das heißt es gibt 2.187 mögliche Kombinationen – selbst wenn Sie immer nur daraus auswählen würden und dreimal am Tag essen, könnten Sie gut zwei Jahre Mahlzeiten zubereiten, ohne dass es eine einzige identische Wiederholung gibt. 1. Stärkehaltige Pflanze/ Wurzel - Weißer Reis, Kartoffel, Taro oder Süßkartoffel 2. Süßpflanze: Rüben, Apfel, Blaubeere 3. Fleisch: Rind, Lamm, Fisch / Meeresfrüchte 4. Gemüse: Spinat, Spitzkohl, Zwiebeln 5. Fett / Öl: Kokosmilch, Saure Sahne, Mandelbutter 6. Säure: Zitronensaft, Essig, Lauge aus fermentiertem Gemüsen (z.B. Sauerkraut) 7. Umami (Geschmack aus Fermentierung): Fischsoße, Worcestersauce, Teriyakisoße Alles möglichst immer auf Basis der Knochenbrühe Achtung: Das ist nur für den Fall, dass Sie sich mit der Umsetzung schwer tun, Sie können beliebige andere Zutaten aus derselben Kategorie dort einsetzen, auch ein Smoothie, wie er auf Seite 20 zusammengestellt ist. Das Kürbisbrot auf Seite 19 deckt zum Beispiel 1,2 und 5 ab, man kann es mit Hähnchenleber und Avocado, die mit Essig und z.B. Worcestersoße angemacht ist, ergänzen. Rezept für Nussbrot (rund 600 Gramm) 4 Eier trennen, Eiweißschnee schlagen, bis er fest ist. Die Eigelbe zusammen mit • 200 gr. geriebenen Haselnüssen (oder anderen Nüsse nach Geschmack und ggf. individueller Verträglichkeit – aber keine Erdnüsse), dazu noch eine Handvoll grob zerkleinerte Walnüsse (macht es herber, wenn man stattdessen Mandeln nimmt, wird das Brot etwas süßer) • 30 gr. geschrotetem Leinsamen • 30 gr. Flohsamenschalen (zum Binden, da der Teig kein Gluten enthält, wenn man als Grundstoff geraspelte Mandeln nimmt, kommt man notfalls auch ohne aus, das Brot wird aber unter Umständen etwas bröckelig). • einer Prise Meersalz • 3 Esslöffel Obstessig • 2 Esslöffel flüssige Butter oder Kokosöl • nach Geschmack Brotgewürze: Kümmel, Fenchel, Koriander • bis zu 130 ml warmes Wasser (Teig sollte gerade so zusammenhalten, nicht zu feucht machen, er wird anschließend noch mit dem Eischnee verbunden.) verrühren. Die Mischung vorsichtig unter den Eischnee heben. Nicht zu heftig rühren, damit nicht alle Luftblasen aus dem Eischnee verschwinden. Teig und fertiges Brot bleiben so lockerer. In eine (evtl. mit Backpapier ausgelegte) kleine Kasten-Backform (lässt sich anschließend leicht herausheben) und bei ca. 150 Grad 50-60 Minuten backen. Das Brot enthält nahezu keine Kohlenhydrate (solange man nicht Cashews verwendet) und kein Gluten. Wenn man „Konditoren-Haselnüsse“ verwendet, sind die Haselnüsse nicht gemahlen, sondern geraspelt, sie haben mehr Volumen und der Teig wird noch lockerer. Sie können außerdem, wenn Sie es vertragen, einen Beutel Trockenhefe beifügen, dann den Teig vor dem Backen 30 Minuten bei 50 Grad im Ofen gehen lassen. -> Einschub: Das macht meine Freundin uns immer. Es gibt auch Backmischungen für getreidefreie Brote (mit und ohne Nüsse), die sehr einfach, meist nur unter Zugabe von Wasser, zuzubereiten sind. Zu finden über www.organicworkout.de oder die dr almond-Produkte z.B. über Amazon. Relativ teuer, aber dafür wirklich sehr einfach herzustellen. Kürbis-Brot Vorbereitungszeit 20 Minuten (+ 80 Minuten Kürbis im Ofen) Backzeit ca. 45 Minuten Zutaten • 1 Butternut – Kürbis (mittel) • 6 Eier • 60 Gramm Butter oder Ghee • 4 Esslöffel Kokosöl • 1 Esslöffel roher Honig • 50 ml Kokosmilch • 100 Gramm Kokosmehl • 250 Gramm Mandel- oder Haselnussmehl, bei Unverträglichkeit z.B. Kastanienmehl, Kochbananenmehl • 2 Teelöffel Backpulver (Weinstein) • ½ Teelöffel Salz • 2 Teelöffel Zimt • ½ Teelöffel Muskatnuss • 1 Teelöffel Brotgewürz Zubehör: Kastenform, Handmixer oder Küchenmaschine, Backpapier Zubereitung Kürbis als Ganzes bei 200 Grad im Backofen gar werden lassen (er muss sich am Ende leicht mit einem spitzen Messer stechen lassen). Backofen auf 160 Grad abkühlen lassen und Kastenform mit Backpapier auskleiden. Kürbis von der Haut befreien (Vorsicht, HEISS!), öffnen, Kerne entfernen. Kürbis pürieren mit Eiern Butter/Ghee und Honig mixen. Kokos- und weiteres Nussmehl, Salz und alle Gewürze zufügen und Rührteig machen. Der Teig sollte fest, aber problemlos durchzurühren sein. (Wenn zu feucht, mehr Kokosmehl, wenn zu trocken mehr Kokosöl oder etwas Kokosmilch zugeben.) Bei 160 Grad ca. 45 Minuten backen (mit Zahnstocher prüfen, wenn Zahnstocher sauber bleibt, ist der Teig fertig.) Wenn der Teig nach 45 Minuten noch nicht durch sein sollte, aber außen zu dunkel zu werden droht, mit Alufolie abdecken und einige Minuten weiter backen. Aus der Form heben und auf einem Rost abkühlen und etwas nachtrocknen lassen. Das Brot ist relativ süß, wer es herzhafter mag (oder weniger Kohlenhydrate) kann den Honig weglassen und/oder geraspelte Walnüsse zugeben. Dann eignet es sich auch hervorragend als Grundlage für Leberwurst. Wenn nicht sofort verbraucht, kühl und trocken lagern, ggf. einfrieren. Frühstücksalternativen: KB Smoothie (nach Kelly Brogan, „A Mind Of Your Own“) • 100-150 g Beerenobst, bio, ggf. tiefgefroren (z.B. Alnatura) • 300 g frischen Bio-Spinat (oder 150 g tiefgefrorenen) • 200 ml Kokoswasser • 3 Esslöffel Zitronensaft • 1 Esslöffel Bio-Mandelbutter (ersatzweise z.B. eine halbe Avocado) • 3 große (rohe oder höchstens weichgekochte) Eigelb von freilaufenden, natürlich aufwachsenden Hühnern (bio-Qualität, aber Vorsicht: möglichst nicht Mais- oder Getreide-lastig gezogen) • 1 Esslöffel bio-Kokosfett (mit Geschmack = nativ, oder ohne Geschmack = mild) • 1-2 Esslöffel Ghee (geklärte Butter, grasgefüttert bzw. bio) • 1-2 Esslöffel rohes Kakaopulver • Alles in einen Blender/Mixer oder mit Zauberstab zu einem Smoothie verarbeiten, 3 Esslöffel Kollagen Hydrolysat (weidegefüttert, bio) einrühren (oder auf sehr niedriger Stufe im Mixer mitlaufen lassen, um die Proteinstrukturen zu schützen) Menge reicht gut für eine Person – Frühstück (bei Verdauungsschwierigkeiten, Bedürfnis nach Zwischenmahlzeiten etc. ggf. auf zwei Portionen verteilen, eine nach dem Aufstehen, eine morgens um 11) Fleisch- und Gemüsefrühstück für eine Person • 100-125 Gramm grasgefüttertes Hackfleisch • 1 Messerspitze Meersalz • ½ Esslöffel Kokosfett oder Ghee • 2 Frühlingzwiebeln kleingehackt • 1 kleine oder eine halbe große Süßkartoffel, geschält, kleingehackt • 1 kleine Zucchini (oder eine halbe größere) in zwei Hälften geschnitten • Wenn es die Jahreszeit hergibt: Zwei Stangen Spargel in mundgerechte Stücke zerteilt • 2 Prisen Zimt • 1 Prise Muskatnuss • ½ große oder eine kleine Avocado in Schlitze geschnitten Hackfleisch bei mittlerer bis geringer Hitze leicht anbräunen, salzen, beiseite stellen Kokosfett oder Ghee erhitzen, Zwiebeln hinzufügen, drei Minuten kochen, Süßkartoffeln zuführen und für weitere 3-5 Minuten kochen, Zucchini, ggf. Spargel zufügen und weiterkochen, bis Gemüse gar aber noch bissfest. Mit Zimt und Muskatnuss nach Geschmack würzen und mit der geschnittenen Avocado servieren. -> Einschub: Schmeckt toll! Englisches Frühstück Eier in jeder Zubereitungsvariante, ab dem dritten Ei möglichst nur noch Eigelb, Speck (Vorsicht: Quelle, Schwein muss unbedingt natürlich gewachsen sein, kein Nitritpökelsalz, nicht zu dunkel braten!), möglichst immer um ein Gemüse ergänzen, gut passt zum Beispiel Mangold in Butter und Zitrone (ganze Biozitrone, Schale in Julienne-Streifen schneiden und zugeben). Avocado und ihre Freunde Eine ganze Avocado zu einer guten Handvoll Beeren, Avocado salzen, einen halben Bund Rucola kleingehackt, mit Apfel- oder Himbeeressig (kein Balsamico!!!) Dazu wiederum Ei oder – ganz anders – geriebene dunkle Schokolade (85+ Prozent, Milch- und Soja-/Sonnenblumenlecitin-frei) zusätzlich würzen. Wenn Sie zum Frühstück „Brot mit Nutella“ brauchen, können Sie auch eine reife Avocado mit leicht erwärmter mindestens 85+ prozentiger Schokolade und Haselnüssen im Mixer cremig rühren und als Brotaufstrich (Brotrezepte siehe oben) verwenden. Brot mit Hähnchenleber Brot entsprechend einem der oben genannten Rezepte oder ähnlich (aber immer ohne echtes Getreide!), dick mit Weidebutter bestreichen, Hähnchenleber, gedünstete Zwiebeln, Radieschen, gut salzen. Fermentiertes Gemüse selbst gemacht: Eingelegtes Gemüse (Rezept kann auch auf andere Gemüse angewendet werden) • 2-3 Zweige frischen Dills • 1 Teelöffel ganze schwarze Pfefferkörner • 500 Gramm kleingehackter Blumenkohl • 250 Gramm kleingeschnittene grüne Bohnen. • 250 Gramm kleingeschnittene Karotten • 400 ml Wasser • 1-1,5 Esslöffel Meersalz • 1 großes Kohlblatt Dill und Pfeffer auf den Boden eines verschließbaren Glasgefäßes (Einmachglas etc.) legen. Das Einmachglas sollte so groß sein, dass es das Gemüse eng gepackt aufnimmt (und das Kohlblatt noch obendrauf passt). Salz im Wasser gut auflösen, über das Gemüse kippen, das Gemüse sollte mindestens mit ½ Zentimeter Salzwasser bedeckt sein. Kohlblatt gefaltet oben drauf, damit das Gemüse unter Salzwasser bleibt, Deckel zuklemmen oder zuschrauben. An einem nicht direkt der Sonne ausgesetzten Platz in der Küche aufbewahren. Nach 2-3 Tagen, wenn es im Glas anfängt zu blubbern, den Deckel aufmachen, um die überschüssigen Gase rauszulassen und wieder fest zumachen. Ab da jeden Tag ein- bis zweimal „Luft“ aus dem Glas ablassen. Nach 5-7 Tagen (wenn Ihnen die Säuremenge passt, das müssen Sie ausprobieren) kann das saure Gemüse gegessen werden. Man kann es bis zu 6 Monate im Kühlschrank aufbewahren, idealerweise in einer offenen Glasschüssel, die von einem Teller bedeckt wird. Rinderknochen-Brühe (alternativ: Brühe aus Knochen eines ganzen Huhns) für Kollagen Rinderknochen (Mark-Knochen) besorgen, Fleisch abnehmen und für später in Kühlschrank aufbewahren oder (für noch spätere Verwendung) einfrieren. Knochen Eine große Zwiebel kleingeschnitten Eine Knoblauchknolle geviertelt (optional) 4 Karotten, kleingeschnitten Je 3 Zweige frischen Thymian, Rosmarin, Petersilie 2 Lorbeerblätter 2 Teelöffel Meersalz 2 Esslöffel Apfelessig (Alnatura oder andere Bio-Marke) 2 Liter Wasser (mindestens, am Anfang möglichst gefiltert oder Mineralwasser ohne Kohlensäure – nicht aus Plastikflaschen –, weil Leitungswasser immer noch relativ viele Stoffe enthält, die mit ein Auslöser für Gesundheitsprobleme sein können, das Gleiche gilt für alle Plastikflaschen und –behältnisse, Aufbewahrung von Lebensmitteln möglichst immer in Glas oder Stahl) Alle Zutaten 8-12 Stunden vor sich hin simmern lassen, anschließend Knochen entfernen und Rest durch ein Metallsieb geben. In einem Metall- oder Glasbehältnis im Kühlschrank aufbewahren, das ist immer wieder der Grundstock für verschiedene Gerichte (hilft den Darm auszuheilen). Anmerkung: Kann mich natürlich nicht so wahnsinnig daran halten aber die Gerichte esse ich nun oft und es hilft unheimlich. Bei mir jetzt halt.- 26 Antworten
-
- 2
-

-

-
- Adipositas
- Diabetes
- (und 8 mehr)
-
Moin Moin zusammen! ich bitte um eure Hilfe bezüglich einer möglichen Psoriasis Arthritis. Anfang Februar hatte ich so ein "Ringgefühl" um den linken grossen Zeh - Großzehengrundgelenk nennt sich das glaube ich. - das schmerzte so nicht, nur dieses merkwürdige Gefühl. Da ich ja auch Diabetes habe, war mein erster Gedanke Polyneuropathie. Ich also zu meiner Diabetologin, die dann aber meinte, dass wäre es wohl eher nicht, da mein HbA1C Wert den bislang niedrigsten Wert hat. Ich habe abgenommen und konnte dadurch auch meine tägliche Insulin Dosis deutlich reduzieren. Auch die Untersuchung der Füsse ergab auch keinerlei Anhaltspunkte für PNP. Nächster Anlauf: Orthopäde 1. Besuch: er hat mir Weichbettungseinlagen verschrieben. Die sollte ich mind. 3 Wochen tragen und wenn es nicht besser wird, wieder vorstellen. 2. Besuch: der Fuss wurde geröngt - alles ok. Kein Hallux valgus oder Hallus rigidus oder Ermüdungsbruch o.ä. Heute nun war ich eben bei der Podologie und die Podologin guckt ja auch unter meine Füsse - was ich ja nicht so oft mache und sagte mir, dass sie vermutet, dass ich einen PSA Schub haben könnte. Der Fuss ist von unten sehr schuppig und gerötet - zwischen den Zehen sind diese offenen Stellen. Am Zeh selber kann man nix erkennen - er ist nicht gerötet oder geschwollen. Mittlerweile habe ich auch Schmerzen im Gelenk. Vor allem, wenn ich barfuss gehe und im Ruhezustand. Laufen kann ich (fast) wie ein Hase ich habe mal ein paar Fotos von meinem frisch podologierten Fuss gemacht. Was meint ihr? Und zu welchem Arzt müsste ich dann? Ich habe ja seit Jahren überhaupt keine Psoriasis Stellen mehr auf der Haut. liebe Grüße Elke
-
Aus Dänemark (26.04.2016) zum Thema der Vererbbarkeit vom Typ-2-Diabetes, Body-Mass-Index und Adipositas bei Psoriasis. Dazu gibt es eine Zwillingsstudie: http://www.eurekaler...j-paw042516.php (Zwillingsstudien werden gerne von den Forschern zur Ursachenforschung herangezogen). http://www.sueddeutsche.de/gesundheit/medizin-doppelt-krank-1.2969352 http://www.medscape.com/viewarticle/862761 Aus Spanien (CNIO 16.03.2016) zum Thema Psoriasis und Knochen: Zitat: "Wir haben festgestellt, dass die Psoriasis einen umfassenden und fortschreitenden Verlust von Knochengewebe verursacht", erklärt der Forscher Özge Uluçkan, erster Autor der Studie. "Es gibt keine aktive Zerstörung des Knochens, im Gegenteil, während des Knochenregenerationszyklus wird der Knochen nicht mit der erforderlichen Geschwindigkeit gebildet um zu ersetzen, was verloren ist und daher wird die Knochenmasse der Patienten im Laufe der Zeit verringert." http://medicalxpress.com/news/2016-03-scientists-link-psoriasis-bone-loss.html Psoriasis mit Zell-Implantat therapiert (Zürich, Dezember 2015): https://www.ethz.ch/de/news-und-veranstaltungen/eth-news/news/2015/12/implantat-gibt-gegensteuer.html Hier im Netz gab es auch einen Bericht, aber ich weiß nicht, ob und wer das mitbekommen hat... http://www.psoriasis-netz.de/forschung/implantat-unterdrueckt-schuppenflechte.html Harvard-Studie von August 2015 zum Thema Zitrusfrüchte bzw. Psoralene und Furocoumarine (auch in Sellerie enthalten): http://www.deutschlandradiokultur.de/harvard-studie-erhoehen-zitrusfruechte-das-krebsrisiko.993.de.html?dram:article_id=328297 Zitat: "Was folgt nun aus der Grapefruitstudie? Fachleute warnen vor übereilten Reaktionen. Zunächst müssten die Ergebnisse durch weitere Forschungen bestätigt werden, heißt es, bevor man konkrete Empfehlungen geben könne. Irrtum – das ist geklärt, weil es hierzu genügend Experimente am Menschen gibt: Seit vielen Jahren wird eine Kombination aus Psoralen – das ist eins der fraglichen Furocoumarine aus der Grapefruit bzw. Sellerie - und UV A- Strahlung zur Therapie von Hautkrankheiten wie Schuppenflechte angewandt. Diese Therapie fördert aber unstrittig Hautkrebs. Dazu gibt es bereits genügend harte Daten, sowohl aus Europa wie aus den USA." Nur zur Info - Liebe Grüße PS. Ich werde hier einfach immer wieder Neues posten - wenn jemand von euch etwas Aktuelles findet (gerne auch im englischsprachigen Bereich), nur her damit
- 2 Antworten
-
- Adipositas
- Diabetes
-
(und 5 mehr)
Markiert mit:
-

psoriasis und Diabetes
Olaf72 erstellte einem Thema in Expertenforum Schuppenflechte, Psoriasis arthritis, Therapie, Klinik...
Hallo Frau Dr. Allmacher, ich habe zur PSO gleich noch Diabetis dabei. In den letzten Monaten hatte ich diverse Schübe und mein Morgenzucker war doppelt so hoch wie normal. Beeinflusst die PSO die Diabethis oder umgekehrt??? Mein Diabetologe ist da überfragt. Ernährung habe ich strickt nach Plan gemacht und doch komme ich beim starken Schub auf ca. 15,4mmol /l. Sowie der Schub durch ist, pendelt sich der Blutzuckerwert wieder bei 7-8mmol/l ein. VG Olaf72 -
Ich gebe hier eine Frage weiter, die uns auf anderem Wege erreicht hat: Habe Kopfhautjucken leicht entündlich. Nach ca. 2-3 Wochen sagt mir der Hautarzt, das sei chronisch. Bin Diabetiker Typ 2 insulinpflichtig. Habe dem Hautarzt gesagt, dass auch ein bestimmtes Medikament Schuld sein könnte. Darauf wurde garnicht eingegengen. Außer Ansehen der Kopfhaut wurden keine weiteren Untersuchungen durchgeführt. Das kann nach meiner Auffasung nicht richtig sein. Haben Sie einen Vorschlag wie man weiter vorgehen könnte?
-
Hallo! Ich habe die Hautäztin gewechselt, weil die letzte immer nur Kortisonsalben verschrieben hat und da wars. Außerdem bin ich umgezogen und die Fahrerei wäre echt umständlich. Also war ich heute bei einer anderen... und da sagt die mir doch, ich soll abnehmen und Heilfasten wäre super für die Haut. Toll. echt toll. Heilfasten ist für Diabetiker ja auch sowas von gesund, wobei wenn ich dann im Koma liege stört mich die kaputte Haut wahrscheinlich nicht mehr. Und Abnehmen geht ja auch sowas von einfach, ich meine, ich hab ja schon über 30 Kilo abgenommen, aber das hat eben 10 Jahre gedauert, sowas geht nicht von heute auf morgen, wenn man gesund abnehmen will. Außerdem was hat denn jetzt das Übergewicht mit der Haut zu tun? Ich meine, es ist ja logisch, dass Übergewicht nicht gut für die Gelenke und den Rücken ist, und dass der Stoffwechsel seine Probleme hat ist auch noch verständlich aber die Haut? Vor allem die anderen Leute die ich so kenne mit Neurodermitis und Pso sind in allen Gewichtsklassen, also scheint es ja auch schlanke Leute zu treffen. meine frage nach der Hautklinik in der Nähe hat sie abgebügelt, dass es einfach nicht schlimm genug wäre. Alles in allem bin ich raus und war so sauer, dass ich auf den Schock erst mal ein Eis gebraucht habe. Also echt, Heilfasten! Was sagt ihr zu dem Thema? Und wo findet man einen vernünftigen Hautarzt, der einen nicht behandelt wie ein dummes Kind, wenn man sagt dass man einfach nur nicht immer eine Kortisonsalbe nach der anderen will? Viele Grüße Susanne
-
Hallo Zusammen, nun will ich auch mal meine Geschichte erzählen. Ich bin 47 Jahre und verheiratet. Lebe in Sachsen-Anhalt und bin in einer Spedition tätig (also stress ) Im März 2018 hatte ich eine schwere Erkältung und lag für 3Wochen flach. in der 3. Woche stellte ich vereinzelte rote punkte an meiner linken Hand und am rechten Oberschenkel fest. Mein Hausarzt sagte, das es an der Erkältung liegen könne und verschrieb mir eine Salbe. in den nächsten 2-3 Wochen vergrößerte sich die stellen am Oberschenkel auf die größe von 2€ Sücken und es breitete sich eine allgemeine rötung zwischen den stellen aus. Der Juckreitz wurde unerträglich und ich bekam eine überweisung zum Hautarzt. im Mai hatte ich dann endlich einen Termin und mittlerweile waren alle körperteile betroffen. Hautarzt machte kurze Sichtkontrolle und verordnete Daivobet Salbe 60gr mit dem hinweis wir sehen uns in 12 wochen wieder. Ich war total am Boden zerstört und fragte mich, wie soll ich mit dieser 60gr Tube 12 Wochen klarkommen. Nach 10 Tagen wieder beim Hautarzt mit Hinweis Salbe ist verbraucht, zähneknirschend neue Tube bekommen. Im Juni habe ich dann einen extremen schub bekommen und mein Rücken war eine große rote schuppende Fläche. Nun wurde mein Hautarzt aufmerksam Ich bekam verschiedene Salben verordnet aber nix half. Es breitete sich einfach weiter aus über Gesäß und Oberschenkel großflächig. Ich habe morgens ein volles Kehrblech Hautschuppen vorm Bett zusammengefegt, täglich Bettzeug wechseln weil man sich wieder blutig gekratzt hat in der Nacht. Im September wurde es so schlimm, das endlich Überweisungen für MRT und Röntgen Lunge usw. durch Hautarzt ausgestellt wurden. Alle Organe wurden auf Entzündungen geprüft und alles war i.o. im Oktober wurden endlich Hautproben entnommen und die PSO wurde bestätigt. November hatte ich dann den schlimmsten Schub den ich bis dato erlebt hatte, alle körperregionen waren komplett rot und dick verschuppt und die Haut fing an zu reissen. Ich konnte nicht sitzen liegen und nur unter schmerzen gehen. Ich nahm täglich ab und meine Haut hing nur noch so runter an den Armen (meine Frau hatte extreme Angst um mich) gesamt nahm ich in knapp 2 Monaten 17Kilo ab. Ich flehte meinen Hautarzt an eine sofortige einweisung in die Hautklinik der Uniklinik zu veranlassen, er kam dem nach und schwup lag ich in der Klinik. Die waren erschüttert über meinen Allgemeinzustand und ich bekam sofort Invusionen und wurde komplett eingesalbt und Schmerzmittel gabs auch noch. Bei der Blutuntersuchung wurde ein Blutzuckerwert von 36,7 festgestellt und ein Langzeitwert von 21,9, das hat mir dann total die Beine weggehauen. (nein ich esse nicht übermäßig zucker und trinke auch keine säfte und limonaden) Oberärtztin meinte dann, eine Autoimmunkrankheit kommt selten allein. Ich wurde in den nächsten 6 Wochen in der Klinik behandelt und Ende Jan. entlassen. Bin auf 2 Insulintypen eingestellt und nehme Fumaderm. Momentan nehme ich 2-2-2 und es stellt sich eine Besserung ein. Gestern habe ich meine Leberwerte bekommen und diese liegen stabil bei 90, Hautarzt meint geht noch ok bei 6 Tabletten am Tag. Diabetis ist deutlich besser geworden und ich konnte die Einheiten halbieren. Langfristig ist geplant, dass ich Biologika bekommen soll, habe aber noch keine genauen Infos welche und wann. Am 29.04. muss ich wieder zur Klinik nach Magdeburg und denke das ich da neue Infos bekommen werde. so das ist meine geschichte LG Olaf
- 41 Antworten
-
- 1
-

-
- Cosentyx Erfahrungen
- Diabetes
-
(und 2 mehr)
Markiert mit:
-
Hallo erstmal, habe lange Zeit nichts von mir hören lassen weil es mir nicht sehr gut gesundheitlich zum besten stand. Zu meiner PSO und meinem Bluthochdruck hat sich auch noch eine schwere Diabetes hinzugesellt. Mit Werten über 28,1mmol/l hat es mich ganz schön erwischt. Ich muss mich auch dreimal am Tag spritzen. Meine PSO hat sich dabei sehr schnell verbreitet und auch die Aggressivität hat zugenommen. Hat vielleicht jemand die selben Erfahrungen mit PSO und Diabetes, oder kann mir jemand ähnliche Ratschläge geben! Vielleicht hat jemand Bekannte oder Familienmitglieder die ähnliche Gesundheitsprobleme haben. Wurde mich über jede Antwort freuen. Lg kia
-

Welche Erkrankungen hast Du neben der Psoriasis?
Claudia erstellte einem Thema in Schuppenflechte-Forum
Wir lesen immer wieder von Begleiterkrankungen oder von Krankheiten, die oft neben der Psoriasis auftreten. Wie sieht es bei Euch aus - welche der Krankheiten, die typischerweise mit Psoriasis in Verbindung gebracht werden, habt Ihr so? In dieser Umfrage könnt Ihr mehrere Antworten ankreuzen.- 63 Antworten
-
- Adipositas
- Begleiterkrankungen
-
(und 6 mehr)
Markiert mit:
-
Ich bin 60, m, und habe seit etwas mehr als 20 Jahren problemlose und leichte Schuppenflechte. Keine Medikamente. Durch meinen Orthopäden wurde aber bei meinen Knieproblemen eine Psoriasis arthritis ins Spiel gebracht. Die Rheumatologin kam auch zu dem Schluß und hat mir Methotrexat verordnet, aber mich auch zur Diabetes Ambulanz geschickt. Mein HbA1c liegt bei 6,6% und die haben Diabetes mellitus Typ2 festgestellt. Es wurde zu einer Lebensstiländerung geraten und eine CGM (FreeLibre) empfohlen. Am 1.1. 2025 (BMI 26,5) begann ich meine Ernährung umzustellen und täglich am Ergometer zu radeln. Den Start mit MTX habe ich mal verschoben. Obwohl als eigentliches Ziel eine Verminderung des viszeralen Fetts und eine Remission des Diabetes angestrebt ist gibt es als „Nebenwirkung“ eine nahezu komplette Remission der Psoriasis. Mein HbA1c liegt mittlerweile bei 5,9, mein BMI bei 24,5, angestrebt werden 5,6 und 23. Soweit mal zu meiner Geschichte, kennt noch jemand so einen massiven Effekt aufgrund einer Lebensstiländerung in nur 7 Wochen?
- 29 Antworten
-
- 2
-

-

-
Hallo liebe Leute ich hoffe ihr könnt mir da jetzt ein paar Tipps geben! Ich habe seit 12 Jahren Psoriasis, seit einigen Monaten auch PSA. Und zur Zeit sehe ich auch wieder aus als wäre ich eine Streusselkuchen.... Da ich seit einigen Monaten die Fumaderm Tabletten nicht mehr vertragen hatte, und somit nur schwach bzw. gar nicht mehr nehmen konnte, meinte heute mein Arzt ich soll Methotrexat nehmen. Und dazu Folsäure. Da ich aber schon oft negatives gehört habe mache ich mir jetzt irgendwie sorgen da ich auch Diabetes habe und im Allgemeinen bei Medikamenten empfindlich bin. Wie ist eure Erfahrung damit? LG Aoibheal
- 2 Antworten
-
- Diabetes
- Erfahrungen
-
(und 3 mehr)
Markiert mit:
-

Schwedt: Sonntagsvorlesung "Zuckerhaut? Wenn Diabetes Spuren hinterlässt"
Redaktion erstellte eine Veranstaltung in Brandenburg's Veranstaltungen
Im Asklepios-Klinikum Uckermark gibt es einen Vortrag, der für Menschen mit einer Hauterkrankung oder mit Diabetes gleichermaßen interessant sein dürfte. Besonders redselig ist das Klinikum bei der Ankündigung der Veranstaltung leider nicht, so dass viel mehr über den Vortrag nicht bekannt ist. Wer hingeht, wird auf jeden Fall nicht dümmer. Die Teilnahme ist kostenlos.
-
Erfahrungen austauschen über das Leben mit Schuppenflechte, Psoriasis arthritis und dem ganzen Rest