Suchen und finden
Beiträge zum Thema 'Rheuma'.
54 Ergebnisse gefunden
-
Hallo meine lieben, Nun war ich endlich beim Rheumatologen. Es wurde festgestellt das ich unter Psoriasis Arthritis leide. In meinem Fall wahrscheinlich ein bisschen anders als üblich. In den meisten Fällen werden oftmals erst viele andere Gelenke betroffen. ZB Knie, Hände usw. Bei mir ist es direkt am Kiefer aufgetreten, was meist eher untypisch ist. Natürlich weis ich das es nicht heilbar ist, aber dennoch behandelbar. Also wie man so schön sagt: die Hoffnung stirbt zu letzt Durch die starke Entzündung ( wie bereits in einem anderen Blog schon erwähnt habe) leide ich unter starken Schwindel. Es gibt sehr viele die unter diesen syntomen leiden, doch es nicht in Verbindung mit PSA bringen. Nun geht meine Behandlung weiter. Gerne erzähle ich euch bei Fragen zu verschiedenen Behandlungen was dazu! Ich werde meine Ernährung nun nochmals umändern und es dem "Rheuma" anpassen. Habe ein tolles Kochbuch ( Küche in Bewegung) gefunden... Könnt ihr gerne mal ausprobieren. Ich würde mich freuen wenn ihr mir euere Geschichte erzählt in der Hoffnung das ihr mir Tipps eben könnt. Danke euch Lg Julia
-

Große und kleine Hilfen für den Alltag – eine Ergotherapeutin rät
Redaktion erstellte ein Artikel in Magazin
"Sie haben mehr Hilfsmittel zuhause als Sie glauben", sagt Susanne Bitzer-Munoz, Ergotherapeutin im Immanuel-Krankenhaus in Berlin-Zehlendorf. Ohnehin ist ihr der Begriff Alltagsmittel lieber als die spröde Bezeichnung "Hilfsmittel". Das erste, was sie ihren Patienten als Trainingsaufgabe mit auf den Weg gibt: "Automatisieren Sie Ihr Verhalten". Das soll heißen: Hilfen sollten immer benutzt werden - und nicht nur an den Tagen, an denen die Gelenke wehtun. Dazu gehört, dass die Hilfsmittel griffbereit liegen - und nicht irgendwo verkramt. Manchmal muss vielleicht eher der Partner trainiert werden, damit er nicht meckert, weil nun öfter mal "was herumliegt". "Alltagshilfen schonen die kleinen Gelenke", erklärt Susanne Bitzer-Munoz. Die großen Gelenke werden dann mehr benutzt und gleichzeitig trainiert. Ein Fehler sei es, Helferlein links liegen zu lassen, weil es ja "gerade noch so geht". Wer sich sagt, "ist ja noch nicht so schlimm", der geht selbst davon aus, dass seine Situation noch schlimmer wird - und resigniert. "Jeder sollte seine eigenen körperliche Belastbarkeit akzeptieren lernen", so die Ergotherapeutin. "Es ist normal, dass es einem einen Tag besser geht und am anderen Tag schlechter." Eines ihrer wichtigsten Hilfsmittel ist eine Bandage für das Handgelenk. Was innen nicht mehr von selbst hält, muss eben gestützt werden. "So eine Bandage sollte nur während der Zeit der Belastung getragen werden und nicht zwölf Stunden lang", so Susanne Bitzer-Munoz. Gut sei eine Bandage mit Schienenverstärkung. Es gibt sie für kleine, mittlere und große Hände. Die Schiene diszipliniert den Träger gleichzeitig, so dass er sein Handgelenk nicht überdehnt. Wichtig: Jeder Arzt - auch der Hausarzt - kann eine Handgelenksbandage (und andere Bandagen) verschreiben. Selbst für einzelne Finger gibt es solche Bandagen – Fingersleeves genannt. Das Handgelenk sollte generell möglichst immer gerade gehalten werden. Die Gefahr einer Überbeanspruchung lauert schon beim Brotschneiden mit dem großen Messer. Für diesen Zweck gibt es von Ikea, Solingen oder Zwilling auch ergonomische Messer mit abgewinkelten Griffen. Berliner, die sich für eine Beratung oder Ergotherapie bei Susanne Bitzer-Munoz interessieren, benötigen von ihrem Arzt ein Rezept über "motorisch-funktionielle Behandlung" (Rezept Nummer 18) für vier oder sechs Sitzungen. Ihre Telefonnummer: (030) 80 50 56 05. Die Deutsche Rheuma-Liga bietet eine kostenlose Beratung für den Gelenkschutz an. Von Susanne Bitzer-Munoz stammt auch eine Broschüre "Gelenkschutz im Alltag", die bei der Rheuma-Liga zu haben ist - oder als PDF-Datei zum Selberausdrucken. Buchtipps: • "Fußgymnastik mit Kindern" von Martha Scharll (bei Amazon ansehen) • "Kinder machen Fußgymnastik" von Barbara Köhler, Heidi Reber (bei Amazon ansehen) Welche Tipps hast du?-
- Gelenke
- Gelenkschutz
-
(und 3 mehr)
Markiert mit:
-
Für viele Befindlichkeitsstörungen und Beschwerden, ja sogar Krankheiten, wird das Wetter verantwortlich gemacht; in den meisten Fällen aber völlig zu Unrecht. Denn im Prinzip macht das Wetter nicht krank. Man weiß zwar schon sehr lange, dass der menschliche Organismus vom Wetter und den äußeren klimatischen Bedingungen beeinflußt wird, aber als direkter Krankheitsverursacher taugt unser Wetter nicht. Es gibt sehr wohl wetterbedingte Reaktionen des Körpers, die sich dadurch erklären lassen; dass der Organismus bemüht ist, sich den jeweiligen Veränderungen anzupassen. So wie die körperlichen Funktionen sich auf den Tag-Nacht-Rhythmus einstellen, so reagieren sie auch auf jahreszeitliche und wetterabhängige Veränderungen So fehlen zum Beispiel in den Wintermonaten die ultravioletten Strahlungen des Sonnenlichtes weitgehend, was zur Folge hat, dass die Abwehrkräfte des Körpers nachlassen und daher vermehrt Infektionskrankheiten auftreten. Ebenso können starke Regenfälle und hohe Luftfeuchtigkeit eine größere Zahl von Erkältungskrankheiten auslösen, was aber nur eine indirekte Folge des Wetters ist. Ein geschwächter Körper ist empfänglicher für Wettereinflüsse Im Ganzen gesehen, kann man sagen, dass ein gesunder Organismus mit dem Wetterwechsel im Laufe eines Jahres recht gut fertig wird. Ein geschwächter Körper dagegen kann durch Wettereinflüsse für Krankheiten empfänglicher werden, was daran zu sehen ist, dass es bestimmte Krankheiten gibt, die zu bestimmten Jahreszeiten häufiger auftreten (siehe Tabelle). In erster Linie sind dies Herz-Kreislauf-Erkrankungen und Atemwegsinfektionen, aber auch neurologische Erkrankungen, wie Migräne und Kopfschmerzen und entzündliche Erkrankungen, wie etwa rheumatische Beschwerden können wetterabhängig auftreten. Ebenso verhält es sich mit den anderen genannten Beschwerden und Krankheiten. Kopfschmerzen, wie sie zum Beispiel an den berüchtigten "Föhntagen" am Alpenrand vermehrt auftreten, werden zwar von diesem warmen Fallwind, der vom Gebirge kommt, ausgelöst, aber die Ursache liegt beim betroffenen Menschen selbst. Auch Beschwerden wie Magen- , Nieren- oder Gallenkoliken treten bei wetterfühligen Menschen relativ häufig auf, wenn sie dazu neigen oder eine Schwachstelle in diesem Bereich haben. Feuchte und kalte Witterung begünstigt Rheuma-Schübe Auch rheumatische Beschwerden – wie die Psoriasis arthritis – können sich wetterabhängig verschlimmern, besonders bei feuchter und kalter Witterung. Dies beruht auf Störungen im vegetativen Nervensystem, durch welche sich die Entzündungsvorgänge verstärken und dadurch auch zu stärkeren Schmerzen führen. So spüren viele Rheumatiker einen Wetterumschlag schon Tage vorher in ihren Knochen und Gelenken. Wetterfühligkeit vorbeugen Wer sich und seine Reaktionen auf Wetterveränderungen und Wetterlagen kennt, der kann dementsprechend vorbeugen. So können Kopfschmerzgeplagte rechtzeitig ein leichtes und verträgliches Schmerzmittel einnehmen und Rheumapatienten entsprechende entzündungshemmende Medikamente. Auch für die Kreislaufschwachen kann eine leicht herzstärkende und kreislaufstabilisierende Arznei vor oder bei einer Wetterveränderung schlimmere Beschwerden vermeiden helfen. Dies ist besonders im Frühjahr anzuraten, da die sogenannte Frühjahrsmüdigkeit ja auch eine wetterbedingte Erscheinung ist und mit der Umstellung des Organismus zusammenhängt. Hier kann man unterstützend eingreifen, zum Beispiel mit Vitaminen und pflanzlichen Immunstärkern. Wer anfällig für Koliken ist, der kann Magen und Darm kräftigen mit Hilfe einer guten Naturarznei, zum Beispiel aus Artischocken oder anderen pflanzlichen Bestandteilen. Auch Schlaflosigkeit und Nervosität lassen sich mit pflanzlichen Beruhigungsmitteln, die es in der Apotheke in großer Auswahl gibt, gut beheben. So muss eigentlich niemand unter dem Wetter leiden, wenn er die verschiedenen Jahreszeiten in seinen Tagesablauf mit einplant und dementsprechend sein Gesundheitsvorsorge-Programm am jeweiligen Wetter orientiert. Wetterbedingte Krankheiten nach Jahreszeiten nach Prof. Dr. Volker Faust Frühling Mandelentzündung Masern Röteln Keuchhusten Ischias Lungenentzündung Ekzeme Schuppenflechte Allergien Sommer Durchfälle Heuschnupfen Asthma Niedriger Blutdruck Koliken Thrombosen Kinderlähmung Infarkte Unfallbereitschaft Herbst Gelbsucht Scharlach Asthma Leberentzündungen Pocken Rheuma Keuchhusten Ischias Winter Bluthochdruck Angina pectoris Bronchitis Diphterie Schlaganfall Rachitis Herzkrankheiten Schilddrüsenerkrankungen Quelle: Apotheken-Kurier 4/99
-
- Jahreszeit
- Müdigkeit
-
(und 2 mehr)
Markiert mit:
-

Rheuma und Psoriasisarthritis - Vortrag Universitätsmedizin Mannheim
GrBaer185 erstellte einen Blogeintrag in Grundlagen, Übersichten und Prinzipien der Psoriasis- und Psoriasisarthritis-Behandlung
Vielen Dank für den Hinweis unter Rundschau-Beitrag: Psoriasis und Schuppenflechte-Rheuma als eine gemeinsame Erkrankung | Gelenke (psoriasis-netz.de) Sehr interessanter und sehenswerter Vortrag der Universitätsmedizin Mannheim unter dem Titel "Rheuma kann jeden treffen...". Hier einige Screenshots von interessanten Folien aus dem auf YouTube zu sehenden Vortrag Medizin für Mannheim: Rheuma kann jeden treffen... - YouTube-
- PSA
- Psoriasisarthritis
-
(und 1 mehr)
Markiert mit:
-

Rheuma betrifft nicht nur die Knochen, sondern den ganzen Körper.
Selbsthilfe-Hauterkrankungen erstellte einen Blogeintrag in Selbsthilfe für Haut und Gelenke
Die Erkrankung ist nichts neues, schon älteren Gemälden sieht man die roten Bäckchen und die typischen Veränderungen an den Händen. Die rheumatischen Erkrankungen werden in verschiedene Gruppen aufgeteilt: Bei der Spondylitis anyklosans, dem sogenannten Morbus Bechterew, steift die Wirbelsäule der Betroffenen ein, Kollagenosen sind Bindegewebserkrankungen. Vaskulitiden sind Gefäßerkrankungen und die Gicht ist ein Beispiel für Kristallarthropathien. Es handelt sich bei allen Gruppen um Systemerkrankungen bei denen typischerweise auch die Haut betroffen sein kann, hierzu zählen viele Hauterkrankungen wie Psoriasis, Neurodermitis, Ekzeme und blasenbildende. Hier greift der gleiche Mechanismus wie bei rheumatischen Erkrankungen, sie sind autoimmun und kommen somit vom Immunsystem. Dieses ist essentiell, um Krankheiten zu bekämpfen und uns gegen Bakterien zu schätzen, von denen alles voll ist, die Umgebung, Darm und Haut – sie sind sogar in größerer Zahl vorhanden als Körperzellen. Das Immunsystem ist dazu da, um zu entscheiden, welche der Bakterien wir brauchen und welche uns schaden, hierbei werden jedoch nur bestimmte Strukturen erkannt, abgetastet und gegebenenfalls abgetötet. Die bestimmten Muster auf der Oberfläche ähneln jedoch teilweise den eigenen Strukturen von Haut, Gelenken, Herz und Nieren, weshalb das Immunsystem gerade im angeregten Zustand eigene Strukturen als Fremde erkennt und angreift. Besagte Strukturen hängen von den Genen ab, aus den Erbträgern von Vater und Mutter setzt sich der Bauplan zusammen, der bestimmt wie Körper, Organe, Haut, Knochen und eben auch das Immunsystem aufgebaut sind. Durch Umwelteinflüsse wird das Immunsystem aktiviert, was zu einer Entzündung führt. Diese können ganz unterschiedliche Ursachen haben, zum Beispiel einen Wespenstich oder Bakterien die in die Lunge kommen und eine Erkältung auslösen. Bei einer Autoimmunerkrankung erkennt dieser Mechanismus körpereigene Strukturen als fremde und greift das Gewebe an, was wiederum zu Entzündungen führt. Diese machen dann den Schaden, die Flecken die wir bei der Psoriasis an der Haut sehen sind nur ein Bruchteil dessen, was wirklich abläuft. Viele Hautkrankheiten sind Systemerkrankungen, bei denen der ganze Körper betroffen und voller Entzündung ist. Die Haut ist hier das kleinste Problem, sondern die Tatsache dass Organe und Gefäße betroffen sind und ein erhöhtes Risiko für Schlaganfall, Herzinfarkt, Anämien und Osteoporose besteht, besonders wenn Cortison zur Therapie eingesetzt wird. Auch die Arteriosklerose ist eine Entzündung, bei der die Gefäße langsam verstopfen und so zu einem hohen Risiko für Infarkte führen. Wenn die Immunzellen in der Haut arbeiten wachsen die Hautzellen unkontrolliert, bei Psoriasis platzt die Haut auf. Wenn das Immunsystem aktiviert ist können verschiedene Organe befallen sein, die Haut ist immer nur dabei. Bei der rheumatoiden Arthritis werden die kleinen Gelenke befallen, es handelt sich hier wie bei allen Autoimmunerkrankungen nicht um Krankheiten des Alters. Auch an den Händen zeigen sich Hautläsionen und Verformungen, die Haut glänzt und wird dünn, auch die Fingernägel und natürlich die Gelenke verändern sich. Rheuma kann auch das Auge betreffen, bei vielen Patienten fängt es damit an. Auch Knötchenbildung in der Haut ist durch die Entzündung möglich und es werden Flecken sichtbar; all das kann bereits vor den Gelenkbeschwerden auftreten. Bis zur Hälfte der Patienten mit Psoriasis vulgaris ist betroffen, häufig an den Fingern, Fingerendgelenken, Nägeln und Sehnen. Die Entzündung greift bestimmte Strukturen an, die Gelenkhaut innen sieht ähnlich aus wie die Haut außen. Auch die Kopfhaut spielt bei Psoriasis oft eine Rolle. Haut Gelenke und Organe hängen alle mehr oder weniger zusammen. Betroffene mit Lupus hatten früher eine Lebenserwartung von circa 5 Jahren, das ist mittlerweile besser. Trotzdem wird bei Sonnenlicht ihr Immunsystem aktiviert, welches Antikörper bildet und Zellen zerstört. Auch kleine Knötchen an der Herzklappe können auf eine Entzündung folgen, genau wie die haut kann auch das Herz angegriffen werden. Die Dermatomyositis, eine Muskelentzündung, geht auf Haut und Knochen. Sie kann Flecken verursachen, die Haut hat Papeln und Rötungen. Vaskulitiden sind Gefäßentzündungen, große Gefäße wie die Aorta können ebenso betroffen sein wie mittelgroße und auch kleinere. Die Gefäße zu den Augen können zugehen, die sind sehr empfindlich und tragen schnell Schäden davon. Bei allen Beschwerden ist es wichtig zu hinterfragen, Biopsien sind auch wichtig. Das Behçetsyndrom ist auch eine Form der Vaskulitis, große Geschwüre können entstehen und Betroffene haben offene Beine und Krampfadern. Das Herz und große Lymphknoten können ebenfalls befallen sein. Oft werden Hauterkrankungen als ein kosmetisches Problem abgetan, es handelt sich aber um Entzündungen bei denen auch die Organe befallen sein können. Gicht tut furchtbar weh, die Beschwerden kommen von der Harnsäure und waren schon bei den alten Ägyptern bekannt. Die Harnsäurewerte sind oft bei Menschen erhöht die etwas Bauch haben und gut essen, im Mittelalter waren nur Adelige und Mönche betroffen die genau das getan haben; die Schmerzen wurden als Strafe Gottes für das liederliche Leben empfunden. Es handelt sich hierbei um ein Wohlstandssyndrom, wenn man mehr isst steigt der Harnsäurewert. Auch schlanke Menschen die viel Bewegung bekommen können betroffen sein, in der Regel sind es aber beleibtere Personen die sich wenig sportlich betätigen. Ludwig XIV beispielsweise litt an Gicht, es gibt die Gichtfinger und auch die Haut kann betroffen sein. Die Knötchen, die sich wegen der Harnsäurekristalle bilden, kann man sich entfernen lassen, wesentlich zielführender ist allerdings eine harnsäuresenkende Therapie. Besagte Kristalle bilden sich, wenn die Harnsäure zu hoch konzentriert ist; sie werden von Entzündungszellen gefressen die kaputt gehen, was dazu führt dass immer Neue kommen – so entsteht eine große Entzündung. Ein Pyoderma gangrenosum tritt häufig in Verbindung mit entzündlichen Darmerkrankungen wie Colitis ulcerosa oder Morbus Crohn auf, diese sind generell oft mit Hautkrankheiten verbunden. Die Therapien sind bei Rheuma ziemlich ähnlich wie bei Hautleiden, am Anfang werden nichtsteroidale Antirheumatika wie Ibuprofen und Diclofenac gegeben, diese sind aber keine harmlosen Medikamente. Jährlich gibt es dadurch bis zu 10000 Tote, die meisten verbluten in den Magen hinein. Auch MTX wird oft für die Haut und Gelenke gegeben. Ich habe SLE, also Lupus, und als ich in meiner Rehaklinik ankam war das erste was der Arzt zu mir gesagt hat „sie hören jetzt aber mal auf Diagnosen zu sammeln“. Ich wäre am liebsten gleich wieder nach Hause gefahren, die Symptome sind nun mal da und ich will doch als Betroffener auch wissen was mit mir los ist. Man muss den Ärzten auch mal verzeihen wenn sie einen schlechten Tag haben und etwas flapsig sind. Beim Lupus ist die Diagnosefindung ganz schwer, man braucht bestimmte Antikörper im Blut und dann gibt es noch eine ganze Reihe an Rheumawerten. Manche davon sind spezifisch und hängen mit der Erkrankung zusammen, wenn die positiv sind und man noch ein paar andere Zeichen hat kann man dann diagnostizieren. Einen aggressiven Lupus erkennt jeder, wenn zum Beispiel die Niere kaputtgeht sieht man das. Bei einem leichten Lupus jedoch sind die Antikörper mal positiv und mal nicht, das ist eine ganz gefährliche und schwierige Sache. Die Krankheit muss man auf jeden Fall ernst nehmen, die kann jahrelang schlafen und dann auch wieder ausbrechen. Sonnenlicht sollten sie auf jeden Fall meiden, oft sind die Betroffenen empfindlich gegen Sonnenlicht, haben Gelenkbeschwerden, Hauterscheinungen, verschiedenste Entzündungen und das typische am Lupus sind die Entzündungswerte wie das CRP, die hat man nämlich bei allen anderen Erkrankungen nur da nicht. Mich würde das Auge jetzt nochmal interessieren, da bin ich vorhin nicht so ganz mitgekommen. Es gibt häufig Entzündungen im Auge, oft auch wenn die Haut frei ist. Das können fast alle rheumatischen Erkrankungen auslösen, zum Beispiel die rheumatoide Arthritis, die Arthritiden, der Bechterew, Lupus, die alle können das Auge auch betreffen weil es einige ähnliche Strukturen hat wie die Haut. Wer erkennt das denn dann, an wen soll ich mich als Patient wenden? Das ist auch ein Problem, ich schicke die Patienten zum Augenarzt und der schickt sie wieder zu mir wenn er etwas rheumatologisches vermutet. Ich überweise sie dann direkt an eine Augenklinik. Macht sich das irgendwie in den Augen bemerkbar, wenn man zum Beispiel einen Schleier vor den Augen hat oder so? Ich kann seit einiger Zeit morgens gar nichts mehr lesen. Allerdings habe ich sowieso viele komplexe Sachen, Psoriasis Vitiligo … Damit sollten sie auf jeden Fall erst einmal zum Augenarzt, außerdem vielleicht zum Hausarzt weil es mit ihrem Blutdruck zusammenhängen könnte. Es ist wichtig herauszufinden, woher das kommt, ob vielleicht eine Entzündung im Auge ist oder eine Durchblutungsstörung. So etwas darf man auf jeden Fall nicht auf die leichte Schulter nehmen so nach dem Motto „was von allein kommt geht auch wieder von allein“. Die Vitiligo ist auch eine Immunerkrankung, sie befällt die Zellen die das Melanin bilden, die Melanozyten. Wenn wir in die Sonne gehen werden sie aktiviert und wir werden braun, die Schwarzen haben sehr viel davon, Schweden beispielsweise fast gar keine. Wichtig ist auch das Vitamin D, im Zusammenhang damit sollte jeder seine Knochendichte messen lassen. Das müssen sie auch nicht unbedingt privat bezahlen lassen wenn der Verdacht auf Osteoporose besteht, besonders bei Patienten mit Autoimmunerkrankungen, weil die Entzündungen dazu führen können. Wenn ich zum Augenarzt gehe und meine Hauterkrankung erwähne, behandelt er mich dann anders als er es sonst tun würde? Das kommt auf den Augenarzt an, viele schauen nach grauem oder grünem Star und weniger nach Psoriasis, die ist ja auch eher selten. Es gibt aber auch Ärzte, die danach schauen. Die Uniklinik ist natürlich auch sehr gut. Mir wurde mal gesagt dass 20 Minuten Sonnenbad schon ausreichen würden, um den Tagesbedarf an Vitamin D abzudecken. Das ist richtig, man muss sich allerdings natürlich zuerst fragen ob das denn auch gut für die Haut ist wenn man sich dann im Juli in die Sonne legt. Da bekommt man dann vielleicht 20-30000 Einheiten auf, das ist im Winter aber dann auch wieder weg. Vitamin D ist kompliziert, es wird zum Teil durch das Sonnenlicht gebildet, aus Cholesterin umgewandelt, wenn man älter wird funktioniert es weniger gut. Wer eine braune Haut hat, hat es da wieder schwerer denn da kommt es schlechter durch. Der Blutwert sagt genau wo man steht, allerdings auch nur zu diesem Zeitpunkt. Das einzig Gute an Übergewicht ist, dass der Knochenbau gefördert wird und das Risiko für Osteoporose entsprechen niedriger ist. Es kann aber trotzdem sein, dass das Vitamin D bei ihnen niedrig ist, es gibt auch noch andere Faktoren die da reinspielen, Bewegung zum Beispiel. Ich habe mal gelesen dass das Resveratrol in den Weintrauben gegen die Schmerzen bei arthritischem Rheuma helfen soll. Ja es hilft ein bisschen, es gibt pflanzliche Mittel wie Weidenrinde oder Weihrauch die auch helfen. Die haben aber alle nicht nur eine Wirkung, sondern auch Nebenwirkungen, auch da muss man aufpassen. Medikamente, die stark wirken, haben oft auch viele Nebenwirkungen. Referent: Chefarzt Dr. Wasilis Kolows Klinikum Bad Salzungen Zusammenfassung: Amelie Weydringer -
Was denken Patienten mit entzündlichen Gelenkerkrankungen über ihre Medikamente? Rheumatologen aus Portugal haben sich das einmal genauer angeschaut. Ärzte in einem Krankenhaus in Portugal haben 58 Rheuma-Patienten gefragt, wie skeptisch sie ihren Medikamenten gegenüberstehen. 25 Patienten davon hatten Psoriasis arthritis. Die Ergebnisse, kurz gefasst: Die Patienten mit PsA und die, die jünger waren, hatten deutlich mehr Bedenken wegen Nebenwirkungen – im Vergleich zu denen mit Rheumatoider Arthritis und den Älteren. Die Patienten mit Rheumatoide Arthritis machten sich bei Medikamenten zum Spritzen mehr Sorgen wegen einer Langzeit-"Giftigkeit" als die mit Tabletten. Patienten mit nicht so schlimmer Rheumatoider Arthritis waren stärker davon überzeugt, dass sie Medikamente einnehmen sollten, als die mit einer stärkeren Erkrankung. Quelle: Ärzte Zeitung, 06.06.2022
-

So viele Menschen haben Psoriasis arthritis, Rheuma und Co
Claudia Liebram erstellte ein Artikel in Magazin
Die Zahl der Betroffenen mit einer entzündlich-rheumatischen Erkrankung hat in den letzten Jahren zugenommen. Das hat eine neue Analyse ergeben. Damit gibt es auch aktuelle Zahlen, wie verbreitet die Psoriasis arthritis ist. Die Fakten Entzündlich-rheumatische Erkrankungen in Deutschland nehmen zu. Das zeigt eine Analyse von Epidemiologen des Deutschen Rheuma-Forschungszentrums Berlin (DRFZ). Um aktuelle Zahlen zu ermitteln, haben sich die Forscher die Artikel und Studien angesehen, die auf den Plattformen PubMed und "Web of Science" erschienen sind. Zwischen 2014 und 2022 hatten sich dort 20 Beiträge mit der Verbreitung der entzündlich-rheumatischen Erkrankungen beschäftigt. Insgesamt haben demnach 2,2 bis 3 Prozent der Erwachsenen in Deutschland eine entzündlich-rheumatische Erkrankung – also 1,5 bis 2,1 Millionen Menschen. Das sind die Zahlen für einzelne Erkrankungsformen: Rheumatoide Arthritis haben 0,8 bis 1,2 Prozent der Erwachsenen – also 560.000 bis 830.000 Menschen. Spondyloarthritiden haben 690.000 bis 970.000 Erwachsene. Ankylosierende Spondylitis haben 350.000 Erwachsene. Psoriasis arthritis haben 170.000 bis 220.000 Erwachsene. Polymyalgia rheumatica haben 66.000 bis 71.000 Erwachsene. Das primäre Sjögren-Syndrom haben 49.000 Menschen, sekundäre Formen (Sicca-Syndrom) 280.000 bis 490.000 Betroffene. Systemischen Lupus erythematodes haben 39.000 Erwachsene. Riesenzellarteriitis haben 15.000 bis 19.000 Erwachsene. ANCA-assoziierte Vaskulitiden haben 18.000 Erwachsene. 14.000 Kinder und Jugendlichen leiden unter einer Arthritis-Form. Das alles sind Schätzungen, denn Grundlage für die meisten Studien sind Abrechnungsdaten. So fließen in die Analysen auch nur dann Daten ein, wenn jemand wegen seiner Erkrankung zum Arzt gegangen ist. Alle, die Arztbesuche aufgegeben haben oder aus einem anderen Grund still vor sich hin leiden, tauchen in solchen Statistiken nicht auf. Hinzu kommt, dass fehlerhafte Codierungen der Art der Erkrankung bei der Abrechnung manchmal in die Irre führen. Dr. Katinka Albrecht, Erstautorin der Analyse, weist auf diese Schwächen in der Studie auch hin. Warum die Zahl steigt Im Jahr 2016 hatten die Forscher schon einmal die Zahlen ermittelt. Damals waren etwa zwei Prozent der Erwachsenen von einer entzündlich-rheumatischen Krankheit betroffen – also 1,45 Millionen Menschen. „Seitdem sind die Zahlen tatsächlich gestiegen", so Dr. Albrecht. Gründe für die steigende Zahl sind, dass die Erkrankungen heutzutage früher erkannt werden und eine höhere Lebenserwartung. „Unsicher sind die Zahlen auch für ERE bei Kindern und Jugendlichen", bedauert Dr. Albrecht. In der Altersgruppe ist der Anteil derer mit einer sogenannten Juvenilen Idiopathische Arthritis in etwa gleich geblieben: Eins von 1000 Kindern ist davon betroffen. Warum die Zahlen wichtig sind Eine möglichst genaue Zahl der Menschen mit einer entzündlich-rheumatischen Erkrankung ist auch wichtig, damit genügend Rheumatologen ausgebildet und eingestzt werden. "Die Zahlen bilden auch die Grundlage für die Berechnung des Versorgungsbedarfs", sagt Professor Andreas Krause, Vizepräsident der Deutschen Gesellschaft für Rheumatologe. "Rheuma ist eine Volkskrankheit. Das spiegelt sich jedoch nicht in der Versorgungsrealität wider. Deshalb warten viele Patienten noch immer zu lange auf einen rheumatologischen Facharzttermin." Frühe Diagnostik sei aber wichtig, um bleibende Schäden abzuwenden. Da entzündlich-rheumatischen Erkrankungen vor allem Menschen im arbeitsfähigen Alter treffen, leide nicht nur die Lebensqualität. Auch volkswirtschaftliche Einbußen seien eine Folge. Mehr zum Thema im Psoriasis-Netz: ➜ Fakten: Das Wichtigste über die Psoriasis arthritis ➜ Q&A: Fragen und Antworten zur Psoriasis arthritis ➜ Forum: Erfahrungen von Betroffenen mit Psoriasis arthritis-
- 1
-

-
- Lupus erythematodes
- Psoriasis arthritis Diagnose
- (und 3 mehr)
-

Rheuma- und Rehatelefon der Rheumaklinik Bad Wildungen
Redaktion erstellte eine Veranstaltung in Veranstaltungen
Jeden letzten Mittwoch des Monats sitzt der Leitende Arzt Dr. Alexander Puls von der Rheumaklinik Bad Wildungen am Rheuma- und Rehatelefon. Jeder kann Fragen rund um das Thema Rehabilitation sowie zum Krankheitsbild Rheumatismus stellen – wobei "Rheumatismus" schon ein sehr weiter Begriff ist. Unter Telefon 05621 797-684 nimmt er von 17 bis 18 Uhr den Hörer ab. Der Termin kann wegen Urlaubs oder Feiertagen auch mal ein anderer sein. Deshalb sollte man sich vorab bei der Patientenverwaltung unter Telefon 05621 797-0 vergewissern, ob der Termin stattfindet. Weitere Informationen gibt die Klinik auf ihrer Internetseite. -

Online und in Lübeck: Was ist Rheuma und wie erkennt man es?
Redaktion erstellte eine Veranstaltung in Veranstaltungen
Rheumatische Erkrankungen können die Gelenke, aber auch die inneren Organe befallen. Nicht immer werden sie rechtzeitig erkannt. Beschwerden können verkannt und anderen Krankheiten zugeordnet werden. Dies kann die Behandlung verzögern oder es können nicht nötige Behandlungen durchgeführt werden. Im Vortrag werden einige wichtige rheumatische Krankheitsbilder vorgestellt und gezeigt, wann man an rheumatische Erkrankungen denken soll. Klar werden soll auch, warum eine rechtzeitige Diagnose und Therapie notwendig ist. Referentin ist Professorin Gabriela Riemekasten von der Klinik für Rheumatologie und klinische Immunologie. Diese Veranstaltung findet online und in Präsenz statt. Veranstalter ist das UKSH Gesundheitsforum Lübeck. Anmeldung per E-Mail an Gesundheitsforum.Luebeck@uksh.de unter Telefon 0451 500-10742 bitte mit Datum, Veranstaltungstitel "Was ist Rheuma und wie erkennt man es?" und Zahl der teilnehmenden Personen. -

Wie Psoriasis arthritis schneller diagnostiziert werden kann
Claudia Liebram erstellte ein Artikel in Magazin
Hast du schon einmal versucht, wegen der Psoriasis arthritis einen Termin bei einem Rheumatologen zu bekommen? Dann wirst du das kennen: Wenn eine Praxis überhaupt noch Patienten nimmt, ist der nächste freie Termin in einigen Wochen bis Monaten. Dass das aus vielen Gründen schlecht ist, wissen auch die Rheumatologen selbst. "Patienten mit Rheuma-Verdacht müssen in manchen Regionen Deutschlands manchmal neun Monate auf einen Termin beim internistischen Rheumatologen warten", schrieben sie jetzt selbst in Vorbereitung auf ihren Jahreskongress, den 46. Kongress der Deutschen Gesellschaft für Rheumatologie (DGRh). Sie schrieben auch, wie sie die Misere verbessern könnten. Einen Ansatz gibt es seit einigen Jahren: die Früh- oder Screening-Sprechstunden. Wer erst seit einigen Wochen die entsprechenden Symptome hat, kann in diese Sprechstunden gehen, für die es Termine meist schneller gibt. Eine Übersicht, wo es solche Sprechstunden gibt, findest du hier. Natürlich kommen zu den Rheumatologen aber auch viele Patienten, die eigentlich eine andere Krankheit haben. „Längst nicht jeder Patient mit rheumatypischen Beschwerden leidet auch tatsächlich an einer entzündlich-rheumatischen Erkrankung“, sagt zum Beispiel Professor Christoph Fiehn, Internist und Rheumatologe in Baden-Baden. Das Screening übernehmen für gewöhnlich Rheuma-Fachärzte. "Für gewöhnlich" heißt aber: Es kann auch anders laufen. „Es gibt vielversprechende Studien, die zeigen, dass man die Frühuntersuchung auch delegieren kann“, sagt Professor Fiehn und verweist unter anderem auf ein Modellprojekt des Düsseldorfer Universitätsklinikums. Dort wurden Studierende der Medizin so geschult, dass sie das Screening vornehmen konnten – zur großen Zufriedenheit der Patienten und der Studierenden selbst. Rheuma-Verdacht bestätigt sich nicht immer Am Ende aller Screenings allerdings bestätigt sich der Rheuma-Verdacht nur bei einem Viertel bis der Hälfte der überwiesenen Patienten. Das hat die Rheumatologen dazu bewogen, einen weiteren Ansatz auszutüfteln: Hausärzte sollen fit gemacht werden. „In einer Art Ärztenetzwerk werden Nicht-Rheumatologen geschult und bekommen spezielle Fragebögen als Untersuchungswerkzeug an die Hand“, erläutert Professor Fiehn das Modell. Das wird schon in mehreren Regionen Deutschlands umgesetzt. Die Allgemeinmediziner können und sollen ihre Verdachtsdiagnose so besser überprüfen können, bevor sie den Patienten an einen Rheumatologen oder eine Screening-Sprechstunde überweisen. Dass solche Konzepte dringend benötigt werden, zeigen Zahlen aus Sachsen, Sachsen-Anhalt und Thüringen. Dort ist ein niedergelassener Rheumatologe derzeit für durchschnittlich 1500 Patienten zuständig – mit steigender Tendenz. „Der Bedarf übersteigt damit die Kapazität der Kollegen bei Weitem“, sagt Fiehn. In einer alternden Gesellschaft werde die Zahl der Rheuma-Erkrankungen zudem noch weiter steigen, und allein über die Weiterbildung junger Rheumatologen könne der Bedarf auf absehbare Zeit nicht gedeckt werden.-
- Arztbesuch
- Psoriasis arthritis
-
(und 2 mehr)
Markiert mit:
-

Rheuma spricht auf anthroposophische Therapie an – zumindest im frühen Stadium
Claudia Liebram erstellte ein Artikel in Magazin
Bei Rheuma gilt wie bei Psoriasis arthritis: Je früher die Diagnose feststeht, um so besser. Die Erkrankung kann dann auch früher behandelt werden, Schäden und Schmerzen werden so gering wie möglich gehalten – im besten Falle jedenfalls. Viele Betroffene bekommen von ihrem Arzt als Basistherapie dann ein sogenanntes DMARD – ein Arzneimittel, das den Verlauf der Krankheit modifiziert, aber nicht die aktuellen Symptome. Das DMARD wirkt auch bei vielen – bei vielen aber eben auch nicht so sehr. Rheuma-Experten schreiben in ihrer Patienten-Leitlinie, dass ein Drittel von der Therapie mit einem DMARD etwas hat. Bei einem weiteren Drittel wären Gelenke auch ohne DMARD heil geblieben. Und: Ein Drittel bricht die Therapie ab, weil das Medikament nicht gut genug wirkt oder die Nebenwirkungen unerträglich werden. „Angesichts dieser Situation wollten wir herausfinden, ob es vergleichbar wirksame Therapieverfahren gibt, die weniger Nebenwirkungen haben“, erläutert Dr. Harald Hamre von der Universität Witten/Herdecke. Mit Forschern aus drei anderen Kliniken in Deutschland verabreichte er Patienten mit einer noch relativ frischen Rheumatoiden Arthritis eine anthroposophische Therapie. Angewendet wurden in dieser Gruppe spezielle anthroposophische Arzneimittel, Kunsttherapie, Eurythmie-Therapie, physiotherapeutische und pflegerische Maßnahmen, Ernährungsberatung sowie biographisch-therapeutische Gespräche. Eine Vergleichsgruppe bekam die klassischen DMARD. Beide Gruppen bekamen weiterhin Kortison und andere Schmerz- und entzündungshemmende Arzneimittel (nicht-steroidale Antirheumatika, NSAID). Die Wissenschaftler wollten wissen, wie stark sich die Symptome der Krankheit, Labordaten und Röntgenbefunde änderten. Zwei unabhängige Experten werteten "verblindet" Röntgenbilder aus – sie wussten also nicht, zu welcher Studiengruppe der Patient gehörte. "Im Ergebnis zeigten die Forscher, dass es bei den Patienten in der anthroposophischen Therapiegruppe, die ohne DMARD behandelt wurden, weniger Nebenwirkungen gab", schreiben die Wissenschaftler jetzt. Ein Ergebnis war demnach auch: Kortison, Schmerz- und entzündungshemmende Medikamente mussten in der anthroposophisch behandelten Gruppe seltener eingesetzt werden. Die Forscher interessierten sich auch für den Langzeitverlauf der Erkrankung bei ihren Patienten. Die mit der anthroposophischen Therapie waren da genauso gut wie die Patienten, die mit DMARD behandelt wurden. Unter den anthroposophisch therapierten Studienpatienten mussten nur 6 Prozent dann doch mit DMARD behandelt werden. „Für die Patienten sind diese Ergebnisse sehr vielversprechend, denn es wurde deutlich, dass es durchaus Alternativen zu DMARD gibt“, sagt Hamre. Er sagt aber auch: „Für Patienten, die eine anthroposophische Therapie ohne DMARD erhalten, ist eine regelmäßige Kontrolle bei einem erfahrenen Arzt erforderlich, um zu klären, ob der Verlauf zufriedenstellend ist oder man doch DMARD oder andere Therapieverfahren einsetzen muss.“ Über die Studie Die Studie hatte den Namen CPAK – die Abkürzung für Chronische Polyarthritis Anthroposophisch vs. Konventionelll. 251 Patienten nahmen teil. Sie waren zwischen 16 und 70 Jahren alt. Alle hatten eine rheumatoide Arthritis nicht länger als drei Jahre, aber noch nie ein DMARD genommen. Sie wurden vier Jahre lang betreut. Die Studie wurde vom Bundesministerium für Bildung und Forschung gefördert. Sie ist vollständig lesbar im Journal "Patient Preference and Adherence 2018". Unsere Gedanken zur Studie Gesagt werden muss: Die Studie hat Schwächen. So konnten die Teilnehmer selbst wählen, wie sie therapiert werden wollen – anthroposopisch oder "klassisch". Ärzte und Patienten wussten dann, wer welche Therapie bekommt. Damit ist die Studie keine vom höchsten Standard, wo die Patienten zufällig einer Therapiegruppe zugeordnet werden und weder sie noch die Ärzte wissen, wer welche Behandlung bekommt. Die Forscher schränken dann auch selbst ein: Ihre Studie sagt oder beweist nicht, wie die anthroposophische Behandlung bei Patienten gewirkt hätte, wenn zur "klassischen" Therapie noch die Anthroposophie kommt. Außerdem bekamen die anthroposophisch behandelten Patienten weitere, ergänzende Therapien wie Physiotherapie, Ernährungsberatung sowie psychologische Gespräche. Die hätten bestimmt auch bei "klassisch" behandelten Patienten das Ergebnis verbessert. Und so ziehen die Forscher auch nur das Fazit: Patienten, die eine anthroposophische Behandlung wollen, kommen oft auch ohne DMARD und mit weniger Kortison und Schmerzmittel (NSAID) aus.-
- Alternative Behandlung
- Anthroposophie
-
(und 1 mehr)
Markiert mit:
-

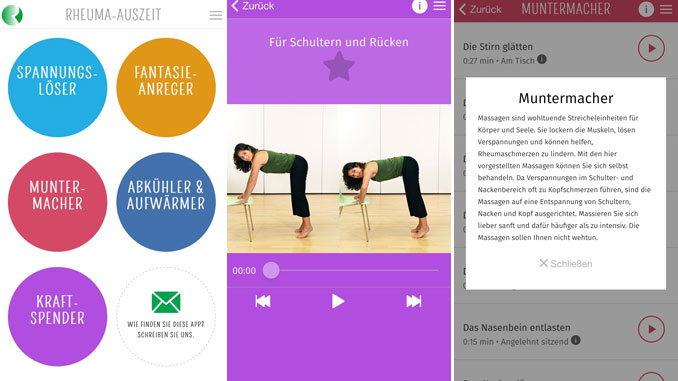
App bietet "Rheuma-Auszeit" mit Bewegung und Entspannung
Claudia Liebram erstellte ein Artikel in Magazin
Die Deutsche Rheuma-Liga hat eine App in die Appstores geschickt, mit der sie im Alltag für Menschen mit einer rheumatischen Erkrankung da sein will – also auch bei Psoriasis arthritis. In der App "Rheuma-Auszeit" gibt es Anleitungen zu Bewegungsübungen und Empfehlungen, wie rheumatische Schmerzen bewältigt werden können. Für jede Übung gibt es eine Datei zum Anhören. Bei manchen Bewegungsübungen sind Fotos zu sehen. Texte ergänzen in der App die Informationen über die Rheuma-Liga und verlinken auf deren Angebote. Die Rheuma-Liga will ihre App als Erste-Hilfe-Kasten und alltäglichen Begleiter verstanden wissen. Aktion Mensch hat das Projekt als Teil der Kampagne „Selbstbestimmt leben, Gesellschaft verändern“ gefördert. "An der Planung und Entwicklung des Angebots waren erfahrene Betroffene sowie Profis beteiligt", schreibt die Deutsche Rheuma-Liga. Fachlich beraten wurde sie von der Berliner Firma Welldoo, die auch die Gestaltung und Programmierung erledigte. "Rheuma-Auszeit" im TestWir haben die App getestet. Sie verlangt nach keinerlei persönlichen Informationen und will keinen Zugriff auf das Smartphone – weder auf die Kamera noch auf Adressen oder irgendwas, zumindest am iPhone. Am Android-Smartphone meldet sie nötige Verbindungen zu "Kamera / Dateien" sowie auf WLAN-Verbindungsdaten.Man muss sich nirgends registrieren. Das ist eindeutig ein Pluspunkt. Die App funktioniert nach dem Herunterladen auch ohne Internetverbindung. Und: Sie will einem keine Mitteilungen schicken. Mancher würde vielleicht gern an die Existenz der App erinnert, um etwas häufiger eine "Rheuma-Auszeit" zu nehmen, aber das ist Geschmackssache. Nach dem Start der App kann sich der Nutzer aussuchen, wonach ihm gerade ist: Er kann einen Spannungslöser, einen Fantasie-Anreger, einen Muntermacher, "Abkühler & Aufwärmer" oder einen Kraftspender wählen. Auf Fingertipp kommt eine Erläuterung. Die sollte der Nutzer auch nicht so einfach übergehen. Manche Tipps wie "Massieren Sie sich lieber sanft und dafür häufiger als zu intensiv" sind schon gute Hinweise für Anfänger. Diese Tipps erscheinen auch nur beim ersten Mal so offensiv, danach sind sie über eine "Informations-"Schaltfläche immer wieder abzurufen. Nach dem Einführungs-Tipp stehen verschiedene Übungen zur Auswahl. Die Länge ist ebenso angegeben wie die "Ausgangslage" – also wie sich der App-Nutzer jetzt am besten hinsetzt oder -legt. Danach steht die Übung zum Start bereit. Insgesamt hält die App 30 Übungen bereit. Das ist nicht überwältigend viel, wie man es vielleicht von mancher Fitness- oder Wellness-App erwartet. Doch die "Rheuma-Auszeit" soll ja auch weder Fitness- noch Wellness-App sein, sondern mal was für zwischendurch zur kurzen Unterbrechnung des Alltags. Und das ist sie allemal. Die App ist kostenlos und sowohl für das iPhone als auch für Android-Smartphones zu haben. Wenn Sie die App schon getestet haben – wir freuen uns über Meinungen. Oder Vorschläge für andere Apps, die wir unter die Lupe nehmen können. -
Zwei von fünf Psoriasis-Patienten bekommen in den ersten zehn Jahren nach Ausbruch der Schuppenflechte zusätzlich eine Psoriasis arthritis – manchmal (aber selten) auch Schuppenflechten-Rheuma genannt. Neben der Haut entzünden sich dann auch die Gelenke, vor allem an Händen, Füßen oder der Wirbelsäule. Das berichten Experten der Deutschen Gesellschaft für Rheumatologie im Vorfeld eines Kongresses, der Anfang September 2015 in Bremen stattfindet. Erste Anzeichen können steife Gelenke am Morgen, Rückenschmerzen in der Nacht oder Kraftlosigkeit sein, erklärt Professor Jens Gert Kuipers vom Rote Kreuz Krankenhaus Bremen. Wer dies bei sich beobachtet, sollte umgehend einen Rheumatologen aufsuchen. "Nur eine Therapie mit Medikamenten verhindert eine Gelenkzerstörung", informieren die Experten weiter. Diese Gelenkzerstörung könne die Betroffenen im schlimmsten Fall fast bewegungsunfähig machen. "Jeder 2. Patient spricht auf herkömmliche Therapien nicht an" Für gewöhnlich kommen dann zuerst die Wirkstoffe Methotrexat, Sulfasalzin oder Leflunomid zum Einsatz. Das Problem: "Etwa jeder zweite Patient spricht nicht auf diese herkömmlichen Therapien an", schätzt Kuipers. Die Wirksamkeit von einigen dieser Medikamente – beispielsweise von Methotrexat – sei für die Psoriasis arthritis nur sehr eingeschränkt untersucht worden. Wenn ungefähr 85 Prozent der Schuppenflechte- und Psoriasis-arthritis-Patienten wurden daher auch zu Recht neue Therapien verlangen. In den letzten Jahren wurden einige neue Medikamente zugelassen, vor allem Biologics. „Sie wirken deutlich besser, weil sie gezielt in den Entzündungsprozess eingreifen“, so Kuipers. Schmerzen und Schwellung der Gelenke würden sich damit um bis zu 50 Prozent bessern. Für 2016 erwarten die Experten die Zulassung eines weiteren Biologics, sieben weitere Medikamente würden untersucht. 👉 Betroffene mit einer Psoriasis arthritis können sich in unserem Forum mit anderen Menschen austauschen, die das gleiche Problem haben.
- 1 Kommentar
-
- Biologika
- Psoriasis arthritis
-
(und 1 mehr)
Markiert mit:
-
Im Psoriasis-Lexikon erklären wir Begriffe rund um die Schuppenflechte und Psoriasis arthritis. Hier sind Begriffe, die mit R beginnen. randomisiert "randomisiert" ist der Fachbegriff für "zufällig". Er wird meist im Zusammenhang mit Studien erwähnt. Dann wird zufällig ausgewählt, welcher Patient welches Medikament / welche Therapie bekommt. Rebound Rebound ist ein stärkeres Wiederauftreten der Erkrankung nach Absetzen eines Medikamentes. Er kommt etwa vor, wenn Kortisonsalben unsachgemäß angewendet wurden – zum Beispiel zu lange. Regress Wenn ein Arzt ein Medikament und Heilmittel in zu hohen Mengen verordnet, kann er in Regress genommen werden - er muss eine Art "Strafe" zahlen. Für Biologics oder immunsupressive Medikamente gibt es jedoch eigene Abrechnungsziffern, die klar machen, dass diese Mittel nicht in das "Budget" des Arztes fallen. Remission Remission ist ein vorübergehendes Nachlassen von Krankheitserscheinungen. Im Bereich der Psoriasis spricht man also von Remission, wenn die Stellen mal für eine Weile verschwunden sind. Retrospektive Studie Bei einer retrospektiven Studie werden Daten aus bereits abgeschlossenen oder laufenden Studien ausgewertet. Das Gegenteil einer retrospektiven Studie ist eine prospektive Studie. Dabei werden die Daten zu einer Fragestellung erst ab dem Zeitpunkt des Studienbeginns gesammelt. Rezeptor Der Rezeptor ist ein "Teil" an der Oberfläche von Zellen – eine Art Dock. Dort heften sich andere Zellen an, die Informationen übertragen oder eine Reaktion auslösen wollen. Rezidiv „Rezidiv“ ist der medizinische Fachbegriff für einen erneuten Krankheitsschub. Rheuma Rheuma ist ein ziemlich ungenauer Sammelbegriff für mehr als 200 rheumatische Formen. Eine davon ist die Psoriasis arthritis. Rheumafaktor ein Antikörper gegen körpereigene Eiweiße, der im Blut nachweisbar ist. Zeigt oft eine Rheumatoide Arthritis an. Bei Psoriasis arthritis dagegen ist er oft nicht zu finden.
-
Kein Regress bei entzündlichen rheumatischen Erkrankungen (Medscape Deutschland, 23.09.2014) In einem Artikel, der nur für eingeloggte Nutzer zu lesen ist, wird bei Medscape Deutschland erklärt, wie ein Rheumatologe einen Regress vermeidet, weil er (angeblich) zu viel Physio- und Ergotherapie verordnet. Interessant daran auch ist ein Kommentar unter dem Artikel, verfasst von einem Arzt: Seit 1.1.2013 gilt die Liste der entzündlich rheumatischen Krankheiten als PRAXISBESONDERHEIT. Rezepte für Patienten mit diesen Diagnosen werden damit N I C H T in die Gesamtverordnungsmenge eingerechnet sondern bleiben absolut außen vor! Patienten schlucken Wurmeier gegen Rheuma (NDR Visite, 13.05.2014) Eier des Schweinepeitschenwurms sollen gegen Rheuma wirken. Einige Patienten schlucken dafür alle zwei Wochen 2500 dieser Wurmeier. Sie sollen eine Umstimmung des Immunsystems über den Darm erreichen und damit eine Entzündungshemmung bei Rheumapatienten. Insgesamt nehmen 50 Patienten an der Studie teil. Allerdings: Wie groß wird die Aussagekraft sein, wenn die Standardtherapie der Patienten weiterhin angewendet wird? Auf jeden Fall wird angenommen, dass im Körper die Produktion des Botenstoffs Interleukin-10 angekurbelt wird, und der hemmt Entzündungen. Warum Rheumatiker ein erhöhtes Infektionsrisiko haben (Pharmazeutische Zeitung, 10.10.2013) Rheuma-Patienten tragen ein erhöhtes Risiko, eine Infektionskrankheit zu bekommen. Warum ist das so? Mit Rheuma impfen (Pharmazeutische Zeitung, 10.10.2013) Wer unter einer Erkrankung aus dem rheumatischen Formenkreis leidet, hat ein erhöhtes Risiko für Infektionen und Komplikationen, die sich daraus ergeben können. Die Fachgesellschaften geben jedoch keine einheitliche Empfehlung, welche Impfungen möglich sind und welche nicht. Kupfer- und Magnetarmbänder bei Rheuma ohne Wirkung (Deutsches Ärzteblatt, 24.09.2013) Jedes Jahr sollen Kupfer- oder Magnetarmbänder für eine Milliarde Euro verkauft werden, schreibt das Deutsche Ärzteblatt. In einer Studien nach allen Regeln der derzeitigen Kunst (also doppelblind und randomisiert) wurde nun untersucht, was sie bei Rheuma bringen. Nun denn, das Ergebnis steht schon in der Überschrift, aber wer die Einzelheiten zum Versuch wissen will, lese doch im Artikel nach. Antirheumatika erhöhen Infektionsgefahr nach einer Operation (Ärzte Zeitung, 13.08.2013) Schweizer Ärzte haben untersucht, wie es Patienten nach einer orthopädischen Operation ging, wenn sie vorher wegen einer entzündlich-rheumatischen Erkrankung (wie die Psoriasis arthritis es ist) mehr als ein herkömmliches krankheitsmodifizierendes Antirheumatikum (cDMARD) oder einen TNF-alpha-Blocker angewendet hatten. Das Ergebnis: Es gibt dann mehr Infektionen "im Operationsgebiet". Wenn die Gelenke mit 15 Jahren höllisch schmerzen (Deutschlandfunk, 04.06.2013) Eine Reportage über Rheuma bei einer jungen Frau: Entzündliches und chronisches Rheuma ist selten bei jungen Menschen, statistisch gesehen ist es eine Alte-Leute-Krankheit. Doch es gibt solche Fälle: Diese Menschen stoßen auf viel Unwissen. Nahrungsergänzungsmittel bei rheumatischen Erkrankungen (Blog "Rheumatologe", 25.04.2013) Rheumatologe Dr. Lothar M. Kirsch erklärt viele Nahrungsergänzungsmittel und Vitamine. Er differenziert schon, weshalb jetzt nicht alle weglesen sollten, die befürchten, dass ein Arzt ohnehin alles schlecht macht. Beispiel? Benötigen wir Nahrungsergänzungsmittel? Die Antwort ist ein klares Jein. Impfungen bei Rheuma - warum, welche, wann? (Deutschlandfunk, 09.04.2013) Bei entzündlichen rheumatologischen Erkrankungen wird das Immunsystem in seiner Aktivität gebremst. Deshalb sind allgemeine Schutzimpfungen bei diesen Patienten besonders wichtig. Eine Studie aus Leipzig zeigt, dass die aktuellen Impfempfehlungen zu selten eingehalten werden. Rheuma und Maßnahmen zur Schonung der Leber (Blog "Rheumatologe", 21.11.2012) Dr. Lothar M. Kirsch schreibt in seinem Blog Interessantes unter anderem aus der Sicht eines Rheumatologen. Hier notiert er, wie die Leber entlastet werden kann. Rheuma bei Männern und Frauen sehr unterschiedlich (Deutschlandfunk, 18.09.2012) Beim Kongress der Deutschen Gesellschaft für Rheumatologie ging es auch um geschlechtsspezifische Unterschiede bei der am häufigsten vorkommenden entzündlichen Erkrankung der Gelenke, der rheumatoiden Arthritis. Telefonische Tipps für junge Rheuma-Kranke (Ärzte Zeitung, 21.08.2012) Die Rheuma-Liga bietet ein spezielles Beratungstelefon für rheumakranke Kinder, Jugendliche und ihre Eltern an - das "Rheumafoon". Biologika-Therapie begünstigt bei Rheuma eine Gürtelrose (Deutsches Ärzteblatt, 08.06.2012) Wird das Immunsystem unterdrückt, kann das Varicella-Zoster-Virus "wiedererwachen" - eine Gürtelrose folgt. Bei einer Therapie mit Biologics ist das Risiko größer als bei einer Therapie mit den so genannten Basistherapeutika (DSMAR). Wenn Rheuma ins Auge geht (Ärzte Zeitung, 29.04.2012) Die Uveitis ist die zweithäufigste Ursache für Erblindungen bei Menschen im erwerbsfähigen Alter. Ihr kann eine rheumatische Erkrankung zugrunde liegen. Fibromyalgie und Andullation (Blog "Rheumatologe", 12.10.2011) Rheumatologe Dr. Lothar M. Kirsch schreibt über Fibromyalgie im Allgemeinen und Andullation im Besonderen. Zu Letzterer hat er nicht nur mehrere Meinungen, sondern auch mehrere Beiträge zusammengesammelt. Heilung möglich, Ärzte knapp (FAZ, 10.09.2011) Die deutschen Rheumatologen haben getagt. Sie meinen: Es gibt gute Behandlungsmöglichkeiten, doch zu oft kommt für die Patienten die Hilfe zu spät - auch wegen der knappen Zahl der Rheumatologen. Beratung gefragt: Trotz Rheumas auf Fernreise (Pharmazeutische Zeitung, 31.08.2011) Patienten mit rheumatischen Erkrankungen dürfen nahezu unbegrenzt reisen. Allerdings haben sie ein erhöhtes Erkrankungsrisiko bei Fernreisen und brauchen vorab eine gute Beratung. Erleichterte Diagnostik bei Handschmerzen (Der Standard, 19.07.2011) Ein Gerät zeigt binnen weniger Minuten, wie aktiv eine Entzündung ist. Video offenbart Entzündungsherde im Gelenk frühzeitig (Ärzte Zeitung, 20.08.2009) Wissenschaftler haben eine neue Früherkennungsmethode für Rheuma entwickelt. Sie arbeitet mit einem Farbstoff, der von nah-infrarotem Licht angeregt wird und ist angeblich absolut unschädlich. Rheuma geht auch auf Lunge, Herz und sogar die Zähne (Ärzte Zeitung, 23.03.2009) Bei einer Rheumatoiden Arthritis sind häufig auch die Lunge und die Zähne betroffen. Rheuma schadet dem Herz (Ärzte Zeitung, 05.01.2009) Patienten mit Rheumatoider Arthritis haben im Vergleich zur sonstigen Bevölkerung ein um 50 Prozent erhöhtes Risiko, an kardiovaskulären Erkrankungen zu sterben. Das hat eine große Meta-Analyse bestätigt. Berufsunfähigkeit bei Computerarbeit (dpa, 17.12.2006) Wer eine Computer-Tastatur nicht mehr bedienen kann, gilt an einem Bildschirm-Arbeitsplatz als berufsunfähig - auch wenn das Tippen nicht einmal die Hälfte der Arbeitszeit ausmacht. Mit dieser Begründung hat das Oberlandesgericht Hamm eine Versicherung zur Zahlung einer Berufsunfähigkeitsrente verurteilt. Das berichtete die Fachzeitschrift Versicherungsrecht. Die Versicherung hatte eingewendet, die Klägerin könne trotz ihrer chronischen Gelenkentzündungen immerhin noch den Bildschirm lesen. Das Gericht befand dagegen, ohne Bedienen der Tastatur mache die gesamte Tätigkeit keinen Sinn. Aktenzeichen des Urteils: 20 U 70/05 Halsmassage kann bei Rheuma-Patienten gefährlich werden (dpa, 19.9.2005) Eine Massage bei Verspannungen im Nacken- und Schulterbereich kann bei Patienten mit einer rheumatischen Erkrankung fatale Folgen haben. Gefährlich wird es, wenn die oberen Halswirbel von einer rheumatoiden Arthritis betroffen sind. In einer Studie untersuchten Rheumatologen in Oldenburg und Dresden 214 Rheuma-Patienten. Bei 17 Prozent von fanden sie Veränderungen an der Halswirbelsäule. Dabei wurden nicht nur Schäden an der oberen Halswirbelsäule, sondern auch eine so genannte Rückenmarkkompression festgestellt. Bei Patienten mit rheumatoider Arthritis sollte deswegen bei Nackenbeschwerden immer erst ein Chirurg hinzugezogen werden, der die empfindliche Region röntgt. Auf diese Weise kann festgestellt werden, ob Massagen oder eine manuelle Therapie gegen die Schmerzen verschrieben werden können. Wichtige Untersuchung: Skelett-Szintigraphie (Ärzte Zeitung, 16.1.2002) Die manifeste Psoriasis-Arthritis von der chronischen Polyarthritis abzugrenzen, ist wichtig, denn die Prognosen der Erkrankten unterscheiden sich und teilweise auch die medikamentöse Therapie. Diese Differentialdiagnostik kann schwierig sein... Wenn nach klinischer Diagnostik und Laboruntersuchungen noch Fragen beantwortet werden müssen, zum Beispiel nach der Aktivität der Erkrankung, ist die Szintigraphie ein wichtiges diagnostisches Instrument. (...) "Wenn es differentialdiagnostische Schwierigkeiten gibt, zum Beispiel in der Beurteilung des Befallsmusters, oder wenn es Beschwerden, die der Patient schildert, zu objektivieren gilt, kann eine Drei-Phasen-Skelett-Szintigraphie außerordentlich hilfreich sein", sagte Privatdozent Christian Menzel, Nuklearmediziner an der Universitätsklinik Frankfurt /Main. (...) "Bei der Erst- oder Frühdiagnostik einer Arthritis ist diese Methode in Bezug auf die Sensitivität und die Zahl der evaluierbaren Parameter allen anderen bildgebenden Verfahren überlegen", sagte Menzel. Durch Ernährung Medikamente sparen (Pharmazeutische Zeitung, Januar 2010) Früher belächelt, hat sich mittlerweile die Ernährungsmedizin in der Behandlung von Patienten mit rheumatoider Arthritis etabliert. Die richtige Ernährung kann die Erkrankung zwar nicht heilen, aber helfen, Medikamente einzusparen. Internisten diskutieren über Naturheilkundliches und Ernährung bei Rheuma (Ärzte Zeitung, 22.09.2009) Bei Patienten mit entzündlich-rheumatischen Erkrankungen sollte die Ernährungstherapie ab Beginn der Krankheit ein selbstverständlicher Therapiebaustein sein, empfehlen Rheumatologen. Nur: Was ist eine Rheumakost? Blitze und Wolken kündigen Augen-Entzündungen an (Die Welt, 06.01.2000) Viele Formen der Uveitis werden durch Krankheitserreger wie Viren, Bakterien oder Pilze ausgelöst. Ursache können aber auch zahlreiche Allgemeinerkrankungen sein, die häufig erst später ausbrechen als die Uveitis. Die Ursachen der Uveitis sind jedoch noch in über der Hälfte der Fälle ungeklärt. Möglicherweise basieren sie auch auf einer Reaktion des Immunsystems. Unter anderem gelten einige Rheumaformen, entzündliche Darmerkrankungen oder die Schuppenflechte als Initiatoren. Rheuma: Risikofaktor Zahnfleischentzündung (Focus, 08.11.2010) Bestimmte Bakterien können Autoimmunerkrankungen fördern. Leiden Menschen schon in jungen Jahren immer wieder an Zahnfleischentzündungen, steigt ihr Risiko, an Rheuma zu erkranken. Tai Chi lindert Arthritisschmerzen (Deutsches Ärzteblatt, 08.11.2010) Die langsamen fließenden Bewegungen beim chinesischen Schattenboxen (Tai Chi) können chronische Gelenkbeschwerden lindern. Mit Ernährung den Arthritis-Schmerz lindern (Ärzte Zeitung, 26.02.2009) Die "Ärzte Zeitung" fasst Tipps und Erfahrungen zusammen. Zuviel Harnsäure kann auch bei rheumatischen Erkrankungen schmerzen (Ärzte Zeitung, 02.09.2010) Zuviel Harnsäure ist mit Schmerzen verbunden - auch bei Patienten, die keine Gicht haben. RheumaScan: Diagnose in sechs Minuten (Hamburger Abendblatt, 16.09.10) Eine neue Methode ermöglicht eine schonende und schnelle Untersuchung von 30 Gelenken. Mitbewohner fördern die Entzündung (bild der wissenschaft, 09.11.2010) Forscher entdecken veränderte Mund- und Darmflora bei Rheumatikern. Was an der Rheuma-Matratze dran ist (mobil, 01/2011 ) Auf so genannten Kaffeefahrten werden gern mal Gesundheits- oder Rheuma-Matratzen angepriesen. Was ist da dran? Ein Artikel aus der Zeitschrift "mobil" der Deutschen Rheuma-Liga Schmerz lässt sich ablenken (journalMED, 10.06.2011) Körperschema verändern durch Händeverschränken: Schmerzen in der Hand verspürt man weniger stark, wenn man die Hände verschränkt, als wenn man sie offen hat. Interessante Internetseiten Hier findest du Hinweise auf andere Internetseiten, die über Rheuma informieren. Häufige Fragen zum MRT der Gelenke (Magnetresonanztomographie) beantwortet vom Institut für Radiologie der Charité Berlin Rheuma-online - Seriöse und unglaublich umfangreiche Informationen über Rheuma Rheuma-Check - Rheumazentrum Düsseldorf; Entzündliches Rheuma früh erkennen - erster Schritt zur schnellen Behandlung Deutsche Gesellschaft für Rheumatologie - Immer mit einem Thema des Monats für Patienten und vielen Fachinformationen Deutsches Rheuma-Forschungszentrum Berlin Experten-Sprechstunde: Protokoll eines Chats (PDF) - "Rheumatoide Arthritis - frühzeitig und konsequent behandeln!" Kompetenznetz Rheuma - Patienteninformationen zu Rheumamedikamenten / Therapieüberwachungsbögen Informationen bei netdoktor.de - Informationen zur Rheumatoiden Arthritis, zu Ursachen, Symptomen und Diagnosemethoden, Therapien Informationen bei medknowledge.deZ Selbsthilfe bei Rheuma Deutsche Rheuma-Liga Informationen über Rheuma bei Kindern Hamburger Elterninitiative rheumakranker Kinder e.V.Rheuma-KidsRheuma-Kinderklinik Garmisch-Partenkirchen
-
- Augen
- Berufsunfähigkeit
- (und 14 mehr)
-

Tagesklinik für Menschen mit Psoriasis arthritis in Berlin
Claudia Liebram erstellte ein Artikel in Magazin
Manchmal ist eine Erkrankung nicht mehr zuhause, im stillen Kämmerlein, in den Griff zu bekommen. Ins Krankenhaus will oder kann man auch nicht gleich, so ganz weg von daheim, von der Familie. Eine Tagesklinik ist da ein Kompromiss: Die Krankheit wird dort intensiv behandelt, und nachmittags geht man heim. Für rheumatische Erkrankungen wie die Psoriasis arthritis gibt es im Berliner Südwesten ein solches Angebot: die Tagesklinik im Immanuel-Krankenhaus in Berlin-Wannsee. Montags bis freitags von 9 bis 16 Uhr werden die Patienten mit allem versorgt und behandelt, was sie zur Besserung ihrer Erkrankung brauchen. Der behandelnde Arzt muss dazu eine Überweisung (einen roten Einweisungsschein) ausstellen. Dann stellt sich der Patient in der Tagesklinik vor. Voraussetzung für die Behandlung ist, dass die tägliche Anreise nicht zu aufwändig und anstrengend ist und der Patient zuhause zurechtkommt oder ausreichend betreut wird. Eine Kostenübernahme-Erklärung der Krankenkasse ist nicht nötig. Zur ersten Untersuchung kann man sich unter Telefon 030 / 80505210 anmelden. Ergibt diese Untersuchung, dass die Tagesklinik doch nicht die richtige Form ist, werden auch ambulante Therapien oder eine vollstationäre Aufnahme vorbereitet. -

Jugendliche schaffen Wechsel vom Kinderarzt zur Erwachsenen-Medizin oft nicht
Claudia Liebram erstellte ein Artikel in Magazin
Jugendliche, die mit einer rheumatologischen Erkrankung wie der Psoriasis arthritis aufwachsen, müssen irgendwann zwangsläufig den Arzt wechseln: Mit 18 ist Schluss mit dem Besuch beim Kindermediziner – so wollen es die meisten Kassenärztlichen Vereinigungen. Dabei bleibt ein Drittel der Jugendlichen auf der Strecke. Doch jeder zweite bräuchte weiterhin eine ständige Betreuung von einem Rheumatologen. Kommen die erwachsen Gewordenen Jahre später wieder zu einem Rheumatologen, kann wertvolle Zeit verstrichen sein. Inzwischen können dauerhafte Schäden an den Gelenken oder manchmal auch an den Augen eingetreten sein. Experten in der Gesellschaft für Kinder- und Jugendrheumatologie (GKJR) und der Deutschen Gesellschaft für Rheumatologie (DGRh) haben sich über das Problem Gedanken gemacht und bei ihren Kollegen umgeschaut. Dr. Hans-Jürgen Laws, Oberarzt an der Unikinderklinik Düsseldorf, kennt das: "Die Patienten lehnen die Krankheit ab, führen ihre Therapie gar nicht oder nur unzureichend durch." Die Ursachen für die schwierige Übergangsphase wurden in aktuellen Studien untersucht: Für jeden Dritten kam der Wechsel zu früh und für jeden Vierten war er zu abrupt. Mit dem Arztwechsel müssen sich die Jugendlichen außerdem neu orientieren: „Die Therapiekonzepte in der Erwachsenenmedizin sind andere“, so Laws. Zudem würden die jungen Patienten dann nicht mehr so intensiv betreut wie in den Jahren zuvor. Ein anderes Problem ist für Laws und seine Kollegen die strikte Orientierung am Alter. In ihren Verordnungen verfügen die Kassenärztlichen Vereinigungen der meisten Bundesländer, dass mit dem 18. Lebensjahr eine Betreuung beim Kinderarzt nur noch mit einer besonderen Begründung möglich ist. „Dabei können wir den Wechsel zur Erwachsenenmedizin nicht allein am Alter festmachen”, betont Laws. Viel wichtiger wäre es, die körperliche, psychosoziale und berufliche Entwicklung zu berücksichtigen. Dr. Kirsten Minden, Kinderrheumatologin an der Universitäts-Kinderklinik der Charité Berlin, verweist auf Studien. Danach wollen die Patienten gern besser auf den Wechsel der Betreuung vorbereitet und „überlappend“ betreut werden. Bundesweit gibt es mehr als 20 kinderrheumatologische Einrichtungen mit speziellen Sprechstunden für den Übergang von der Kinder- zur Erwachsenen-Medizin. Doch nicht einmal jeder fünfte junge Patient nutzt dieses Angebot. Im Jahr 2009 wurde ein so genanntes „Berliner Transitions-Programm“ für Menschen mit Diabetes und Epilepsie entwickelt. Derzeit wird in einzelnen Bundesländern geprüft, ob es sich auch auf die Rheumatologie übertragen lässt. Weitere Informationen der Gesellschaft für Kinder- und Jugendrheumatologie Erwachsen werden mit Kinderrheuma Transition: Übergang von der kinderrheumatologischen in die internistische Betreuung Kinderrheumatologischen Einrichtungen, die eine Sprechstunde anbieten- 1 Kommentar
-
- Arztbesuch
- Kinder
-
(und 3 mehr)
Markiert mit:
-

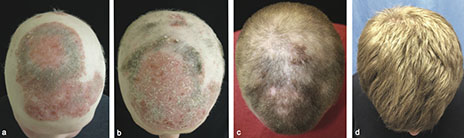
Psoriasis-Medikament hilft "nebenbei" bei Haarausfall
Claudia Liebram erstellte ein Artikel in Tofacitinib
Der Wirkstoff Tofacitinib hilft unter anderem bei Psoriasis, ist dafür aber nicht zugelassen. Nun hat er einem jungen Mann mit einer seltenen Haarausfall-Erkrankung seine Haarpracht zurückgebracht. Forscher wollen das Medikament jetzt in Salbenform weiter testen. Der junge Psoriasis-Patient zu Beginn und nach zwei, fünf und acht Monaten der Therapie mit Tofacitinib (Foto: Yale-Universität) Ein 25-Jähriger hatte fast keine Haare mehr am oder auf dem Körper – und eine starke Psoriasis. Wegen Letzterer war er in die Hautklinik der Yale-Universität in New Haven (USA) gekommen. Für die Forscher dort war das eine Herausforderung: Sie glaubten von Anfang an daran, dass sie ihrem Patienten bei beiden Problemen mit dem neuen Wirkstoff Tofacitinib helfen können. Der ist unter dem Markennamen Xeljanz zugelassen, unter anderem für die Behandlung der Psoriasis arthritis. In Studien wurde er bei der Schuppenflechte erfolgreich eingesetzt. Auch ein kreisrunder Haarausfall – (Alopecia areata) bildete sich damit zurück. Beim Patienten in Yale war die Krankheit hinter dem Haarverlust – Alopecia universalis genannt – zuvor noch nie behandelt worden. "Es gibt keine guten Möglichkeiten für eine langfristige Behandlung der seltenen Hauterkrankung", sagt Brett A. King von der Universität. Erste Haare nach zwei Monaten Nach zwei Monaten mit der Einnahme von 10 Milligramm Tofacitinib pro Tag zeigten sich bei dem jungen Patienten leichte Verbesserungen: Auf der Kopfhaut und im Gesicht wuchsen erste Haare – das erste Mal nach sieben Jahren. Weitere drei Monate mit 15 Milligramm Tofacitinib täglich später hatte der Patient vollständig nachgewachsene Haare auf der Kopfhaut. Auch Augenbrauen, Wimpen und Haare in den Achselhöhlen waren wieder deutlich sichtbar. "Der Patient hat berichtet, dass er keine Nebenwirkungen bemerkt hat", so die ebenfalls beteiligte Forscherin Brittany G. Craiglow. In Labortests seien keine Auffälligkeiten zu sehen gewesen. Studien mit dem Wirkstoff Tofacitinib als Creme oder Salbe verliefen nicht so erfolgreich.- 6 Kommentare
-
- Haarausfall
- Rheuma
-
(und 1 mehr)
Markiert mit:
-

Neues Behandlungsprogramm für Menschen mit Psoriasis arthritis
Claudia Liebram erstellte ein Artikel in Magazin
Wer eine Psoriasis arthritis hat, bei der Techniker Krankenkasse versichert ist und in Bayern oder im nördlichen Nordrhein-Westfalen wohnt, kann seit Herbst 2014 auf eine bessere Behandlung seiner Erkrankung hoffen. Haus- und Fachärzte sowie Krankenhäuser haben sich zu einer so genannten Versorgungslandschaft Rheuma zusammengeschlossen. Ab 1. Oktober soll die Behandlung von entzündlichen rheumatischen Erkrankungen – wie eben der Psoriasis arthritis – besser koordiniert werden. Dies gilt für TK-Versicherte in Bayern und in den Regierungsbezirken Düsseldorf und Köln (Kassenärztliche Vereinigung Nordrhein). Andere Regionen sollen nach einer Pilotphase hinzukommen. Dazu gehört, dass TK-Versicherte innerhalb von zwei Wochen einen Termin bei einem Rheumatologen bekommen, wenn ihr Hausarzt den Anfangsverdacht auf eine rheumatische Erkrankung hat. Es ist wichtig, dass die richtige Diagnose schnell gestellt wird, damit auch schnell eine Therapie beginnen kann, die schlimmere Schäden im besten Falle verhindert. Alle beteiligten Ärzte und Krankenhäuser haben Behandlungspfade – also so etwas wie einen Ablaufplan, an dem sie sich orientieren. Außerdem wird mit dem Patienten vereinbart, welche Werte mit einer Behandlung erreicht werden sollen. Werden diese nicht erreicht, werden sie angepasst. Auf jeden Fall wird der Patient regelmäßig untersucht. Ein weiterer Schwerpunkt der „Versorgungslandschaft Rheuma“ ist der Übergang von rheumakranken Kinder und Jugendlichen in die „Erwachsenenwelt“ - beispielsweise zu Rheumatikern für Erwachsene. Wann genau sich TK-Versicherte für dieses Programm bei ihrem Hausarzt anmelden können, steht noch nicht fest – voraussichtlich im Sommer. AOK-Versicherte in Thüringen können an einem ähnlichen Programm namens "RheumaAktiv Thüringen" teilnehmen. Dazu fragen Sie am besten ihren Hausarzt. Wenn der Sie mit dem Verdacht auf eine rheumatische Erkrankung überweist, muss der Rheumatologe Ihnen einen Termin für die erste Konsultation innerhalb von zwei Wochen ermöglichen. Er kann Ihnen – wenn sich der Verdacht bestätigt – auch eine Patientenschulung "verordnen".- 1 Kommentar
-
- Psoriasis arthritis
- Rheuma
-
(und 1 mehr)
Markiert mit:
-

Rheuma-Medikament RoActemra könnte Psoriasis auslösen oder verschlimmern
Claudia Liebram erstellte ein Artikel in Medikamente
Der Wirkstoff Tocilizumab wird bei Rheumatoider Arthritis eingesetzt. Manchmal wird er auch bei einigen Formen der juvenilen Arthritis – also bei Kindern und Jugendlichen – angewandt. Nun haben Ärzte mehrere Fälle registriert, in denen das Medikament RoActemra mit diesem Wirkstoff eine Psoriasis überhaupt erst ausgelöst oder verschlimmert hat. Ob das eine mit dem anderen wirklich zusammenhängt, ist nicht geklärt – aber laut der Arzneimittelkommission der deutschen Ärzteschaft möglich. Tocilizumab setzt beim Interleukin-6 (IL-6) an. Das Interleukin fördert Entzündungen und wird von dem Wirkstoff gehemmt. In den letzten Monaten und Jahren sind in der Europäischen Datenbank für Verdachtsfälle von Nebenwirkungen zwölf Fälle aufgetaucht, in denen Ärzte den Verdacht äußerten, dass RoActemra eine Psoriasis zum Ausbruch gebracht oder verschlimmert hat. Dazu kommen vier Fallberichte, über die in Fachzeitschriften berichtet wurde. Bei der Arzneimittelkommission der deutschen Ärzteschaft selbst landete ebenfalls ein Verdachtsfall. Bei Letzterem wurde die Psoriasis mit einer Salben-Behandlung besser. In einem anderen Fall besserte sich die Hauterkrankung, als RoActemra abgesetzt wurde. Bei einem anderen Fall wurde das Medikament zunächst abgesetzt, dann aber wieder angewendet. Prompt flackerte die Psoriasis wieder auf. In einigen Fällen war die Schuppenflechte in Form einer Psoriasis guttata aufgetreten. Das könne auch ein Reiz-Effekt wie beim Köbner-Phänomen sein – genauer: ein Arzneimittelexanthem. Das wiederum sei als häufige Nebenwirkung von RoActemra® durchaus im Beipackzettel aufgeführt. Die Experten sind zudem verwundert, weil das Interleukin-6 bislang für die Entstehung einer Psoriasis mitverantwortlich gemacht wird. Also müsste seine Hemmung eigentlich eine Psoriasis lindern. Andererseits gäbe es auch für TNF-alpha-Blocker Hinweise, dass sie in einigen Fällen eine Psoriasis auslösen oder verschlimmern können, obwohl es einen klaren Nachweis gebe, dass sie in der Behandlung der Schuppenflechte wirksam sind. In Deutschland läuft (mindestens) eine Studie für die Anwendung eines Interleukin-6-Hemmers bei Psoriasis arthritis. "Ob die Behandlung mit Tocilizumab bei Auftreten oder Verschlechterung einer Psoriasis fortgeführt werden kann, muss jeweils im Einzelfall entschieden werden“, lautet das Fazit der Experten der Arzneimittelkommission der deutschen Ärzteschaft. Weitere derartige Fälle sollten beispielsweise auf der Internetseite der AkdÄ gemeldet werden. Quelle: Bekanntgabe der Arzneimittelkommission der deutschen Ärzteschaft im Deutschen Ärzteblatt vom 04.04.12014 -
Termin beim Rheumatologen – wie sich die Wartezeit verkürzen lässt
Inga Richter erstellte ein Artikel in Magazin
Sobald ein Verdacht auf Psoriasis arthritis besteht, heißt es: sofort zum Arzt! Denn je eher die Behandlung beginnt, desto besser die Prognose. Leider nur lassen Termine beim Rheumatologen bisweilen viel zu lange auf sich warten. Inzwischen aber gibt es rheumatologische Praxen und Kliniken, die Frühsprechstunden anbieten. Die Symptome einer Arthritis sind für den Patienten klar spürbar: angeschwollene und schmerzende Gelenke, welche manchmal morgens steif und unbeweglich sind. Zur weiteren Abklärung sollten beim Hausarzt die Entzündungsparameter im Blut überprüft werden. Ein vom Rheumazentrum der Universität Düsseldorf entwickelter Fragebogen kann die letzten Zweifel beseitigen: Unter www.rheuma-check.de findet man 34 Fragen, deren Antworten die Wahrscheinlichkeit einer Arthritis wiedergeben. Bestätigt sich der Verdacht, ist schnellstmöglich der Facharzt gefragt. "Man weiß heute, dass die Therapie im frühen Krankheitsstadium am besten greift und Medikamente gerade gegen aggressive und fortschreitende Verlaufsformen hier gute Chancen haben", sagte Professor Markus Gaubitz, niedergelassener Rheumatologe in Münster. Er ist Sprecher der Projektgruppe Frühdiagnose/Integrierte Versorgung der Arbeitsgemeinschaft Regionaler Kooperativer Rheumazentren (AGRZ). Um eine Gelenkzerstörung mit einhergehendem Funktionsverlust zu verhindern, solle die Behandlung mit DMARD (Disease Modifying Anti-Rheumatic Drugs) laut der Leitlinie für rheumatoide Arthritis (RA) bis spätestens sechs Monate nach Beschwerdebeginn eingeleitet werden. Möglichst früh einschreiten Die Notwendigkeit, möglichst noch früher einzuschreiten, ergibt sich aus dem Ergebnis einer Untersuchung des Deutschen Rheuma Forschungszentrums (DRFZ): „Patienten mit rheumatoider Arthritis, die bereits rasch nach Symptombeginn mit solchen Basistherapeutika behandelt wurden, hatten nach zwei Jahren einen deutlich besseren Behandlungserfolg, als Patienten, bei denen die Therapie erst etwa drei Monate später begonnen wurde “, betont Diplom-Psychologin Gisela Westhoff vom DRFZ in Berlin. Doch was nützt die Überweisung zu einem Rheumatologen, wenn der nächstmögliche Termin jenseits dieser Fristen liegt? Und das ist keine Seltenheit: Ein Benutzerin im Forum vom Psoriasis-Netz klagt über verstärkte Schmerzen in den Gelenken. Knie, Ellenbogen und Fersenbein sind betroffen. Ihr Hautarzt wiegelte ab mit dem fälschlichen Hinweis, dabei handele es sich nicht um „typische“ Psoriasis-Gelenke. „Einen Termin beim Orthopäden habe ich, aber erst in ein paar Wochen. Allerdings wäre ja dann eher ein Rheumatologe zuständig, und da bekomme ich frühestens in fei bis vier Monaten einen Termin“, schreibt Lorelai. Dem oder der Nutzer/in namens Refuah geht es ähnlich. Zwar vermutet der Hausarzt eine Psoriasis arthritis (PsA), doch trotz dessen Bitte um einen frühest möglichen Termin in der Rheumaambulanz der Uniklinik Freiburg habe er/sie erst in vier Monaten einen Termin bekommen. Rheumatologen-Mangel Die Gründe liegen auf der Hand. Geschätzte 1,5 Millionen Erwachsene und 15.000 Kinder in Deutschland leiden an entzündlichem Rheuma. Auf 10.000 Patienten kommen aber laut Gemeinsamem Bundesausschuss (G-BA) nur 0,5 Fachinternisten, die sich wiederum aufteilen in Kardiologen, Diabetologen, Pulmologen, Gastroenterologen – und einige wenige Rheumatologen. Professorin Angela Zink, stellvertretende Direktorin und Gruppenleiterin der Epidemiologie am Deutschen Rheumazentrum, meint, es gäbe nur halb so viele Rheumatologen, wie es für eine angemessene Versorgung notwendig wäre. Den Grund sieht sie in dem unzureichenden Ausbildungsangebot der medizinischen Universitäten: „Wir haben nur sieben Universitäten, in denen die Rheumatologie als eigenständiges Fach vertreten ist“, sagte sie. Und was man im Studium nicht gehört hat, das wäre auch später nicht interessant für die angehenden Mediziner – beispielsweise, wenn es um die Facharztausbildung ginge. Ursula Faubel, Geschäftsführerin des Deutschen Rheuma- Liga Bundesverbandes und Sprecherin der Patientenvertretung im Unterausschuss Bedarfsplanung des G-BA, gab in einem Interview für die Mitgliederzeitschrift „mobil“ noch einen weiteren Grund an: „Bisher werden alle internistischen Fachärzte in einer Arztgruppe geplant. Dies bedeutet, dass bei der Festlegung der Zahlen, wie viele Ärzte erforderlich sind, nicht unterschieden wird, ob ein Internist beispielsweise Kardiologe oder Rheumatologe ist.“ Der Bedarf pro Region wird daher als gedeckt angesehen, obwohl es an einzelnen Fachrichtungen, wie eben der Rheumatologie, mangele. Versorgungslücken schneller erkennen Auf eine Forderung der Patientenvertretung habe der Gesetzgeber den G-BA beauftragt, bis zum Jahresende 2012 die Richtlinie zur Bedarfsplanung zu überarbeiten. Das ist auch geschehen: „Wir haben nun eine zielgenaue und den regionalen Besonderheiten Rechnung tragende flexible Regelung vorgelegt, mit der die Zulassungsmöglichkeiten von Ärztinnen und Ärzten in ländlichen Regionen verbessert und mit der Verteilungsprobleme in der ärztlichen Versorgung zielgerichtet angegangen werden können“; sagte Josef Hecken, Vorsitzender des G-BA, am 20.12.2012 in Berlin. Ein feingliedrigeres Planungsraster soll es ermöglichen, Versorgungslücken schneller zu erkennen und zu schließen, das ärztliche Leistungsangebot stärker nach Arztgruppen auszudifferenzieren und somit auch die fachärztliche Versorgung pro Gebiet zu verbessern. Diese Reform der Bedarfsplanung ist seit dem 01. Januar 2013 rechtswirksam in Kraft getreten. Laut Informationen des G-BA stellen die Kassenärztlichen Vereinigungen und Krankenkassen in den Landesausschüssen der einzelnen Bundesländer derzeit eigene Bedarfspläne für die künftige Verteilung von Ärztinnen und Ärzten auf. Bis zur Umsetzung wird demnach wohl noch einige Zeit ins Land gehen. Zumal eine solche Regelung wenig nützt, wenn zu wenige Ärzte für die Rheumatologie ausgebildet werden. Hoffnungsträger Frühsprechstunden Glücklicherweise haben einige Rheumatologen das Problem schon vor vielen Jahren erkannt und bieten Frühsprechstunden an. Wie viele das genau sind, weiß selbst die Deutsche Gesellschaft für Rheumatologie nicht ganz genau. An Rheumazentren, so die Aussage, gäbe es derzeit wenige „explizite“ Frühsprechstunden. Allerdings könne man aufgrund von Selektivverträgen davon ausgehen, dass Frühsprechstunden in jeder Praxis, die am Vertrag teilnimmt, etabliert sind. Wie der Vorsitzende des Berufsverbands Deutscher Rheumatologen mitteilte, bieten in Bayern 90 Prozent der niedergelassenen Rheumatologen Frühsprechstunden an. Analoge Situationen dürften für die Selektivverträge in Bremen, Westfalen-Lippe, Brandenburg mit der BarmerGEK beziehungsweise der AOK gegeben sein. Genauere Zahlen soll demnächst eine Umfrage durch die DGRH abklären. Doch auch andere niedergelassene Rheumatologen haben dem DGRH zufolge das Problem so gelöst, dass sie vermehrt Zeitkorridore für Erstvorstellungen freihalten. Das ist zwar im engeren Sinne keine Frühsprechstunde, erfüllt aber denselben Zweck, dass Patienten frühzeitig den Erstzugang zum Rheumatologen finden. (Klinikadressen am Ende dieses Artikels) Hat man eine Einrichtung oder Praxis mit der Option „Frühsprechstunde“ gefunden, müssen gewisse Voraussetzungen erfüllt sein, um einen Termin zu ergattern: die beschriebenen Beschwerden, die Laborwerte des Hausarztes (siehe Angaben am Ende des Artikels) und auch dessen Mitarbeit. Meist ist eine Anmeldung per Fax oder Telefon durch den Arzt gefordert. Außerdem wäre es von Vorteil, wenn der Hausarzt in Absprache mit dem betreffenden Facharzt bereits die entsprechenden Röntgenbilder veranlasst, um den Eintritt in die Therapie zu beschleunigen. Dabei sollten allerdings genau die Bilder angefordert werden, die der Rheumatologe benötigt. Terminservice der Krankenkassen "Einen Arzttermin vereinbaren? Wir erledigen das für Sie!" So wirbt etwa die Techniker Krankenkasse auf ihrer Website. Und: „Wir optimieren Ihren Arzttermin“ titelt die IKK gesund plus. Immer mehr Krankenkassen bieten einen solchen Terminvereinbarungsservice an. Dafür gibt es jeweils eine Hotline oder auch einen Online Fragebogen. Manche Kassen benötigen hierfür eine Überweisung, andere nicht. Die Stiftung Warentest hat diesen Service getestet und jeweils fünf Patienten bei insgesamt 16 Krankenkassen anrufen lassen, um einen früheren Termin bei einem Orthopäden beziehungsweise Neurologen zu erhalten. Die Norm der Wartezeit beträgt 24 Tage, wobei allerdings Privatpatienten und Akutfälle einbezogen sind, die in der Regel eher einen Termin erhalten. Somit dürfte die Wartezeit für gesetzliche Versicherte wesentlich höher ausfallen. Das Ergebnis: In 20 von 80 Fällen konnte kein Termin vermittelt werden, da die Voraussetzungen nicht erfüllt waren. Durchschnittlich betrachtet fiel der Test jedoch positiv aus: In 42 von 60 Fällen kam ein Termin nach durchschnittlich 20 Tagen zustande. Ob das bei den rar gesäten Rheumatologen auch funktioniert, sei dahin gestellt. Und wenn es doch mal länger dauert? Trotz der zahlreichen Initiativen ist die Versorgungslage nach wie vor suboptimal. Gerade für Betroffene in ländlichen Gebieten oder diejenigen, die keine weiten Strecken fahren wollen oder können. Und die Alternativen sind eigentlich keine. Denn in der Zwischenzeit bedürfen die Patienten je nach Symptomen einer symptomatischen Behandlung durch den Hausarzt, sagt Professor Keyßer, Leiter des Arbeitsbereiches Rheumatologie am Rheumazentrum des Universitätsklinikums Halle (Saale): „Zu nennen wären hier beispielsweise nichtsteroidale Antirheumatika, bei denen jedoch eine Reihe von Kontraindikationen und Vorsichtsmaßnahmen zu beachten sind.“ Doch aller Widrigkeiten zum Trotz sei sicher der sinnvollste Rat, sich mit dem Hausarzt in Verbindung zu setzen und die Überweisung an ein Rheumazentrum oder einen niedergelassenen Rheumatologen zu verlangen. In schwerwiegenden Fällen könne auch eine stationäre Einweisung in eine rheumatologische Fachklinik sinnvoll sein. Früherkennung problematisch Allerdings gibt es neben den zeitlichen Verzögerungen aufgrund der späten Termine noch ein weiteres Problem, das die Früherkennung erschwert: Die Diagnose gerade zu Beginn entzündlich-rheumatischer Erkrankungen ist meistens sehr schwierig. Zwar sind entzündungsspezifische Antikörper gegen die so genannten cyclisch citrullinierten Peptide (CCP) hoch spezifische Marker für eine Rheumatoide Arthritis (RA) und ein positives Testergebnis deutet laut Professor Jörn Kekow, Rheumatologe von der Universität Magdeburg zu 97 Prozent auf eine RA hin. Doch etwa die Hälfte der Patienten mit früher RA weisen noch keine CCP-Antikörper auf, so Kekow gegenüber der Ärztezeitung. Demnach werden Patienten bei einem negativen CCP-Test nicht in die rheumatologische Frühsprechstunde überwiesen, obwohl es eigentlich notwendig wäre. Kekow: "Patienten mit wahrscheinlich entzündlichen Beschwerden in mehr als zwei Gelenken sollten generell in die Frühsprechstunde überwiesen werden – ob mit oder ohne CCP-Antikörper." Kriterien für einen Termin bei einer Frühsprechstunde Bei rheumatoider und Psoriasis Arthritis muss mindestens eines der folgenden klinischen Symptome vorliegen: ≥ 2 schmerzhafte Gelenke ≥ 2 geschwollene Gelenke Morgensteifigkeit der Gelenke ≥ 30 Minuten Außerdem muss mindestens einer der folgenden Laborwerte pathologisch verändert sein: Rheumafaktor ANA-Titer (Antinukleare Antikörper) BSG (Blutsenkungsgeschwindigkeit) nach Westergreen CRP (C-reaktives Protein) Bei früher Spondyloarthritis neu aufgetretener oder chronischer (seit mehr als 3 Monaten und nicht länger als 2 Jahre) tiefsitzender Rückenschmerz Beginn des Rückenschmerzes vor dem 45. Lebensjahr und zusätzlich eines der folgenden Kriterien: entzündlicher Rückenschmerz, der sich bei Bewegung bessert, nachts oder morgens auftritt und mit Morgensteifigkeit im Rücken von mehr als 30 Minuten verbunden ist positiver Nachweis von HLA-B-27 Wo werden Frühsprechstunden angeboten? Auch einige Universitätskliniken bieten einen Frühsprechstundenservice an. Eine davon ist die Rheumatologie und Klinische Immunologie der Charité in Berlin Diese Sprechstunde ist offen für Patienten mit einer sehr frühen Arthritis, bei denen die Beschwerden mindestens vier Wochen und maximal ein Jahr lang andauern. Entzündungswerte sollten im Blut nachweisbar sein. Einen Termin für diese Sprechstunde kann der behandelnde Arzt oder der Patient unter der Telefonnummer 030-450-513133 vereinbaren. Die Rheumatologie Düsseldorf am Universitätsklinikum ist Mitglied der regionalen Rheumazentren, einem Verbund der Rheumatologen aus Kliniken und Praxen der Region. Hier können ebenfalls Termine für Spezialsprechstunden eingeholt werden. Laut Informationen der DGRH werden hier „offene Sprechstunden“ angeboten, wo einmal pro Woche Patienten unangemeldet hingehen können. Adresse: Rheumatologische Ambulanz Universitätsklinikum Düsseldorf Klinik für Endokrinologie, Diabetologie und Rheumatologie MNR-Klinik (Erdgeschoss) Moorenstraße 5 40225 Düsseldorf Patientenanmeldung: Telefon : 0211-811-7811 oder -7817 oder -6766 Fax : 0211-811-6455 In Halle (Saale) bieten sechs kooperierende Rheumatologen eine Frühsprechstunde an. Bei Vorliegen der Kriterien sollte der Hausarzt diese kurz dokumentieren und anschließend das Anmeldeformular an die Koordinierungsstelle der Früharthritissprechstunde des Rheumazentrums Halle faxen (Fax-Nummer: 03 45/5 57 49 34). Dem Patienten wird umgehend telefonisch ein Termin durch den behandelnden Rheumatologen mitgeteilt. Laut Keyßer wird die Sprechstunde sehr gut angenommen, da im Süden Sachsen-Anhalts kaum niedergelassene Rheumatologen praktizieren. „Es ist unser Ziel, die Wartezeit für diese Patienten auf 14 Tage zu beschränken“, sagt Keyßer. Dies könnte in den allermeisten Fällen realisiert werden. In Niedersachsen haben sich unter anderem Hausärzte, Rheumatologen, die Medizinische Hochschule Hannover sowie Krankenkassen, ReHa Zentren, Physiotherapeuten und die Rheuma Liga zu einem Kompetenznetzwerk zusammengeschlossen, das eine Frühversorgung binnen 14 Tagen sichern soll: Quellen Leitlinie Management der frühen rheumatoiden Arthritis Fragebogen über die Wahrscheinlichkeit einer Rheumatischen Erkrankung Rheumazentren Deutschland (meist mit Frühsprechstunde) Links zum Weiterlesen Deutsche Gesellschaft für Rheumatologie Hintergrundinformationen Frühdiagnose "Gute Noten für Krankenkassen-Terminservice", Spiegel online, 21.09.2012 Informationen der Techniker Krankenkasse- 1 Kommentar
-
- Psoriasis arthritis
- Rheuma
-
(und 1 mehr)
Markiert mit:
-

Welche Blutwerte sind bei Psoriasis arthritis wichtig?
Redaktion erstellte ein Artikel in Psoriasis arthritis
Wenn auf die typischen Merkmale einer Psoriasis irgendwann Gelenkschmerzen folgen, scheint die Diagnose klar: Laut Informationen der Deutschen Gesellschaft für Rheumatologie entwickeln fünf bis 15 Prozent der Patienten mit Psoriasis auch eine Psoriasis arthritis. Daher sollte es für den Arzt leicht sein, die richtige Diagnose zu stellen - sollte man meinen. Doch was, wenn - in selteneren Fällen - die Psoriasis arthritis den psoriatischen Hauterscheinungen vorauseilt? Oder wenn sich zu einer Psoriasis entzündliche Gelenkerkrankungen aus dem rheumatischen Formenkreis gesellen, die mit ihrer Hauterkrankung gar nichts zu tun haben? "Wenn eine Psoriasis fehlt und der Gelenkbefall untypisch ist - zum Beispiel ähnlich einer Rheumatoiden Arthritis (RA) - wird es schwierig“, sagt Professor Klaus Krüger, praktizierender Rheumatologe im Münchener Praxiszentrum St. Bonifatius und Mitglied des wissenschaftlichen Beirats des Berufsverbands Deutscher Rheumatologen. Einerseits gibt es für die Psoriasis arthritis keine spezifischen Laborwerte, andererseits wären typische Veränderungen auf dem Röntgenbild erst im Langzeitverlauf erkennbar. Typische Laborwerte fehlen Dieser Meinung ist auch H.E. Langer, Facharzt für Innere Medizin und Rheumatologie aus Düsseldorf: „Allgemein kann man sagen, dass die Psoriasis arthritis zu den Krankheitsbildern gehört, bei denen oft große diagnostische Schwierigkeiten bestehen“, erklärt er bei Rheuma-Online. Neben den fehlenden charakteristischen Laborwerten wäre vielen rheumatologisch nicht spezialisierten Ärzten bedauerlicherweise auch einigen Rheumatologen die Besonderheit der Erkrankung nicht bekannt. Denn die Psoriasis Arthritis führt bei einem Teil der Patienten zwar zu lokalen, örtlich begrenzten, entzündlichen Aktivitäten, jedoch nicht unbedingt mit einer systemischen entzündlichen Aktivität, die den gesamten Körper betrifft. Das heißt: Die Entzündung lässt sich in vielen Fällen durch Blutuntersuchungen nicht nachweisen. Daher dauere es oftmals viele Jahre oder gar Jahrzehnte, bis die Krankheit endlich erkannt wird. Wertvolle Zeit, die bis zum Einsatz einer zielgerichteten Therapie verstreicht. So erleiden die Patienten entzündliche Veränderungen an den Knochen und Gelenken, der Wirbelsäule und anderen Strukturen des Bewegungssystems, die bei rechtzeitiger Einleitung einer angemessenen Behandlung in vielen Fällen zu vermeiden wären, so der Experte. Wie bei allen Erkrankungen und Beschwerden sollte demnach äußerste Sorgfalt darauf gelegt werden, die wahre Ursache so schnell wie möglich zu finden. In der Hauptsache wird versucht, die Psoriasis arthritis von der Rheumatoiden Arthritis zu unterscheiden. Dafür braucht es ausgiebige körperliche Untersuchungen und intensive Patientenbefragungen zu den Anzeichen der Krankheit. Blutwerte dienen der näheren Eingrenzung. Blutwerte allein reichen allerdings nicht aus. Das gilt übrigens nicht nur für Blutwerte bei Gelenkerkrankungen. Beispielsweise können erhöhte Cholesterinwerte auf eine zu fettreiche Ernährung hindeuten, aber ebenso auf Alkoholmissbrauch, bei vielen wird diese Neigung sogar vererbt. Zu hohe Leberwerte hingegen bedeuten nicht zwangsläufig, dass eine Alkoholkrankheit vorliegt. Ebenso entstehen Leberschäden durch Medikamente, Hepatitis oder Darmparasiten. Ähnlich verwaschen ist die Aussagekraft der Blutwerte, die bei Gelenkschmerzen herangezogen werden. Das erklärt Professor Joachim Peter Kaltwasser, Leiter der rheumatologischen Tagesklinik in der Orthopädischen Universitätsklinik Friedrichsheim, in einem Beitrag im Forum der Rheuma-Liga. Von der Hautkrankheit erzählen Wer an Psoriasis leidet und zusätzlich von Gelenkschmerzen geplagt wird, sollte den Rheumatologen unbedingt von seiner Hautkrankheit informieren. Aufgrund dieser Tatsache mag die genaue Diagnose und der Beginn einer entsprechend spezifischen Therapie leichter fallen. Doch auch dann wird weiterhin Blut abgenommen. „Einmal sind die Sicherheitskontrollen für die jeweils laufende medikamentöse Therapie zu beachten, die von Substanz zu Substanz etwas unterschiedlich sind“, sagt Krüger. So soll sichergestellt werden, dass die Medikamente nicht mehr schaden als nutzen. Sofern die Entzündungsparameter erhöht seien, können sie Aufschluss über Erfolg oder nicht Erfolg der Behandlung geben. Zusätzlich sollte gelegentlich eine Kontrolle der Leber- und Harnsäurewerte erfolgen, da sie bei einem Teil der Psoriasis Arthritis Patienten erhöht sein können. Laut Professor Krüger gibt es keine für Psoriasis Arthritis typischen Laborwerte. Doch es existieren Blutwerte, durch die Psoriasis Arthritis (PSA) von einer Rheumatoiden arthritis (RA) recht gut unterschieden werden können: Anti-CCP-Antikörper (auch: CCP-AK , Anti-CCP, ACPA) werden gegen cyclische citrunillierte Peptide gebildet. Wird dieser Wert nachgewiesen, bedeutet das in etwa 90 Prozent der Fälle, dass eine Rheumatoide Arthritis vorliegt. Insbesondere in Kombination mit dem Rheumafaktor, der bei 75 bis 80 Prozent der Betroffenen auf eine Rheumatoide Arthritis hindeutet. Allerdings tritt der Rheumafaktor auch bei fünf bis neun Prozent aller Patienten mit Psoriasis arthritis auf, oder bei anderen Autoimmun- beziehungsweise Infektionserkrankungen. „Rheumafaktor und ACPA sind nur mit der Rheumatoiden Arthritis assoziiert, bei der Psoriasis Arthritis hingegen in der Regel negativ“,:so Krüger. Ausnahmen gäbe es jedoch immer. Spezifischer für eine Psoriasis Arthritis erweist sich der Wert HLA-B27. Dieses genetische Merkmal tritt bei 60 bis 70 Prozent der Patienten mit Psoriasis Arthritis auf, und nur bei zehn Prozent der Rheuma Patienten. Allerdings kann HLA-B27 auch bei anderen Erkrankungen nachgewiesen werden, etwa bei Morbus Bechterew oder Morbus Reiter. „Bei zwei Subtypen der Psoriasis Arthritis, nämlich axialem Befall und oligoartikulärem Befall, ist HLA-B 27 häufiger positiv“, sagt Krüger. Allerdings ist auch eine Erhöhung dieses Wertes kein eindeutiger Beweis. Unspezifische Entzündungszeichen: Eine erhöhte Blutsenkungsgeschwindigkeit (BSG) deutet ganz allgemein auf eine Entzündung im Körper hin, sei es durch Infektionen, aber auch durch rheumatische Erkrankungen. Das C-reaktive Protein (CRP) tritt ebenfalls bei diversen Entzündungsreaktionen vermehrt auf, wie beispielsweise Harnwegs-, Atemwegsinfekten, Blinddarmentzündungen oder eben entzündlichen Gelenkerkrankungen. Aber: „Es gibt Patienten mit einer hochaktiven und rasch fortschreitenden Psoriasis Arthritis, bei denen die Blutwerte, wie Blutsenkung oder CRP, vollkommen normal oder nur gering verändert sind“, erklärt Langer. Laut Krüger finden sich Fälle mit normalen Entzündungswerten bei Psoriasis Arthritis deutlich häufiger als bei der Rheumatoiden Arthritis. Zusammenfassung einiger typischer Merkmale Psoriasis arthritis Rheumatoide Arthritis Die lokalen Entzündungen der Psoriasis arthritis sind insbesondere gekennzeichnet durch typische Ruhe- und Nachtschmerzen, die mit der Dauer einer Ruhephase zunehmen und sich bei Bewegung bessern. Frühsymptome sind auch hier die Morgensteifigkeit der betreffenden Gelenke, die sich über den Tag bessert. Meist gehen den Gelenkschmerzen die Hautveränderungen einer Psoriasis voraus. Die geschwollenen schmerzhaften Gelenke treten auf beiden Körperhälften meist asymmetrisch auf. Die geschwollenen schmerzhaften Gelenke treten auf beiden Körperhälften meist symmetrisch auf. Nur bei fünf bis neun Prozent der Betroffenen wird der Rheumafaktor gefunden – somit kann das Fehlen dieses Wertes auf eine PSA hindeuten. Bei 75 – 80 Prozent der Betroffenen ist ein Rheumafaktor nachzuweisen. Sehr spezifisch ist der Nachweis des Anti-CCP-Antikörpers. In Kombination mit dem Rheumafaktor kann zu nahezu 100 Prozent von einer Rheumatoiden Arthritis ausgegangen werden. » Und wie sieht die Gelenk-Schuppenflechte nun aus? Hier sind Bilder von der Psoriasis arthritis. Inga Richter- 5 Kommentare
-
- Arthrose
- Laborwerte
-
(und 2 mehr)
Markiert mit:
-
Für die Behandlung der Psoriasis arthritis gibt es eine nicht so oft angewandte Therapie, die langfristig eine Zerstörung des Gelenkknochens aufhalten kann - die Radiosynoviorthese. Die Radiosynoviorthese (RSO) ist eine nuklearmedizinische Therapie, die auf die Gelenkschleimhaut wirkt. Diese soll eigentlich mit der Gelenkflüssigkeit dafür sorgen, dass sich die Gelenkknochen „wie geschmiert“ bewegen können. Ist die Gelenkschleimhaut aber entzündet, schwellt sie an und wuchert unbegrenzt in wilden Formen, statt ein glattes Bindegewebe zu bilden. Dann schmerzt jede Bewegung des Gelenks. Allmählich können dadurch Knorpel und Gelenke zerstört werden. Aber es gibt radioaktiv strahlende Stoffe („Radionuklide“), die diese Entzündung stoppen können. Sie bewirken, dass die Gelenkschleimhaut wiederhergestellt wird. Das funktioniert dann am besten, wenn die Gelenke noch nicht verschlissen, sondern "nur" entzündet sind. Bei wem wird die Radiosynoviorthese eingesetzt? Als Therapie kann es wirken bei Psoriasis arthritis und rheumatischer Arthritis („Rheuma“), aber auch bei entzündlichen Arthrosen (z.B. Daumen-Sattelgelenk, Finger, Großzehe) und zottenartigen Gelenk-Innenhaut-Entzündungen. Wie wirkt die Radiosynoviorthese? Die komplizierte Bezeichnung „Radiosynoviorthese“ ist eine Zusammensetzung aus „radius“ (Strahl), „synovialis“ (Gelenk-Innenhaut) und „orthesis“ (Wiederherstellung). Im medizinischen Alltag spricht man nur von „RSO“. Das ist ein Verfahren, bei dem die Gelenkschleimhaut durch (radioaktive) Strahlen wiederhergestellt wird. In das Gelenk wird eine radioaktive Substanz gespritzt. Die wird von den Lymphozyten (Abwehrzellen), die die Entzündung bewirkt haben, als Fremdkörper erkannt und „aufgefressen“. Weil die Substanz aber radioaktiv strahlt, sterben die Lymphozyten daran. Die Strahlung bewirkt, dass die Schleimhaut-Oberfläche verschorft, die Schwellungen und Wucherungen zurückgehen und Nervenenden verödet werden. Die Gelenkschleimhaut normalisiert sich, wird wieder dünn und kann wieder als Bindegewebe funktionieren. RSO wirkt langsam. Die Schmerzen verringern sich deutlich oder verschwinden völlig: Bei einigen Patienten schon nach wenigen Tagen, bei anderen dauert es Wochen oder ein Vierteljahr. (Fast) schmerzfrei kann der Patient sein Gelenk allmählich wieder mehr bewegen und belasten. Erst nach einem halben Jahr kann man wirklich beurteilen, ob die Therapie angeschlagen hat. Durch die RSO bleibt das Gelenk lange Zeit (bis zu einigen Jahren) entzündungsfrei. Es gibt keine Studie zur RSO, die nach strengen Maßstäben eindeutig nachweist, wie gut die Therapie wirkt und ob sie völlig unbedenklich ist. Aber es liegt eine Vielzahl von Vergleichs- bzw. Fall-/Kontroll-Studien vor (1) u. (2). In einer Berliner nuklearmedizinischen Praxis wurden im Rahmen einer Doktorarbeit von 981 RSO-Patienten drei Jahre nach der Behandlung 635 nachuntersucht. Bei den Psoriasis-Arthritis-Patienten hat RSO auf rund 50 Prozent der Gelenke gut und sehr gut gewirkt, auf rund 28 % noch zufriedenstellend und bei rund 24 % war sie erfolglos. Die Wirkung trat durchschnittlich 7 Wochen nach der Therapie an und hielt über 800 Tage an (3). Wie läuft die Radiosynoviorthese ab? Das Verfahren wird seit Ende der 1950er-Jahre praktiziert und darf seit 1993 auch ambulant durchgeführt werden. Nur Nuklearmediziner dürfen die benötigten radioaktiven Stoffe verwenden. Im Vorfeld muss genau untersucht werden, ob wirklich eine entzündliche Erkrankung vorliegt (Gelenk-Szintigraphie, Ultraschall). Der Patient muss sich sehr diszipliniert an die Termine halten, denn das Radio-Nuklid wird für seinen Fall speziell angefertigt und verliert wegen der kurzen Halbwertzeit schnell seine Wirkung. Die Behandlung selbst dauert nur wenige Minuten. Danach muss das Gelenk 48 Stunden ganz ruhig gehalten werden, damit sich das Nuklid gut verteilen kann. Grundsätzlich ist die RSO eine „einmalige Therapie“. Sie kann aber ohne weiteres wiederholt werden, wenn sie schlecht anschlägt. Das passiert zum Beispiel, wenn das Gelenk schon stärker angegriffen ist. Es ist beobachtet worden, dass eine zweite RSO weniger gut wirkt, als die erste. Wenn die RSO überhaupt nicht anschlägt, kann später problemlos operiert werden. Welche Substanzen werden injiziert? Gespritzt werden so genannte „Beta-Strahler“. Das sind Radio-Nuklide, die nur wenige Millimeter in das Gewebe eindringen und von geringer Energie sind. Je nach Gelenkgröße wird eine von drei möglichen Substanzen verwendet: Bei Finger- und Zehengelenken soll die Strahlung nicht tief eindringen. Deshalb nimmt man 169-Erbium, das 0,3 bis 1 mm tief strahlt, aber länger im Körper bleibt (nach 9,4 Tagen ist die Hälfte zerfallen). Bei größeren Gelenken muss das Nuklid tiefer hinein, soll aber kürzer im Körper verbleiben. 186-Rhenium ist für Schulter-, Ellbogen-, Hand-, Hüft- und Sprunggelenke (1,2 bis 3,7 mm, Halbwertzeit 3,8 Tage). 90-Yttrium ist für die Kniegelenke (3,6 bis 11 mm, Halbwertzeit 2,7 Tage). Nebenwirkungen oder Komplikationen Weil die Strahlen nicht sehr tief eindringen, schädigen sie das gesunde Gewebe normalerweise nicht. Die Substanz bleibt in der Gelenkhöhle – wenn sie richtig gespritzt wird. Der Arzt muss sich vor der Injektion davon überzeugen, ob die Nadel richtig gesetzt ist. Dazu wird das Gelenk durchleuchtet oder szintigrafiert. Die aktuelle Strahlenbelastung entspricht der einer üblichen Röntgenaufnahme. Deshalb kann man das nur machen, wenn wenige Gelenke betroffen sind. Man sollte darauf achten, pro Sitzung nicht mehr als 400 MBq zu verabreichen und die Jahresdosis von 750 MBq nicht zu überschreiten (4). Wegen der kurzen Halbwertzeit zerfallen die Nuklide schnell. Schon nach wenigen Tagen ist im Körper keine Radioaktivität mehr nachweisbar. Wenn nach einer RSO das Gelenk anschwillt und heiß wird („Reiz-Erguss“), kann das durch Kühlen zurückgedrängt werden. Als seltene Komplikationen werden genannt, dass sich das Gelenk infiziert, es zu Blutungen kommt oder im Stichkanal Gewebe zerstört wird. Viele Komplikationen entstehen dadurch, dass sich die Patienten nicht genau an die Ruhe-Anweisung halten. Vor allem verbleibt das Nukleid nicht lange genug im Gelenk, wenn man es zu früh bewegt. Schäden oder Abweichungen an Chromosomen können auftreten, sind aber bis zu 30-fach niedriger als bei einer Radiojod-Therapie (5) Fazit Die Radiosynoviorthese ist eine Alternative zur Operation oder zu Medikamenten mit starken Nebenwirkungen auf die Organe. Komplikationen treten äußerst selten auf. Aber nicht alle befallenden Gelenke können mit RSO behandelt werden, z.B. die Wirbelsäule nicht. Für entzündliche Erkrankungen ist davon auszugehen, dass RSO „kurz- und mittelfristig wirkt“. Sind die Gelenke dagegen schon zerstört oder instabil oder dauert die Krankheit schon lange an, wirkt RSO meist nicht mehr (4). Es gibt kaum Patienten, die nicht damit behandelt werden können. Aber Kinder und Jugendliche sind (bis auf schwere Fälle) davon ausgeschlossen, solange ihr Knochenwachstum noch nicht abgeschlossen ist. RSO wird auch nicht angewendet bei Menschen mit aktuellem Kinderwunsch, Schwangeren und Stillenden. Der Körper wird radioaktiv bestrahlt. Deshalb ist es vernünftig, in einem Strahlenpass die Belastung zu dokumentieren. Die Ärzte fragen oft nicht nach vorherigen Röntgenuntersuchungen. Der Patient sollte aber die Übersicht behalten. RSO steht in Konkurrenz zum Wirkstoff Triamcinolonhexacetonid (Präparat Lederlon). In Ländern, in denen der Wirkstoff nicht zugelassen ist (z.B. Australien) gibt es viele Radiosynoviorthesen. Die Zahl der RSO geht dann deutlich zurück, wenn das Mittel zugelassen wird - wie in Schweden. Das Behandlungsergebnis kann deutlich verbessert werden, wenn Triamcinolon und RSO kombiniert werden (5). Es erfordert viel Übung, die Nadelspitze genau ins Innere der Gelenkkapsel zu setzen - besonders an den kleinen Gelenken. Nicht jeder Facharzt für Nuklearmedizin verfügt über genug Erfahrung mit dieser Gelenkpunktion. Patienten sollten sich deshalb genau informieren, welcher Arzt sich auf die Radiosynoviorthese spezialisiert hat. Nicht jeder kann von sich behaupten, wie es ein Berliner Nuklearmediziner scherzhaft tut. Er sagt, er wäre „der zärtlichste Stecher im Süden der Stadt“. Quellen: Zur Frage der vorliegenden Studien und ihren Schwächen: „Radiosynoviorthese“, Seidel W., Uniklinik Leipzig, Zeitschrift für Rheumatologie 3/2006, S. 239 ff. „Ergebnisse der Radiosynoviorthese des Kniegelenkes mit Yttrium90-Zitrat bei chronischen Synovialitiden nach Knieendoprothesenimplantation im Vergleich mit Ergebnissen bei rheumatoider Arthritis und aktivierter Gonarthrose“, Sagner, Kathrin, Dissertation 2004, S. 52 ff. Zitiert nach: „Radioaktivität? Ja bitte! - Radiosynoviorthese zur Behandlung der Psoriasis Arthritis“, Vortrag von Dr. Ekkehart Stelling, Nuklearmediziner Berlin am 2.12.08 beim Psoriasis Forum Berlin e.V. „Radiosynoviorthese“, Seidel W. a.a.o., S. 242 "Radiosynoviorthese“, Seidel W. a.a.o., S. 242 f. „Radiosynoviorthese“, Seidel W. a.a.o., S. 242 f. „Radiosynoviorthese“, Seidel W. a.a.o., S. 239 Tipps zum Weiterlesen „Radiosynoviorthese" Broschüre der Curium Pharma GmbH „Radiosynoviorthese – Gelenktherapie mit Radioisotopen“, Dr. Niklas Manthey, Merkblatt 6.14 der Deutschen Rheumaliga, 2. Auflage 2004 „Gelenkschmerz mit Strahlen behandeln“, „Visite“, NDR-Fernsehen, 28.08.2018 Ausführliche Erläuterungen zur RSO auf Rheuma-online Pro und Contra von RSO beim Deutschen Arthrose-Forum "Mit radioaktiven Strahlen gegen Schmerzen"; Informationen aus der Fernsehsendung "Visite" vom 16.9.2014 "Radioaktive Strahlung bei Schmerzen", Pharmazeutische Zeitung 17/2011 "Was kann die Radiosynoviorthese bei Psoriasis arthritis erreichen?", Merkblatt des Radiologiezentrums Stuttgart
- 7 Kommentare
-
- Gelenke
- Psoriasis arthritis
-
(und 4 mehr)
Markiert mit:
-

Rheuma und Arbeit – wo ist das Problem? Und wo die Lösung?
Claudia Liebram erstellte ein Artikel in Magazin
Entzündliche Rheuma-Formen wie die Schuppenflechte der Gelenke (Psoriasis arthritis) zählen zu den besonders belastenden chronischen Erkrankungen. Die Patienten sind zum Teil noch jung, und sie haben nicht mir mit den Schmerzen und der fehlenden Beweglichkeit zu kämpfen - ihnen droht auch der Verlust des Arbeitsplatzes. Das hat weit reichende Konsequenzen. Unter der Leitung von Professor Wilfried Mau von der Martin-Luther-Universität Halle-Wittenberg wurden Rheumatiker zum Thema Beschäftigung befragt. Professor Mau ist Chef des Instituts für Rehabilitationsmedizin. Die Analyse unter Rheumatikern entstand in einer Kooperation mit dem Deutschen Rheumaforschungszentrum in Berlin. In einer der weltweit größten fachrheumatologischen Dokumentationen wurden die anonymen Angaben von 7.600 Patienten aus den neuen Bundesländern und zirka 36.000 Patienten aus den alten Ländern ausgewertet. Besonders dramatisch: In den neuen Bundesländern sind es zehn Prozent weniger als in den alten Bundesländern, die arbeiten können (oder Arbeit haben) – und das schon in den ersten fünf Jahren der Krankheit. Nach zehn Jahren sind es sogar 32 Prozent. Bei Frauen mit einer mindestens 10 Jahre bestehenden rheumatoiden Arthritis ist die Erwerbstätigkeit in den alten Bundesländern um 43 % und in den neuen Ländern um 47 Prozent gegenüber den gesunden Mitbürgerinnen vermindert. Bei Patienten mit einer Bechterewschen Erkrankung nach mehr als 10 Jahren Krankheitsdauer kam es in den alten Ländern zu einer gegenüber der Bevölkerung um 11 % verminderten Erwerbstätigkeit bzw. zu einer 18-prozentigen Reduktion in den neuen Ländern. Viele Rheuma-Patienten wollen trotz ihrer Beschwerden weiter im Berufsleben stehen. Um die gleichen Arbeitsleistungen wie ihre gesunden Kollegen erbringen zu können, können sie mit Reha-Maßnahmen unterstützt werden. Oft aber wissen dies anscheinend weder Patienten noch Arbeitgeber. Es käme zu weit weniger Arbeitsausfällen, wenn die viel zu wenig genutzte Erleichterung des Arbeitsweges oder eine Anpassung des Arbeitsplatzes bzw. der Arbeitsbedingungen realisiert würden. Ein Beispiel: Wenn der Arbeitnehmer mit Rheuma sich die Arbeit selbst einteilen könnte, wäre er erheblich leistungsfähiger. Morgens, wenn die Gelenke oder die Wirbelsäule noch steif sind und er erst einmal "in die Gänge kommen" muss, könnte er kürzer treten, dafür aber später am Tag seine Arbeit erledigen. Günstig sind auch wechselnde, wenig belastende Bewegungsabläufe und das Vermeiden von körperlichen Zwangshaltungen. Auch eine Umgestaltung des Arbeitsplatzes – beispielsweise mit Hebehilfen oder speziellen Arbeitsstühlen – ist mit Finanzierung der Rentenversicherung oder anderer Stellen oft eine wesentliche Hilfe. Der Arbeitgeber hat davon auch etwas: Fehlzeiten werden reduziert oder vermieden. Erfahrene Arbeitnehmer können auf diese Weise im Betrieb gehalten werden. Auch für die Betroffenen ist der bleibende Kontakt zu den Arbeitskollegen meist eine bedeutende Einbindung in das soziale Leben, das im Freizeitbereich von der Erkrankung häufig schon eingeschränkt ist - bis hin zur weitgehenden Isolation. Viele Patienten scheuen sich gerade wegen der Arbeitsmarktlage, einen solchen Antrag zu stellen. Das zeigte eine Untersuchung der Arbeitsgruppe aus Halle, die im Jahr 2004 veröffentlicht wurde. Wenn weder die medizinischen Rehabilitationsmaßnahmen noch die Arbeitsplatzanpassungen ausreichen, ist oft eine Umschulung sinnvoll. Weniger als zehn Prozent der Patienten mit einer rheumatoiden Arthritis machen aber von so genannten Maßnahmen zur Teilhabe am Arbeitsleben Gebrauch. Der Verband Deutscher Rentenversicherungsträger hat für das Jahr 2003 eine Rechnung aufgemacht. Das Ergebnis: Die Hälfte der Menschen, die wegen entzündlicher Gelenkerkrankungen in die Frühverrentung gingen, hatte in den fünf Jahren zuvor keine Reha-Maßnahme bekommen. Dabei hat nach Sozialgesetzbuch 9 die Rehabilitation Vorrang vor Rente. Betroffene oder Angehörige können einen Reha-Fachberater der Renten- oder der Krankenversicherung zu Rate ziehen, um auszuloten, wie die Möglichkeiten zum Erhalt oder zur Wiederherstellung der Erwerbstätigkeit sind. Wer ganz hoch stapeln will: Das Recht auf Arbeit (Artikel 23 der UN-Menschenrechtserklärung) ist insbesondere für Rheuma-Patienten als eine große Gruppe unter den chronisch Kranken noch schwerer durchzusetzen als für gesunde Mitbürger. Quellen: Journal of Rheumatology, April 2005 Pressemitteilung der Martin-Luther-Universität, Mai 2005 -
Interview mit Professor Joachim Mössner von der Universität Leipzig Zu den Nebenwirkungen von Rheumamitteln zählen Magen- und Darm-Beschwerden. Muss man diese Probleme ernst nehmen? Unbedingt. Denn die gängigen Schmerzmittel können zu lebensgefährlichen Magen-Darm-Blutungen führen! Sie hemmen die Synthese der Prostaglandine. Das sind Gewebshormone, die die Magen- und Darmschleimhäute schützen. Dadurch kann es zu Magen- und Zwölf-Fingerdarm-Geschwüren kommen, die Ursache für die Blutungen sind. Was sollte man tun, wenn man in Verbindung mit Schmerzmitteln Bauchschmerzen bekommt? Unverzüglich einen Arzt aufsuchen! Aber: es kann auch ohne jegliche Vorwarnung zu schweren Blutungen kommen! Deshalb sollten Risikopatienten vor der Einnahme von Schmerzmitteln mit ihrem Arzt über das Problem reden und sich regelmäßig untersuchen lassen! Wer ist in diesem Zusammenhang ein Risikopatient? Das sind erst einmal alle Patienten, die in ihrem Leben bereits Magen-Darm-Beschwerden hatten, Patienten mit Blutverdünnungsmedikamenten und generell ältere Patienten. Oft haben aber die Patienten keine Alternative. Gerade Rheumaschmerzen können ja ganz erheblich sein ... Deshalb sollten sich die Patienten mit ihrem Arzt beraten. Es gibt z.B. Protonenpumpenblocker, die die Magensäure hemmen, und Schmerzmittel mit einem niedrigerem Risiko für die Entstehung von Magen-Darm-Geschwüren. Diese sind aber wesentlich teurer als die üblichen Medikamente. Was kann man tun, wenn es bereits zu einer Schädigung der Schleimhäute des Magens oder des Darms oder gar zu Blutungen gekommen ist? Sollten Schmerzmittel die Ursache sein, wird man hier ansetzen und versuchen, die bereits geschilderte Abhilfe zu schaffen. Generell helfen säurehemmende Medikamente. Wenn es sich um blutende Geschwüre handelt, können die Blutungen mit Hilfe eines endoskopischen Eingriffes gestoppt werden. Das gelingt aber nicht immer! Wenn der Patient zu spät kommt oder wenn Komplikationen nicht beherrscht werden können, nehmen diese Blutungen einen tödlichen Verlauf! Deshalb möchte ich generell vor der unkritischen Einnahme von Schmerzmitteln warnen! Wer z.B. Aspirin über einen längeren Zeitraum ohne ärztliche Indikation und Kontrolle einnimmt, muss damit rechnen, dass es zu den geschilderten Problemen kommen kann. Mehr zum Thema: Gastro-Liga e.V.
-
- Nebenwirkungen
- Rheuma
-
(und 2 mehr)
Markiert mit:
-
Erfahrungen austauschen über das Leben mit Schuppenflechte, Psoriasis arthritis und dem ganzen Rest