Suchen und finden
Beiträge zum Thema 'Fumaderm'.
79 Ergebnisse gefunden
-
Bernhard hat in der Öffentlichkeit nie etwas Problematisches über seine Schuppenflechte gehört. Trotzdem ist es für ihn alles andere als normal, sich damit zu zeigen. Hier ist sein Erfahrungsbericht. Wie alles begann Bei mir trat die Schuppenflechte erstmalig 1977 auf dem Kopf auf. Ich besuchte die letzte Klasse des Gymnasiums und war auch bereits für die Bundeswehr gemustert. Diese störte meine Kopfpsoriasis nicht und so leistete ich meine 15 Monate Grundwehrdienst. Meine Kopfhautpsoriasis war stark ausgeprägt und die Schuppen bildeten eine dicke Kruste. Wenn ich die Schuppenkruste mit dem Kamm oder den Fingernägeln von der Kopfhaut entfernte, so nässte oder blutete diese häufig, was meinem Kopfkissen anzusehen war. Die Psoriasis am Körper breitete sich ganz allmählich aus. Ich machte mit Cignolin meine Erfahrungen: Verfärbte Wäsche und vermutlich wegen Überdosierung oder nicht vollständigem Abwaschen der Salbe hatte ich verbrennungsähnliche Hautveränderungen mit Blasenbildung, Ablösen und Nässen der behandelten Hautstellen. Totes Meer Die Zeit zwischen dem Abschluss meines Physikstudiums und dem Berufseinstieg nutzte ich 1985 zu einer ersten vierwöchigen Klimaheilbehandlung am Toten Meer in Israel. Obwohl es Ende Februar bis Ende März relativ kühl und teilweise bewölkt war, kam ich erscheinungsfrei und knackig braun wie noch nie nach Deutschland zurück. Doch leider schon sehr bald zeigte sich die Psoriasis wieder und breitete sich zum alten, großflächigen Erscheinungsbild aus. Bereits im Herbst des gleichen Jahres fuhr ich in meinem Urlaub erneut für vier Wochen ans Tote Meer, mit dem gleichen Ergebnis wie das erste mal. Fumarsäure Im September 1986 war dann allerdings ein Klinikaufenthalt in der Riefenbachklinik Bad Harzburg notwendig. Ein vierwöchiger Klinikaufenthalt zeigte keine Wirkung Die in der Klinik begonnene „Fumarsäure-Therapie“ setzte ich zuhause fort und erreichte auch erst da nach langsamer Dosissteigerung die Höchstdosis von 3 x 2 Kapseln täglich. Nach etwa drei Monaten konnte ich ohne andere Therapien ein fast völliges Verschwinden der Schuppenflechte beobachten. Bei den regelmäßigen Laborkontrollen zeigte sich aber eine starke Abnahme der Leukozyten, die mich zu einem Abbruch der Fumarsäure-Therapie veranlasste. Die Leukozytenzahl stieg wieder an, es zeigte sich bei mir allerdings auch ein bis dahin nicht gekannter starker Psoriasisschub der Haut. Ich begann also nach sechs Wochen wieder mit der Fumarsäure, wobei ich nun nicht mehr die Höchstdosis einnahm. Ich machte quasi eine „Schaukeltherapie“ zwischen vertretbaren Laborwerten und zufriedenstellendem Hautbefund. Im September 1991 fuhr ich das dritte mal für vier Wochen ans Tote Meer. Ich erhoffte mir vor allem eine positive Wirkung auf meine seit 1984 bestehenden und in letzter Zeit verschlimmerten Schmerzen in den Finger- und Zehengelenken. Die Besserung trat leider nicht im erhofften Maße ein. Auslassversuch mit Folgen? Einen weiteren Medikamenten-Auslassversuch unternahm ich im Dezember 1994. Ein bevorstehender Aufenthalt in der Fachklinik Sanaderm schien mir eine günstige Gelegenheit, um einen etwaigen Schub nach dem Absetzen der Fumarsäure zu verhindern. So setzte ich allmählich (ausschleichend) die Fumarsäure ab. Eine neunwöchige Sole-Fototherapie kombiniert mit Dithranol und gegen Ende des Aufenthaltes auch mit Bade-PUVA brachte nicht den gewünschten Erfolg. Im Sommer 1995 traten erstmalig Gelenkbeschwerden in der linken Schulter und im rechten Oberarm auf. In der Sprechstunde einer Berliner Rheumaklinik empfahl man mir eine Therapie mit MTX oder aber wieder die Fumarsäure-Therapie zu beginnen, da ich in der Vergangenheit relativ gute Erfahrungen mit ihr gemacht habe. Ich entschied mich für die mir „vertraute Fumarsäure-Therapie“. Die Schulterschmerzen verschwanden wieder. Tiefen und Höhen Nach einem schweren Jahr 1997 mit bis dahin nicht gekannten Muskel- und Gelenkschmerzen, die mir zeitweise das Joggen unmöglich machten und zu einem Hinken auch beim Gehen führten, geht es mir zur Zeit recht gut. Eine starke Hautverschlechterung, die nach einer Grippeschutzimpfung im Herbst 98 auftrat, ist nach dreimonatiger ambulanter Sole-Fototherapie, Behandlung mit Calcipotriol und 14 Tagen Spanienurlaub fast verschwunden. Vertretung der Psoriatiker-Interessen Das Engagement in Sport- und Selbsthilfegruppierungen nahm einen Gutteil meiner Freizeit in Anspruch. Neben einigen Enttäuschungen überwiegen die vielen positiven Erfahrungen, die mir nicht nur helfen mit meiner Schuppenflechte besser umzugehen, sondern die auch unter anderen allgemein mein Leben prägen. Sport und Psoriasis? Mit welchem Schuppenflechtenausmaß traue ich mich noch ins Schwimmbad oder an einen Badesee? Beim Badminton und Laufen konkurrierte der Wunsch nicht mit den Schuppenstellen aufzufallen mit dem unerträglichen Wärmestau einer langen Sportkleidung in der Halle oder im Sommer. Heute zwingt mich das Laufen immer wieder dazu meine Schuppenflechte nicht zu verleugnen und mich offen zu ihr zu bekennen. Darüber hinaus ist das Laufen für mich ein sehr guter Ausgleich für die tägliche geistige Beanspruchung und Ansatzpunkt für soziale Kontakte. Die Körpererfahrung beim Sport prägt mit meine Einstellung zum Körper, beweist mir meine physische Leistungsfähigkeit im Vergleich zu „gesunden“ Nichtpsoriatikern und stärkt so mein Selbstbewusstsein. Rückblickend kann ich sagen, dass ich niemals mit meiner Psoriasis auf Ablehnung gestoßen bin oder verletzende Erfahrungen in der „Öffentlichkeit“ machen musste. Trotz allem besteht bei mir keine Normalität bezüglich des Zeigens meiner Schuppenflechte. Jedes Frühjahr, wenn die Zeit der kurzen Sachen beginnt, kommt auch wieder verstärkt die Zeit des Abwägens, des zu meiner Haut Stehens. Dies nicht nur in der Freizeit, sondern auch am Arbeitsplatz gegenüber Kollegen, Vorgesetzten und nun bei mir auch gegenüber Schülern. Trotz meiner langen „Psoriasiskarriere“ gibt es für mich immer wieder neue Situationen und Fragestellungen im Zusammenhang mit der Schuppenflechte. Der Erfahrungs- und Meinungsaustausch mit anderen Betroffenen hilft mir, diese zu bewältigen und Antworten für mich zu finden.
-
- Erfahrungsberichte
- Fumaderm
-
(und 2 mehr)
Markiert mit:
-
"Von Kortison bis Licht: Therapien gegen die Schuppenflechte" – unter dieser Überschrift schickte die Nachrichtenagentur dpa in ihrem Themendienst Gesundheit am 13. Februar 2019 einen Artikel an die Redaktionen landauf landab. Medien wie Spiegel online, die Main Post oder die Rhein-Neckar-Zeitung übernahmen ihn mehr oder weniger unbearbeitet. Und so wird jetzt weithin verbreitet: Psoriasis wird aktuell mit Murmeltiersalbe und Teer behandelt. Einige Aussagen sind falsch, manche sind fragwürdig, der Text ist oberflächlich recherchiert. Vor allem aber: Er macht mutlos. Deshalb hier ein Faktencheck. Die Behandlung bringt Besserung, heilbar ist eine Psoriasis nicht. Ursula Hilpert-Mühlig, Präsidentin des Fachverbands Deutscher Heilpraktiker Jein. Schuppenflechte (Psoriasis) ist heutzutage die am besten erforschte und am besten zu behandelnde chronische Hautkrankheit. Das merkt man dem dpa-Text nicht an. Ganz im Gegenteil: Im Fazit heißt es resignierend, man könne Psoriasis lediglich bessern, nicht aber heilen. Die Betroffenen erfahren nicht, dass sich äußerliche wie vor allem innerliche Behandlungsmöglichkeiten deutlich verbessert haben. Viele Psoriatiker können inzwischen ein normales Leben führen – obwohl die Krankheit an sich nicht geheilt ist. (Schuppenflechte ist) oft äußerst belastend für Betroffene. Unter anderem, weil sie häufig mit weiteren Erkrankungen wie Diabetes oder Depressionen einhergeht. Jein. Es stimmt zwar, dass Psoriasis „mit weiteren Erkrankungen einhergeht“. Das ist aber nicht nur „belastend“. Es kann sogar lebensgefährlich werden. Eine der typischen Begleiterkrankung der Psoriasis ist das Metabolische Syndrom, das zu erheblichen Herz-/Kreislaufproblemen führen kann. Deshalb ist es wichtig, nicht nur eine schwere Psoriasis, sondern auch diese Begleiterkrankungen konsequent zu behandeln. Das hätte im Artikel stehen müssen. Die Veranlagung dazu ist genetisch bedingt. Stimmt nur teilweise. Man weiß heute, dass 20 bis 30 Prozent aller Fälle eben nicht genetisch verursacht sind. Diese Menschen bekommen Psoriasis, vor allem weil sie Nahrungsmittel nicht vertragen: z.B. glutenhaltige. Aber auch Alkohol, Kaffee, Spinat und Äpfel gelten als Psoriasis-Auslöser. Wer also niemanden mit Psoriasis in der Familie hat, kann sich leider trotzdem nicht in Sicherheit wiegen. Bei der selteneren Typ-2-Psoriasis zeigt sich die Hautkrankheit erst im Alter zwischen etwa 50 und 60 Jahren. Falsch. Die Alters-Psoriasis (Typ 2) ist nicht selten. Man geht davon aus, dass ein Drittel der Betroffenen erst nach dem 50. Lebensjahr erkranken. Aber diese Unterscheidung hat keine Auswirkungen auf die Therapie. Für die Frage, wie und womit behandelt werden soll, ist etwas anderes wichtig: Nämlich, ob es sich um eine leichte, eine schwere oder eine moderate (mittelschwere) Psoriasis handelt. Womit noch ein "Zu kurz erklärt" hinzukommt: Zur Aufklärung von Betroffenen gehört, ihnen zu sagen, dass die Mehrheit nur eine leichte Schuppenflechte hat. Je nach Interessenlage wird diese Zahl auf 80 bis 70 Prozent geschätzt. Ältere Zahlen behaupten, es seien 66,6 Prozent: andere gehen nur von 51,2 Prozent leicht Betroffener aus. Erste Anzeichen einer Psoriasis sind immer ein Fall für den Hausarzt. Falsch. Die notwendige Diagnose kann nur ein Facharzt durchführen, also der Hautarzt (Dermatologe). Denn es gibt viele, sehr ähnlich aussehende Hautkrankheiten. Spiegel online hat das immerhin korrigiert und spricht nur noch davon, dass man zum „Arzt“ gehen müsse. Leichte Fälle von Schuppenflechte werden häufig mit Cremes behandelt. Gute Erfolge lassen sich mit Kortison-Anwendungen erzielen. Ursula Sellerberg, Bundesapothekerkammer, Berlin Schade, dass hier allein auf „Kortison-Anwendungen“ verwiesen wird. Gut wäre es gewesen, an dieser Stelle auf die allgemein verbreitete Kortison-Angst einzugehen. Nicht genannt werden Vitamin-D3-Analoga (Daivonex), sehr wirkungsvolle Kombinationen beider (Daivobet) und das klassische Dithranol. Falsch. Stattdessen werden „Steinkohlenteer oder Extrakte davon“ genannt. Gerade vor diesen Stoffen aber wird in den Therapieempfehlungen der Fachgesellschaft ausdrücklich abgeraten. Nur in Kombination mit UV-Bestrahlung sollte Teer „ausnahmsweise und in Einzelfällen“ verwendet werden. Wirksam bei Schuppenflechte an Gelenken sind etwa Murmeltiersalben. Seltsam. Wenn mit "Schuppenflechte an den Gelenken" die Psoriasis arthritis gemeint sein sollte, wäre die Nennung nur dieses Mittels schon sehr ungewöhnlich. Der Wirkstoff wird in seriösen Therapieempfehlungen, wie z.B. die der Deutschen Rheuma Liga, überhaupt nicht erwähnt. Es muss bezweifelt werden, dass es dafür seriöse Belege gibt. Murmeltierfett ist aber auch nicht dafür bekannt, dass es Psoriasis-Stellen an der Haut abheilen lässt. Ganz davon abgesehen, dass Murmeltiere zu den gefährdeten Tierarten gehören, die nur noch sehr selten vorkommen. Eine Therapie, die bei schwereren Fällen von Psoriasis innerhalb weniger Wochen Linderung bringen kann, ist der Einsatz von sogenannten Biologicals. Zu kurz erklärt. Biologika sind bisher die erfolgreichsten Medikamente bei schwerer Psoriasis. Sie sind in den vergangen Jahren so weiterentwickelt worden, dass sie immer besser und gezielter wirken. (Biologicals) kommen erst dann zum Zuge, wenn andere Behandlungsversuche nichts gebracht haben. Professor Claudia Pföhler, Universitätsklinikum des Saarlands in Homburg Stimmt nicht. Fast alle Biologika dürfen direkt als Ersttherapie verschrieben werden, um in wirklich schweren Fälle Schlimmeres zu verhüten. Und: Es gibt noch andere innerliche Medikamente. Es fehlen der Klassiker Methotrexat (MTX) und der patientenfreundliche Wirkstoff Apremilast (Otezla). Die Therapie (Fumaderm) hat aber in seltenen Fällen Nebenwirkungen wie Gesichtsrötungen, Hitzewallungen oder Magen-Darm-Probleme. Ursula Sellerberg, Bundesapothekerkammer, Berlin Stimmt nicht. Ein Blick in den Beipackzettel genügt. Diese Nebenwirkungen sind nicht "selten", sondern „sehr häufig“. Auch eine Klimatherapie am Toten Meer (...) lindert die Beschwerden, allerdings nur für die Dauer des Aufenthalts dort. Stimmt nicht. Nicht nur eine deutsch-israelische Studie geht davon aus, dass der Abheil-Effekt durchschnittlich zwischen 23 und 34 Wochen liegt. Gar nichts nützt der im Artikel genannte Tipp, die Psoriasis mit „Badesalz aus dem Toten Meer“ zu behandeln. Das löst nur die Schuppen, wirkt aber nicht auf die Entzündung. Linderung bei Psoriasis bringt oft auch eine Lichttherapie. Ursula Hilpert-Mühlig, Präsidentin des Fachverbands Deutscher Heilpraktiker Zu wenig erklärt. Bestrahlung mit UV-Licht ist ein Klassiker, obwohl immer weniger Dermatologen das anbieten. Besser wirkt die ebenfalls nicht genannte Kombination von Bestrahlung mit Salzwasser (Balneo-Fototherapie) bzw. mit Psoralen (PUVA). Wie schon erwähnt, ist das Fazit am Ende des Artikel nicht sehr ermutigend: „Ein Problem bleibt immer […] heilbar ist eine Psoriasis nicht“. Aus eigener Erfahrung kann ich nur sagen: Schuppenflechte ist heutzutage so gut zu behandeln, dass sie kein echtes Problem mehr darstellen und das Leben nicht einschränken muss. P.S. Wir hatten dpa sofort auf die sachlichen Probleme ihres Artikels hingewiesen. Wir wollen, dass diese Presseagentur für uns und die Öffentlichkeit weiterhin als zuverlässige Quelle gelten kann. Nach zwei Wochen wurde eine korrigierte Fassung veröffentlicht. Die enthält aber immer noch Fehler und falsche Aussagen. Wir fragen uns außerdem, weshalb die Presseagentur eine korrigierte Aussage plötzlich dem Deutschen Psoriasis Bund zuschreibt. Schließlich war es das Psoriasis-Netz, das umfassend die sachlichen Fehler aufgeführt hat.
-
- Behandlung
- Biologika
- (und 8 mehr)
-

Wechsel von Fumaderm zu Skilarence untersucht
Claudia Liebram erstellte ein Artikel in Dimethylfumarat
Seitdem das Medikament Skilarence auf dem Markt ist, werden Patienten vom inoffiziellen Vorgänger Fumaderm auf das neue Arzneimittel umgestellt. Davon berichten einige auch in unserer Community. Forscher der Uni-Hautklinik in Kiel haben untersucht, ob die Wirkung bei ihren Patienten dadurch verändert war und ob es weniger oder mehr Nebenwirkungen gab. Ausgewertet wurden die Daten von 40 Patienten. Bei ihnen wurde ohne Unterbrechung von Fumaderm auf Skilarence gewechselt. Bei der ersten Vorstellung in der Sprechstunde nach der Umstellung wurden sie befragt. Das Ergebnis: Das neue Medikament war genauso wirksam wie das alte. Und: Die Patienten bewerten die Verträglichkeit als gleich oder besser – also vor allem die Magen-Darm-Beschwerden und die Flushs. Das Fazit der Forscher in ihrer Studie: Psoriasis-Patienten können ohne Unterbrechung von Fumaderm auf Skilarence umgestellt werden. Die Wirkung bleibt.- 1 Kommentar
-
- Fumaderm
- Fumaderm Nebenwirkungen
-
(und 1 mehr)
Markiert mit:
-
Seit einigen Monaten ist das Medikament Skilarence auf dem Markt. Es enthält den Wirkstoff, der auch im Medikament Fumaderm die Hauptrolle spielt: Dimethylfumarat. Nicht nur Betroffene fragten sich seitdem: Wird Fumaderm damit überflüssig? Die Verunsicherung zeigte sich in unserer Community: Betroffene berichteten dort, ihre Ärzte hätten sie von Fumaderm auf Skilarence umgestellt. Ihr Argument sei unter anderem gewesen, dass Fumaderm angeblich bald ohnehin nicht mehr verfügbar wäre. Wir haben deshalb beim Hersteller Biogen gefragt und eine klare Antwort bekommen: Aber: Wenn ein Arzt seinen Patienten von einem Umstieg auf Skilarence überzeugen will, kann er trotzdem seine Gründe haben. Aus Sicht von Professor Ulrich Mrowietz von der Uni-Hautklinik in Kiel könnten das sein:• Skilarence enthält nur den aktiven Stoff Dimethylfumarat. Das Monitoring (sprich: eine Laborkontrolle; d. Red.) erfolgt üblicherweise nur alle 3 Monate – bei Fumaderm jeden Monat. Skilarence ist preiswerter als Fumaderm.
- 1 Kommentar
-
- Dimethylfumarat
- Fumaderm
-
(und 1 mehr)
Markiert mit:
-

Stiftung Warentest aktualisiert Special zu Psoriasis-Medikamenten
Rolf Blaga erstellte ein Artikel in Medikamente
Die Stiftung Warentest hat ihre Bewertungen von verschreibungspflichtigen Psoriasis-Medikamenten mit Datum vom 1. August 2017 überarbeitet. Betrachtet wurden 88 Präparate, sowohl für die äußerliche wie für die innerliche Anwendung. Leicht verständlich wird über wichtige Wirkstoffgruppen umfassend informiert. Erst nach Veröffentlichung dieses Artikels teilte man uns mit, dass lediglich die Medikamentenpreise aktualisiert worden seien. Das steht auf der Broschüre anders und ändert nichts an unserer grundsätzlichen Kritik. Update: Die Stiftung Warentest hat die Bewertung einzelner Medikamente inzwischen eingestellt. Ab und an werden Übersichten von Arzneimitteln für bestimmte Erkrankungen angeboten. Die finden sich dann hier. Dieser Artikel basiert auf dem früheren "test"-Angebot. Fast alle Präparate wurden dann abgewertet, wenn grundsätzlich gefährliche Risiken bestehen – unabhängig davon, wie viel Patienten das tatsächlich betreffen kann. Die Autoren äußern meist dann Vorbehalte, wenn es für ein Medikament keine oder zu wenig klinische Daten gibt. Leider ist der Test unvollständig. Es fehlen wichtige innerliche Präparate. Enttäuschend ist, dass teilweise überholte Warnungen ausgesprochen und aktuelle Fragen von Psoriasis-Patienten nicht aufgegriffen werden. Der Text war ein Kapitel des Handbuches „Medikamente im Test“. Man konnte ihn sich für 3-Euro als pdf-Datei herunterladen. Inhalt Die Liste der Medikamente ist alphabetisch geordnet – von Alpicort bis Volon A Tinktur. So fällt gleich auf, dass Xamiol fehlt, obwohl es weiterhin angeboten wird. Es ist nicht das einzige Präparat, das fehlt. Zu jedem Medikament werden Preise genannt, die aber durch Rabattverträge der Krankenkassen unterschiedlich sein können. Jahres-Therapiekosten sind nicht ablesbar. Die Wirkstoffgruppen werden ausführlich beschrieben und kommentiert: Es wird erklärt, welche unerwünschte Wirkungen und Wechselwirkungen auftreten können, was beobachtet werden sollte und wann man sofort zum Arzt gehen muss. Es folgen Hinweise zur Empfängnisverhütung, zu Schwangerschaft und Stillzeit und für ältere Menschen. Nicht entschuldbar ist, dass Stelara (Ustekinumab) überhaupt nicht beurteilt wurde, obwohl es schon seit 2009 gegen Schuppenflechte zugelassen ist. Ebenfalls nicht erwähnt werden das 2016 auf den Markt gekommene Kombinations-Präparat Enstilar und das ab März 2017 angebotene Taltz (Ixekizumab). Otezla und Cosentyx nicht bewertet Alle aufgelisteten Präparate werden als „geeignet“ eingeschätzt, die Schuppenflechte zu behandeln. Nur die Gruppe der Biologika (TNF-Alfa-Blocker ) wird als „eingeschränkt geeignet“, die Fumarate wie Fumaderm sogar als „wenig geeignet“ eingeschätzt. Als neue Medikamente werden Otezla (Apremilast) und Cosentyx (Secukinumab) vorgestellt, aber nicht bewertet. Im Text heißt es dazu, dass die Stiftung Warentest „zu einem späteren Zeitpunkt“ ausführlich Stellung nehmen werde. Wann und wo Interessierte das finden, wurde leider nicht geschrieben. Otezla wurde kritisiert, weil der Hersteller keine Daten vorgelegt hat, welche Vor- bzw. Nachteile das Präparat gegenüber anderen Psoriasis-Medikamenten hat (siehe auch: „Kein Zusatznuten für Otezla“). Diese Forderung ist ungewöhnlich: In klinischen Studien wird bisher ermittelt, wie wirksam ein Präparat im Vergleich zum Placebo und / oder zu einem Medikament der gleichen Gruppe ist. Wie auch bei den Biologika wird bei Otezla bemängelt, man könne nicht beurteilen, wie verträglich es sei, wenn es über mehrere Jahre genommen wird. Es würden außerdem Daten über seltene unerwünschte Ereignisse fehlen. Die Autoren informieren nicht darüber, dass solche Daten über Nebenwirkungen von innerlichen Medikamenten weltweit in Psoriasis-Registern gesammelt werden. Cosentyx (Secukinumab) weist nach Aussagen der Tester ebenfalls nicht nach, welche Vor- und Nachteile es gegenüber bisherigen Standard-Therapien hat. Diese Aussage war aber schon bei Erscheinen des Textes überholt: Das IQWiG gab bekannt, dass sowohl Cosentyx als auch Taltz einen Zusatznutzen gegenüber bisherigen Präparaten hätten. Interessant zu wissen: Die Wirkung von Cosentyx kann man bei der Psoriasis arthritis mit zusätzlichem Methotrexat (MTX) verstärken. Klassische Psoriasis-Therapien Methotrexat (MTX) wird empfohlen, obwohl es nur wenige Studien darüber gibt. Es lägen aber jahrzehntelange klinische Erfahrungen vor, die bestätigen würden, dass MTX bei Schuppenflechte und Psoriasis Arthritis wirkt. Die Autoren sprechen nicht an, ob MTX als Injektion deutlich besser auf die Haut-Plaques wirkt als in Tablettenform. Sie warnen aber davor, sich während der MTX-Therapie zu viel der Sonne auszusetzen. Das könne die Psoriasis verschlimmern. Die Aussage, dass Männer unter MTX keine Kinder zeugen dürfen, weil das Erbgut geschädigt werden könne, ist in der Praxis seit mehreren Jahren widerlegt. PUVA taucht vermutlich deshalb im Testbericht auf, weil die Bestrahlung durch Psoralen wirksamer gemacht wird. Unter Experten gilt es als die effektivste UV-Therapie. Trotzdem raten die Autoren von einer Langzeitbehandlung wegen der UV-Belastung vorsichtshalber ab. Doch sie weisen gleichzeitig darauf hin, dass bisher bei UV-bestrahlten Patienten kein erhöhtes Hautkrebsrisiko festgestellt worden sei. Wie man als Patient mit diesem Widerspruch umgehen soll, wird nicht weiter ausgeführt. Von Ciclosporin ist bekannt, dass es schwere Nebenwirkungen haben kann, vor allem Nierenschäden. Die Tester halten die Therapie trotzdem bei einer sehr schweren Schuppenflechte für vertretbar, wenn zum Beispiel PUVA oder Methotrexat nicht ausreichend anschlagen – solange der Nutzen größer sei als die unerwünschten Wirkungen. Unter Dermatologen dagegen wird der Wirkstoff als „critical dose“ eingestuft, weil sehr viele Risiken und unerwünschte Wirkungen eintreten können, die regelmäßig zu kontrollieren sind. Außerdem darf es nur einige Monate eingesetzt werden. Die Autoren dagegen raten zu diesem Wirkstoff, ohne stattdessen Biologika, Fumarate oder Otezla in Erwägung zu ziehen. Testurteil Fumaderm: wenig geeignet Fumarsäureester wie Fumaderm halten die Experten der Stiftung Warentest nur dann für vertretbar, „wenn besser bewertete Mittel nicht den erwünschten Erfolg gebracht haben“. Aber eigentlich halten sie den Wirkstoff schon seit langem für wenig geeignet, eine Schuppenflechte zu behandeln. Das begründen sie mit fehlenden seriösen Studiendaten. Aus gleichem Grund könnten sie nicht bewerten, wie gut Fumaderm gegenüber besser dokumentierten Mitteln wirkt. Nicht berücksichtigt haben die Tester, dass seit dem Frühjahr 2017 Studiendaten aus dem Vergleich zwischen dem Mono-Fumarsäure-Präparat Skilarence und Fumaderm vorliegen. Bei aller berechtigten Kritik fällt auf: Bei MTX akzeptieren die Warentester langjährige Erfahrungswerte, nicht aber bei Fumaderm. Das, obgleich in Deutschland seit 1994 hohe Behandlungszahlen mit entsprechenden Beobachtungen vorliegen und veröffentlicht wurden. Ernster zu nehmen ist der Hinweis der Autoren auf das lebensgefährliche PML-Risiko bei Fumaraten. Sie betonen zwar, dass das nur extrem seltene Fälle sind. Aber sie klären nicht darüber auf, ob diese Gehirnerkrankung durch regelmäßige Kontrolle der Lymphozyten und Beobachtung neurologischer Symptome früh genug erkannt werden kann. Denn trotz des lange bekannten Risikos wurden im April 2017 acht neue Fälle veröffentlicht. Ausdrücklich warnen die Tester davor, Kinder und Jugendliche mit Fumaraten zu behandeln. Es lägen zu wenig Erfahrung dazu vor. Man mag bezweifeln, ob dieser Wirkstoff mit seinen Magen-/Darm-Syptomen wirklich für Kinder praktikabel ist. Trotzdem läuft seit mehreren Jahren eine Kinder-Fumaderm-Studie. Beteiligte Ärzte berichteten von guten Erfolgen, so dass es nicht völlig ausgeschlossen scheint, den Wirkstoff bei diese Altersgruppe einzusetzen. Testurteil TNF-Alpha-Hemmer: eingeschränkt geeignet Die Autoren haben nur Biologika, die TNF-Alpha hemmen, bewertet. Das sind Humira (Adalimumab), Enbrel (Etanercept) und Remicade (Infliximab). Die ebenfalls angebotenen Nachbauten (Biosimilars) wurden nicht mit aufgenommen. Mit TNF-Alpha-Blockern solle erst dann behandelt werden, wenn andere Präparate nicht gewirkt haben oder nicht in Frage kommen. Inzwischen sind aber fast alle als „Erst-Therapie“ zugelassen, damit wirklich schwer Betroffene nicht unnütz viel Zeit dadurch verlieren, dass sie erst schlechter wirkende Medikamente ausprobieren müssen. Für die Tester dagegen kommen Biologika erst als „secon-line-therapy“ in Frage: Zum einen würden Biologika „ massiv in das Immungeschehen eingreifen“. Patienten riskierten damit „lebensbedrohliche Infektionen (z. B. Tuberkulose) und eventuell sogar Krebserkrankungen“. Ein Argument, das für die führenden Dermatologen in Deutschland zu pauschal und zu ungenau ist. Zum anderen müssten sie dauerhaft gegeben werden, weil beim Absetzen die Schuppenflechte „in voller Stärke“ zurückkehre. Unseres Wissens kann dieser „Rebound-Effekt“ auch bei anderen Psoriasis-Medikamenten auftreten. Eine lebenslange Einnahme von Biologika ist aus Sicht der Autoren riskant. Man könne für diese „relativ neuen Wirkstoffe“ nicht vorhersagen, welche langfristigen Risiken bestehen. „Neu“ sind Biologika bei Rheuma, Psoriasis Arthritis und Schuppenflechte nicht. Alle drei besprochenen wurden zwischen 1998 und 2004 zugelassen. Sie werden seitdem weltweit bei sehr vielen Patienten eingesetzt. Es stimmt, dass es keine Langzeit-Begleitstudien gibt. Aber in Psoriasis-Registern werden unerwünschten Wirkungen erfasst, wenn die Ärzte sie melden. Verstärkt wird unter Rheumatologen und Dermatologen darüber diskutiert, unter welchen Bedingungen ein Biologikum abgesetzt werden könne. Es soll vermieden werden, dass ein Patient damit lebenslang behandelt wird. Entsprechende Hinweise, an denen sich Patienten orientieren könnten, fehlen im Text. Schließlich wird bemerkt, dass die TNF-Alpha-Hemmstoffe im Laufe der Anwendung an Wirkung verlieren können. Das Immunsystem bildet Anti-Körper gegen sie. Das trifft nicht auf Enbrel (Etanercept) zu. In der nicht bewerteten Biologika-Generation der Interleukin-Blocker sind nach unserer Information Anti-Körper gegen den Wirkstoff seltener. Ebenfalls unerwähnt blieb die Frage, ob Patienten problemlos von einem Biologikum auf ein Biosimilar umgestellt werden können. Testurteil äußerliche Wirkstoffe: geeignet Es wird zwar ausführlich über Glukokortikoide (kortisonhaltige Mittel) informiert. Aber man erfährt nichts darüber, dass Dermatologen seit einigen Jahren empfehlen, diese äußerlichen Mittel nicht mehr völlig abzusetzen. Damit will man die lebenslang aufgenommene gesamte Kortison-Menge verringern. Ebenfalls erfährt man nichts darüber, ob Schäume oder Gels tatsächlich besser wirken als Cremes, Salben oder Lotionen. Als Patient kann man schwer durchschauen, ob das durch Studien abgesichert ist oder ob es sich um eine Strategie der Pharmafirmen handelt, ihren Umsatz zu steigern. Leider helfen die unabhängigen Medikamenten-Tester bei diesen aktuell diskutierten Fragen nicht weiter. Als eines der ältesten Anti-Psoriasis-Wirkstoffe wird Dithranol besprochen. Das dazu genannte Präparat Micanol ist aber im Februar 2017 vom Markt genommen worden. Bei den äußerlich anzuwendenden Vitamin-D-Abkömmlingen wie Daivonex (Calcipotriol) werden die bekannten Warnungen aufgezählt. Falsch ist der Hinweis, sie sollten nicht länger als 8 Wochen benutzt werden. Das trifft nur für Kinder und Jugendliche zu. Erwachsene sollten Vitamin-D-Abkömmlinge nicht länger als ein Jahr auftragen. Beim Kombinationspräparat Daivobet fragen sich die Autoren, ob das enthaltene Betamethason in einigen Fällen nicht durch ein stärkeres Glukokortikoid oder „eine andere Dosierung von Calcipotriol“ ersetzt werden müsste. Im Prinzip bevorzugen sie damit eine individuell angepasste Rezeptur, je nach Schweregrad der Schuppenflechte. Wenn die Entzündung abgeklungen ist, sollten die betroffenen Hautstellen nur noch mit dem reinen Vitamin-D-Abkömmling weiterbehandelt werden, d.h. ohne Kortisonzusatz. Das widerspricht ihrer vorher genannten Empfehlung, Daivonex nur 8 Wochen anzuwenden. Seit 2014 raten exponierte Dermatologen zum Gegenteil: Kein Umstieg auf reines Calcipotriol, sondern dauerhafte Erhaltungstherapie mit dem Kombinationspräparat - an zwei Tagen der Woche. Dazu äußern sich die unabhängigen Autoren leider nicht, so dass Patienten auf sich selbst gestellt bleiben, wenn sie sich entscheiden müssen. Wertung des Medikamenten-Tests Der Test hat seine Stärke bei den Präparaten für die äußerliche Behandlung. Das betrifft immerhin deutlich mehr als die Hälfte aller Psoriatiker. Patienten mit schwerer Psoriasis, bei denen diese Mittel nicht mehr ausreichen, finden wenig Hilfreiches. Es wirkt altbacken, dass die Autoren dieser Gruppe nur MTX, Ciclosporin und PUVA empfehlen. Während sie bei dem nicht ganz unproblematischen Wirkstoff Ciclosporin den Nutzen gegen die Risiken abwägen, tun sie das nicht bei den Biologika. Aus unserer Sicht ist es ein großer Nutzen, wenn sich bei einer wachsenden Anzahl von schwer Betroffenen die Schuppenflechte um 90 oder sogar 100 Prozent zurückbildet – auch an bisher nur schlecht therapierbaren Stellen. Mehrere Biologika dürfen inzwischen für schwer erkrankte Kindern und Jugendlichen verschrieben werden. Für die gab es bis dahin kaum Therapieangebote. Früher gab viel mehr "austherapierte" Patienten, denen keines der Mittel mehr half. Mit heutigen Psoriasis-Medikamenten kann sich nicht nur deutlich die Lebensqualität verbessern, sondern mutmaßlich gehen Begleiterkrankungen zurück und das lebensgefährliche Herzinfarkt-Risiko sinkt. Das ist der Nutzen von Biologika. Dem steht als Risiko gegenüber, dass für 0,5 bis 1 Prozent der Patienten schwerwiegende Effekte gemeldet werden. Und das bei einer Patientengruppe, die – unabhängig von Medikamenten – an sich schon durch Begleiterkrankungen gefährdeter ist. Es gibt keine Hautkrankheit, über die in den vergangenen 15 Jahren so viele Studienergebnisse veröffentlicht wurden, wie die Psoriasis. Nicht alle waren rein pharma-finanzierte Studien. Die stehen nämlich unter Generalverdacht, seitdem Experten immer wieder nachweisen, dass viele geschönt oder sogar gefälscht sind. Die meisten Psoriasis-Studien der letzten Jahre erfüllten den Anspruch, placebo-kontrolliert, doppel-blind und mit genügend Teilnehmerzahlen abgelaufen zu sein. Trotzdem fließen deren Erkenntnisse darüber nicht in den Medikamenten-Test ein. Patienten hätten vor allem darüber aufgeklärt werden müssen, dass Medikamente allein nicht ausreichen: Begleiterkrankungen behandeln, Übergewicht abbauen, Psyche stabilisieren, sich gesund ernähren, Sport treiben und das Rauchen lassen. Unser Gesamturteil des Tests: bedingt empfehlenswert, vor allem für leicht Betroffene. P.S. Die Pressestelle der Stiftung Warentest teilte uns mit, aktualisiert seien lediglich die Preise der Medikamente. Eine inhaltliche Aktualisierung habe es nicht gegeben. Da aber auf der Umschlagseite eindeutig "Stand 01.08.2017" steht, muss jeder Leser davon ausgehen, dass das auch für den Text gilt. Insbesondere deshalb, weil gerade beim Krankheitsbild Psoriasis jedes Jahr viele neue Erkenntnisse und Medikamente veröffentlicht werden. Patienten, die sich das Special neu herunterladen, sollen durch unseren Beitrag befähigt werden, die darin gemachten Aussagen kritisch zu bewerten.-
- 1
-

-
- Biologika
- Calcipotriol
-
(und 7 mehr)
Markiert mit:
-

Cosentyx und Taltz bestehen vor strengem Expertengremium
Claudia Liebram erstellte ein Artikel in Secukinumab (Cosentyx)
Die Medikamente Cosentyx und Taltz haben einen beträchtlichen Zusatznutzen für Psoriasis-Patienten – aber nicht für alle. Das hat das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen jetzt erklärt. Cosentyx im Vergleich zu Fumaderm Fangen wir mit Cosentyx an: Da ging es den Experten um einen Vergleich mit dem Medikament Fumaderm. Der Hersteller Novartis hatte dafür eine Studie mit dem Namen Prime vorgelegt. Nach Analyse der Daten meint das IQWIG: "Gegenüber Fumaderm zeigt Secukinumab (der Wirkstoff in Cosentyx) sehr große positive Effekte bei den Remissionen." Sprich: Bei den Studienteilnehmern zeigten sich sehr deutliche Besserungen der Schuppenflechte. Außerdem fanden die IQWIG-Experten, dass Cosentyx bei der Lebensqualität (in Bezug auf ihre Gesundheit) punktet. Hinzu kamen für sie "Hinweise auf einen geringeren Schaden bei einigen Nebenwirkungen". Sprich: Manche Nebenwirkungen setzen dem Betroffenen weniger zu. Fazit der Experten ist "ein Hinweis auf einen beträchtlichen Zusatznutzen von Secukinumab bei Patienten, für die eine systemische Therapie geeignet ist." Das heißt, dass Cosentyx bei denen, für die eine innerliche Therapie infrage kommt, mehr bringt als Fumaderm. Taltz im Vergleich zu Stelara Taltz wurde schlussendlich mit dem Medikament Stelara verglichen. Der Hersteller Lilly hatte zwar zwei Studien eingereicht, eine davon erkannte das IQWIG aber nicht an: Dort waren auch Patienten beteiligt, die vorher schon einmal eine Lichttherapie bekommen hatte, und die wertet das IQWIG als innerliche (sogenannte systemische) Therapie. In der verbleibenden einen Studie namens IXORAS war nach sechs Monaten Anwendung von Taltz erhoben worden, wie sehr sich die Schuppenflechte und alle Begleitumstände verändert hatten. Wenn es um die Morbidität geht, bescheinigen die IQWIG-Experten dem Medikament einen beträchtlichen Zusatznutzen. Die Lebensqualität der Teilnehmer hatte sich in der Studie zwar auch verbessert, alles in allem aber reichte das in diesem Bereich aber nur für die Bescheinigung eines "geringen Zusatznutzens" aus. Allerdings sehen die Experten auch "einen Hinweis auf einen höheren Schaden im Endpunkt Allgemeine Erkrankungen und Beschwerden am Verabreichungsort gegenüber, der aber die positiven Effekte nicht infrage stellt". Das Fazit der Prüfer lautet: Heißt: Wer schon einmal eine innerliche Therapie gegen seine Schuppenflechte hatte, die aber nicht genügend wirkte, könnte von Taltz profitieren. Einen Tipp haben die Prüfer noch, und das nicht nur auf die beiden konkreten Fälle bezogen: Ihrer Meinung nach wäre es für künftige Studien gut, wenn dabei nicht nur nach irgendwieviel Wochen an einem Tag festgehalten wird, wie es um die Schuppenflechte steht. Die Experten wünschen sich, dass über den gesamten Studienzeitraum immer wieder erhoben wird, wie es dem Patienten geht – also der Verlauf über die ganze Zeit. Sie glauben, dass es typischer für die Psoriasis wäre, wenn das Auf und Ab der Erkrankung auf diese Weise deutlicher würde. "So würden auch vorübergehende Schübe und anhaltende Verbesserungen oder Verschlechterungen sichtbar, die für die Patienten im Grunde wichtiger sind als ihr Befinden an einem einzelnen Stichtag“, erklärt der stellvertretende IQWIG-Leiter Stefan Lange. Und jetzt? Das IQWIG lieferte seine Bewertung jetzt beim Gemeinsamen Bundesausschuss ab. Der nämlich beschließt auf Grundlage so einer Bewertung, wie viel besser die Medikamente gegenüber anderen wirklich sind. Schlussendlich geht es darum, wie viel Geld der Hersteller für sein Medikament verlangen darf – wie viel teurer es sein darf als bisherige Arzneimittel. Erfahrungen von Patienten mit Cosentyx und Taltz In unserer Community tauschen sich Betroffene über ihre Erfahrungen mit dem Medikament Cosentyx aus. Dort gibt es auch erste Berichte über Erfahrungen mit Taltz, das in Deutschland aber noch nicht so lange auf dem Markt ist. Mehr zum Thema Presseinformation vom IQWIG zur Nutzenbewertung von Secukinumab und Ixekizumab Cosentyx – was ist das und wie wird es angewendet? Taltz – was ist das und wie wird es angewendet?-
- Cosentyx Erfahrungen
- Fumaderm
-
(und 5 mehr)
Markiert mit:
-
Das Medikament Fumaderm ist in Deutschland eines der am meisten verschriebenen innerlichen Medikamente bei Psoriasis. Offiziell ist es für die Behandlung ab 18 Jahren zugelassen. Künftig sollen auch Kinder und Jugendliche damit therapiert werden können. Dafür läuft seit einigen Jahren in mehreren deutschen Kliniken die KiFuDerm-Studie, deren Ergebnisse noch ausstehen. Jetzt wurden Daten von Kindern und Jugendlichen veröffentlicht, die in der Vergangenheit „off-label“ mit Fumarsäureestern behandelt wurden. Bislang gibt es für die innerliche Therapie von Psoriatikern unter 18 Jahren keine Standard-Therapie, sondern lediglich eine Empfehlung: Zuerst sollen Methotrexat und Ciclosporin zum Einsatz kommen. Als Alternative werden Fumarsäureester (FSE) und Retinoide genannt – letztere jedoch erst im Jugendalter. Das Biologic Enbrel darf ab sechs Jahren angewendet werden, wenn eines der zuvor genannten Medikamente ausprobiert wurde oder aus einem triftigen Grund nicht verwendet werden darf. Einsatz ohne Zulassung oft mangels Alternativen In den vergangenen Jahren wurde diese Altersgruppe außerhalb der Zulassung („off-label“) trotzdem mit Fumaderm behandelt. Daten dieser Patienten wurden von Forschern um Professor Kristian Reich ausgewertet. Sie wollten wissen, wie wirksam und sicher das FSE -Gemisch in der Langzeittherapie in dieser Altersgruppe ist. Dazu lagen ihnen Angaben von 127 Patienten zwischen 6 und 17 Jahren vor. Sie alle hatten eine mittelschwere bis schwere Psoriasis und waren in mehreren Zentren oder Arztpraxen bis zu drei Jahre lang mit FSE behandelt worden. Dabei hatten sie maximal vier Tabletten pro Tag eingenommen. 66 Prozent dieser Kinder und Jugendlichen hatten FSE ein Jahr lang genommen, die anderen hatten zwischenzeitlich abgebrochen. Nach zwei Jahren blieben noch 39 Prozent übrig, nach drei Jahren 24 Prozent. Fast 60 Prozent dieser jungen Teilnehmer verwendeten zusätzlich zu Fumaderm Hautpflegeprodukte oder äußerliche Medikamente (wirkstoffhaltige Cremes, Salben o.ä.). Ergebnisse Die Ärzte sollten beurteilen, wie sich Schwellung, Schuppung und Rötung der Psoriasis bei den jungen Patienten durch FSE verändert haben. Dieser so genannte PGA verbesserte sich nach drei Monaten bei 36,4 Prozent und nach sechs Monaten bei 50,0 Prozent von ursprünglich 2,7 auf unter 1. Im Durchschnitt war der Wert nach 36 Monaten (drei Jahre) bei den Verbliebenen um die Hälfte auf 1,3 gesunken. Die Ausbreitung und der Schweregrad der Psoriasis (PASI) verbesserten sich durch FSE um 75 Prozent (PASI 75) nach drei Monaten bei 18,9 Prozent und nach sechs Monaten bei 30,4 Prozent. Eine Verbesserung um 90 Prozent (PASI 90) trat bei 7,6 Prozent nach drei Monaten, bei 10,9 Prozent nach sechs Monaten auf. Das Ausmaß des Hautbefalls (BSA) verbesserte sich durch FSE von anfangs 18,2 nach nach drei Monate auf 9,1 und nach sechs Monaten auf 7,6. Nach 36 Monaten betrug der Durchschnittswert bei den Verbliebenen 6,6. Sicherheit und Nebenwirkungen Fumaderm ist für erwachsene Patienten oft ein harter Brocken wegen der Nebenwirkungen, vor allem zu Beginn der Therapie. Das war bei den Youngstern nicht anders: Bei 29,1 Prozent wurden "unerwünschte Ereignisse" während der FSE–Therapie registriert. Am häufigsten waren das Magen-Darm-Beschwerden und Hitzewallungen ("Flushs"). 11,8 Prozent der jungen Patienten brachen die FSE-Therapie deshalb ab. Wie auch bei Erwachsenen veränderten sich bei den Kindern und Jugendlichen während der Langzeit-Therapie die Werte von Leukozyten, Lymphozyten und Gamma-Glutamyl-Transpeptidase (GGT). Das konnte von den Autoren jedoch nicht seriös bewertet werden, weil im Studienverlauf für immer weniger Patienten die Laborwerte dokumentiert wurden. Ob junge Patienten wegen riskanter Blutwerte aus der Therapie genommen wurden, sei nicht festhalten worden. Nebenwirkungen in Zahlen Ergebnisse einer ersten Studie zu Fumaderm im Kinder- und Jugendalter. Bei den 127 Teilnehmern zeigten sich folgende Nebenwirkungen: Beschwerden Zahl der Teilnehmer mit diesen Beschwerden in Prozent ausgedrückt Gastrointestinale Beschwerden (Magen-Darm) 33 25,43 Infektionen und Infestationen 4 2,97 Erkrankungen an Muskeln, Skelett oder Bindegewebe 2 1,58 Erkrankungen an Nieren oder Harnweg 2 1,58 Erkrankungen an Haut und Unterhaut 1 0,79 Erkrankungen an Gefäßen (Flush) 10 7,87 Fazit Fumarsäureester hätten bei den beteiligten Kindern und Jugendlichen „eine deutliche Verbesserung im Schweregrad der psoriatischen Hautläsionen" bewirkt; besonders deutlich nach den ersten sechs Monaten. Danach verbesserte sich der Hautzustand bei den meisten nur noch langsam. Die empfohlene Dosisierung für Erwachsene wäre auch für diese Altersgruppe wirksam und verträglich. Allerdings sind die Autoren der Studie bewusst vorsichtig, diese Ergebnisse für allgemeingültig zu erklären: "In dieser Studie hat ein geringer Teil der Patienten die Fumarsäureester länger als 12 Monaten erhalten", schreiben sie. Weshalb innerhalb von drei Jahren 76 Prozent der Kinder und Jugendlichen nicht mehr damit behandelt wurden, konnte den Daten nicht entnommen werden. Ihre möglichen Erklärungen: Die Psoriasis könne in diesem Alter auch ohne Therapie längere Zeit wegbleiben. Außerdem wollten Eltern oft, dass innerliche Therapien bei ihren Kindern so kurz wie möglich angewendet werden. Ausdrücklich verwiesen wird auf die laufende klinische Studie. Im Gegensatz zur nachträglichen (retrospektiven) Datenerhebung in der vorliegenden Veröffentlichung werden bei der KiFuDerm-Studie die Daten von Anfang an (prospektiv) erhoben und mit Placebos verglichen. Die Studie "Retrospektive Datenerhebung der Psoriasis-Behandlung mit Fumarsäureestern bei Kindern und Jugendlichen in Deutschland" (KIDS FUTURE-Studie) erschien im Januar 2016 im Journal der Deutschen Dermatologischen Gesellschaft (JDDG).
-
- Fumaderm
- Psoriasis bei Jugendlichen
-
(und 1 mehr)
Markiert mit:
-

Fumaderm: Rote-Hand-Brief listet wichtige Tipps auf
Claudia Liebram erstellte ein Artikel in Dimethylfumarat
Wer wegen seiner Schuppenflechte das Medikament Fumaderm einnimmt, kann (!) eine PML entwickeln – eine progressive multifokale Leukenzephalopathie. In einem Rote-Hand-Brief erhalten Ärzte jetzt wichtige Tipps, wie das Risiko gesenkt werden kann. Wichtig zu wissen: Die PML ist eine sehr seltene Nebenwirkung. Und: Das Risiko kann gesenkt werden, wenn Arzt und Patient alle nötigen Kontrolluntersuchungen vornehmen und rechtzeitig reagieren, wenn Probleme auftreten. Vor der Therapie mit Fumaderm Vor Beginn der Therapie mit Fumaderm sollte der Arzt demnach ein "großes Blutbild" inklusive Differenzialblutbild machen. Dabei sollte auch die Zahl der Blutplättchen bestimmt werden. Liegen die Werte außerhalb der Norm, sollte mit der Therapie nicht begonnen werden. Der Arzt soll den Patienten über das Risiko der PML aufklären. Dem Betroffenen sollten auch die Symptome einer PML erläutert werden – und, was er machen soll, wenn er die Symptome bei sich bemerkt. Während der Therapie mit Fumaderm Alle vier Wochen sollte ein großes "Blutbild" gemacht werden – wieder mit einem Differenzialblutbild und der Ermittlung der Blutplättchenzahl. Auf diese Zahl nämlich kommt es an: Bei einer Lymphozytenzahl unter 500/μl sollte die Therapie sofort abgebrochen werden. Bei einer Lymphozytenzahl zwischen 500/μl und 700/μl sollte die Fumaderm®-Dosis halbiert werden. Nach vier Wochen ist auf jeden Fall wieder eine Blutkontrolle fällig. Ist dann die Zahl der Lymphozyten noch immer unter 700/μl, sollte die Therapie beendet werden. Sonst nämlich kann laut dem Rote-Hand-Brief "das Risiko einer opportunistischen Infektion einschließlich PML nicht ausgeschlossen werden.". Der Arzt soll außerdem andere mögliche Ursachen ausschließen, die zu einer geringen Lymphozytenzahl führen könnten. Auf Lymphopenie und PML achten Ist die Lymphopenie – also die andauernde zu geringe Zahl von Lymphozyten – eingetreten, müssen Arzt und Patient auf Anzeichen und Symptome von Infektionen achten. Sorgen machen sollten dann neu auftretende Symptome im neurologischen Bereich, also zum Beispiel Bewegungsstörungen, kognitive Probleme ("Denkstörungen") oder psychiatrische Anzeichen. Wird eine PML vermutet, sollte sofort Schluss mit Fumaderm sein. Weitere "neurologische und radiologische Untersuchungen" sind dann angesagt. Ärzte finden all diese Hinweise in besagtem Rote-Hand-Brief und in der Fachinformation zu Fumaderm. Nebenwirkungen von Fumaderm können von Ärzten gemeldet werden. Aber auch jeder Patient oder Angehörige kann eine solche Meldung erstatten. Andersherum kann in der UAW-Datenbank auch danach gesucht werden, welche Nebenwirkungen zu Medikamenten gemeldet wurden. In einem Rote-Hand-Brief werden Ärzte jetzt darüber informiert, wie sie das Risiko eingrenzen. Absender des Briefes ist der Hersteller, abgestimmt ist er mit dem Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM).-
- Fumaderm
- Fumaderm Nebenwirkungen
-
(und 1 mehr)
Markiert mit:
-
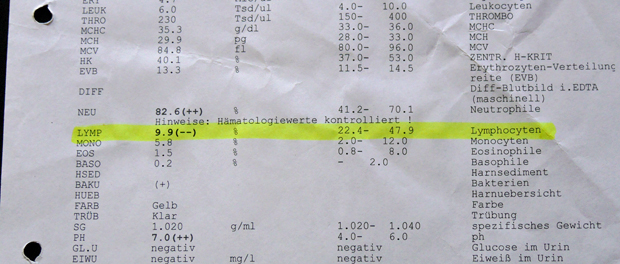
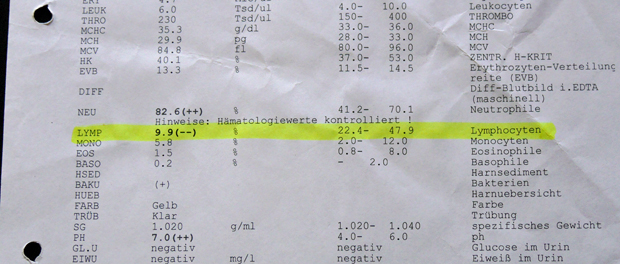
Längst bekannte Werte, die aber lange Zeit nur Empfehlungen darstellten, wurden nach 2015 offiziell in die Fachinformation aufgenommen. Damit wurden sie für Ärzte verbindlich. In der Oktober-Ausgabe des arznei-telegramms im Jahr 2015 wurde auf eine aktualisierte Fumaderm-Fachinformation vom Juli 2015 hingewiesen. Die nennt einen Grenzwert von 700 Lymphozyten pro Mikroliter (<700/μl). Sinkt die absolute Lymphozytenzahl unter diesen Wert, muss die Dosis halbiert werden. Wenn der Wert nach 2 bis 4 Wochen nicht ansteigt, soll das Medikament unbedingt abgesetzt werden. Ebenfalls schreibt Biogen deutlich in der Fachinformation vor, dass die Therapie sofort abgebrochen werden muss, wenn im Blut weniger als 500 Lymphozyten pro Mikroliter (<500/μl) enthalten sind. Ärzte, die sich an der Psoriasis-Leitlinie orientiert haben, kannten diese Werte schon seit Jahren. Leitlinien haben aber lediglich einen empfehlenden Charakter, spiegeln jedoch die Erfahrung der Fachärzte wider. Bis in 2013 die ersten PML-Fälle gemeldet wurden, spielten diese Grenzwerte in der öffentlichen Diskussion keine wesentliche Rolle. Seitdem wurde PML, als gefährliche Nebenwirkung von Dimethylfumarat, damit erklärt, dass weiterbehandelt worden sei, obgleich eine "schweren Lymphopenie" vorgelegen habe. Das arznei-telegramm weist darauf hin, dass der international übliche Wert für eine schwere Lymphopenie 500/µl ist. So sind möglicherweise die meisten weiteren PML-Fälle durch Dimethylfumarat zu erklären. Erst jetzt wurden die Grenzwerte aus den Leitlinien in die Fachinformation für Fumaderm übernommen. Dadurch müssen sie verbindlich berücksichtigt werden. Das arznei-telegramm kritisiert – nicht zum ersten Mal – dass das Bundesinstitut für Arzneimittelsicherheit (BfArm) viel zu lange gebraucht habe, bis die Produktinformation durch den Hersteller geändert wurde. Drei Monate nach Veröffentlichung dieser aktualisierten Fachinformation, also im Oktober 2015, hat ein Ausschuss der Europäischen Arzneimittel Behörde (EMA) diesen Grenzwert übernommen. Unter dem Titel "Aktualisierte Empfehlungen, um das Risiko der seltene Gehirninfektion PML unter Tecfidera zu minimieren. Ähnliche Empfehlungen gelten für andere Fumarat Medikamente" heißt es für Fumaderm und Psorinovo außerdem: „Während der Behandlung sollten alle 4 Wochen die Blutzellen gezählt werden". Diese Empfehlung geht an die Europäische Kommission, damit sie in der gesamten EU rechtsverbindlich wird. Interessant ist in diesem Papier des EMA-Ausschusses folgender Satz: Die Überwachung der weißen Blutkörperchen habe „auf der Grundlage der Beweise in den Fallberichten über PML bei Fumaderm“ zu erfolgen. Das müsste eigentlich bedeuten, dass die Forderung der Kieler Neurologen nach erweiterten Blutbild-Kontrollen umgesetzt wird. Sie gehen davon aus, dass Dimethylfumarat vor allem die Lymphozyten-Untergruppen CD4+ und die CD8+ verringert. Die aber sind besonders darauf spezialisiert, das PML-verursachende JC-Virus zu bekämpfen. Die Blutbildkontrolle auf diese Untergruppen auszuweiten wird aber in der Empfehlung der EMA nicht gefordert. Wie ist dann aber diese Aussage zu verstehen? Tipps zum Weiterlesen Blutbild bei Fumaraten muss erweitert werden vom 18.09.15 Fumaderm: Wann besteht ein Risiko? vom 14.04.15 Fehlende Sicherheit bei Fumaderm? vom 14.04.15
-
Die bisherige Blutbild-Kontrolle bei Patienten, die ein Medikament mit dem Wirkstoff Dimethylfumarat einnehmen (wie Fumaderm oder Tecfidera), ist nicht für alle Patienten sicher genug. Das ist das Ergebnis einer wissenschaftlichen Veröffentlichung von überwiegend deutschen Medizinern im Juni 2015. Sie muss nach Meinung der Experten unbedingt erweitert werden. Mit den bisherigen Verfahren könne es in sehr seltenen Fällen passieren, dass sich die lebensgefährliche Erkrankung Progressive Multifokale Leukoenzephalopathie (PML) entwickelt, ohne dass die bekannten Messwerte das signalisieren. Gleichzeitig seien Ärzte und Patienten aufgefordert, auf neurologische oder epileptische Symptome zu achten, denn solche Funktionsstörungen könnten ebenfalls ein Hinweis auf eine PML sein. Ein völlig anderer Weg wäre die vorsorgliche Impfung von gefährdeten Patientengruppen gegen PML. Die Autoren sind keine Dermatologen, sondern Neurologen. Sie schildern den Fall eines Schuppenflechte-Patienten, der zweieinhalb Jahre mit Fumaraten behandelt wurde. In dieser Zeit wurde erst die linke Gesichtshälfte taub, dann kribbelte und schließlich schmerzte sie. Innerhalb weniger Wochen breiteten sich diese Symptome auf den linken Arm und dann auf die gesamte linke Hälfte seines Körpers aus. Der Patient litt an Bewegungsstörungen und epilepsie-ähnlichen Anfälle. Beim MRT zeigte sich rechts eine Schädigung im Hirnstamm. Keine besorgniserregenden Werte Trotz gründlicher Analysen in zwei voneinander unabhängigen Laboren wurden keine entzündlichen, infektiösen Ursachen gefunden. Die Lymphozytenzahl war nicht besorgniserregend (500-1000/mm3); typische Merkmale für einen aktiven JV-Virus als Verursacher der PML gab es nicht (CSF JCV PCR-negativ). Erst eine Probe des Gehirns (Biopsie) bestätigte, dass der Patient eine PML hatte – zwei Jahre nachdem die ersten Symptome aufgetreten waren. Das Phänomen, dass Patienten an PML erkranken, aber die typische Marker dafür nur in sehr niedriger Anzahl oder gar nicht festgestellt werden konnten, sei schon länger bei Patienten mit Multipler Sklerose (MS) und AIDS beobachtet worden. Das schreibt einer der der Autoren, Dr. Igor J. Koralnik. Alle diese Patienten seien mit Medikamenten behandelt worden, die das Immunsystem deutlich abschwächen (Immunsuppressiva). PML-Fälle nach Dimethylfumarat untersucht Der Neurovirologe hat alle bisherigen Veröffentlichungen ausgewertet, in denen über PML-Fälle berichtet wurde, die durch Fumarate verursacht wurden. Eine Erklärung dafür fand er in einer Studie des Fumarat-Experten Professor Altmeyer von 1998: Fumarsäureester zerstören gerade diejenigen T-Lymphozyten besonders stark, die darauf spezialisiert sind, das PML-verursachende JC-Virus zu bekämpfen. Das sind die so genannten CD4+ - und die CD8+ - T-Zellen. Vor allem die CD8+ - T-Zellen seien, so Dr. Koralnik, von entscheidender Bedeutung. Aber gerade sie werden durch Fumarate fast zu 90 Prozent ausgeschaltet. Es gäbe aktuelle Zahlen von MS-Patienten, die mit Fumaraten behandelt wurden: 6,6 Prozent würden eine schwere Lymphopenie entwickeln. In dieser Gruppe wurde die kritische Menge von 200 Stück/mm3 bei den CD4+ - T-Zellen von 9 Prozent unterschritten, bei den CD8+ - T-Zellen aber von 54 Prozent der Patienten. Gesamtzahl der Lympthozyten okay, aber Untergruppe gering Es kann also vorkommen, dass es von den PML-entscheidenen T-Zellen-Untergruppen zu wenig gibt, obwohl die Gesamtzahl der Lymphozyten im grünen Bereich liegt. Das hängt auch davon ab, wie hoch ihre Anzahl bei Beginn der Therapie war. Dr. Koralnik vermutet, dass knapp 2 Prozent der Patienten mit schwerer Lymphopenie schon von Anfang zu wenig davon gehabt haben – trotz ansonsten normaler Leukozyten- und Lymphozyten-Menge. Deshalb müsste vor Beginn jeder Therapie mit einem Fumarat die Anzahl dieser T-Zellen-Untergruppen ermittelt und regelmäßig beobachtet werden. Es reiche auch nicht aus, lediglich eine Gesamtzahl der CD4+ - und CD8+ - T-Zellen zu kennen. Beide seien „Gedächtnis-T-Zellen“, die jede auf ihre Weise angesprochen werden, wenn der JC-Virus aktiv wird. Es seien hauptsächlich die CD8+ - T-Zellen, die JCV infizierte Zellen erkennen und zerstören. Deshalb müsse ihr Anteil hoch genug sein. Nur so könne über die gesamte Behandlung mit einen Fumarat eingeschätzt werden, ob ein PML-Risiko bestünde. JC-Virus kann auch Entzündungen im Großhirn hervorrufen Epileptische Anfälle seien in seiner Klinik bei knapp 20 Prozent derjenigen beobachtet worden, die an PML erkrankt waren, so Koralnik. Diese Anfälle seien durch das aktivierte JC-Virus verursacht. Das könne nicht nur eine PML hervorrufen, sondern auch Nervenfasern zerstören und Entzündungen in der Großhirn-Rinde bewirken. Vermutlich 40 bis 60 Prozent der Erwachsenen tragen das JC-Virus in sich. Ein intaktes Immunsystem hält es in Schach. Aber bei immungeschwächten Patienten kann es wieder aktiv werden. Insofern seien JC-Virus-verursachte Krampfanfälle ein zusätzlicher Hinweis auf eine mögliche PML-Erkrankung. Patienten und Ärzte weiterbilden Die Autoren meinen, es sei notwendig, Patienten und Ärzten weiterzubilden. Sie fordern, bisherige Diagnose-Algorithmen und Strategien zur Risikominderung zu überarbeiten. So sei der Grenzwert von 500/mm3 absoluter Lymphozyten „kein guter Indikator“ um das PML-Risiko einzuschätzen. Der Neurologe solle PML immer auch dann als mögliche Verdachtsdiagnose berücksichtigen, wenn es bei dieser Patientengruppe neurologische Auffälligkeiten, Veränderungen im Gehirn-MRT und Anfälle gibt. In bestimmten Fällen könnten PML-Schädigungen im MRT durch Kontrastmittel sichtbar gemacht werden, vor allem wenn das Medikament abgesetzt ist. Am sichersten sei aber eine Hirn-Biopsie. Vermutlich sei PML in der Vergangenheit bei Psoriasis-Patienten übersehen worden, weil man dachte, nur schwer immungeschwächte Patienten wären davon betroffen. Das wird durch einen weiteren Fall bestätigt, der im Juli 2015, von Tübinger Neurologen veröffentlicht wurde. Die aktuellen Entdeckungen bei Psoriatikern könnten damit zusammenhängen, dass die Ärzte durch die Vielzahl der PML-Fälle bei MS-Patienten aufmerksamer geworden sind. Ziel müsse es sein, diese lebensgefährliche Krankheit besser zu diagnostizieren, zu bewältigen und letztlich zu verhindern, dass sie bei Patienten auftritt, die mit Fumaraten behandelt werden. Zu dimethylfumarathaltigen Arzneimitteln läuft seit Dezember 2014 ein so genanntes "Worksharing-Variation-Verfahren" auf europäischer Ebene. Damit soll eine EU-weite, einheitliche Fachinformation erarbeitet werden. Auf der Seite des Bundesinstituts für Arzneimittel und Medizinprodukte erfährt man, dass in der Produktinformation von Fumaderm auf die mögliche Nebenwirkung einer PML hingewiesen werden sollte. Außerdem läuft nach unseren Informationen zurzeit ein Verfahren wegen der Sicherheit von Tecfidera® im Gemeinsamen Bundesausschuss. Es ist zu hoffen, dass in beiden Institutionen darauf gedrungen wird, die Blutbildkontrollen zu erweitern. Vorsorgliche Impfung gegen PML? Einen völlig anderen Weg schlägt ein internationales Team von Neurologen der Universität Zürich in einer Veröffentlichung vom 24.9.2015 vor. Die Antikörper von Patienten, die an PML erkrankt sind, würden häufig das aktivierte JC-Virus nicht erkennen. Es ist den Forschern gelungen, einen Impfstoff zu entwickeln, mit dem "möglicherweise" vorsorglich gegen die PML geimpft werden kann. Denkbar sei, dass damit sogar eine PML behandelt werden könne, wenn das Gehirn bereits infiziert ist. Bei Mäusen wie auch bei einer PML-Patientin konnte damit die Antikörperantwort so verstärkt werden, dass das JC-Virus rasch vernichtet wurde. Dank an Dr. Thorsten Bartsch für seine Hinweise auf einige "Unschärfen". Weiterlesen: Fumaderm: Rote-Handbrief listet wichtige Tipps auf vom 24.11.15 Fumaderm – Wissenschaft widerspricht Praxis vom 13.09.15 Fumaderm-Therapien langfristig ausgewertet vom 18.05.15 Fumaderm: Wann besteht ein Risiko? vom 14.04.15 Fehlende Sicherheit bei Fumaderm? vom 14.04.15 Rote-Hand-Brief wegen Nebenwirkungen von Fumaderm vom 26.06.13 Kommentar: Fumaderm fehlt es an Forschung vom 27.04.13 Schwere Nebenwirkung von Fumaderm und Psorinovo berichtet vom 25.04.13 arznei-telegramm geteilter Meinung über Fumaderm vom 25.04.13 Fumarate – in Konsumgütern verboten, als Arzneistoff erlaubt vom 15.12.11
-
- Fumaderm
- Fumaderm Nebenwirkungen
-
(und 1 mehr)
Markiert mit:
-
Die weltweit anerkannte Cochrane Collabration hat nach wissenschaftlichen Studien gesucht, die beweisen, wie gut Fumarsäureester bei Psoriasis hilft. Das Ergebnis ist ernüchternd, wenn auch nicht überraschend: Die Beweiskraft sei im Vergleich zum Placebo niedrig und zu Methotrexat sogar sehr gering. Langzeitwirkungen seien überhaupt nicht erforscht, schreiben die Experten. Dem widersprechen die Praktiker. So berichteten im Mai 2015 Mediziner der Universitäts-Hautklinik Bochum, dass bei ihren Patienten auch nach 12 Jahren die (gute) Wirkung von Fumaderm noch anhalte, ohne schwere Nebenwirkungen. Vor allem aber wegen aktuell bekannt gewordener, möglicher gefährlicher Nebenwirkungen des Hauptwirkstoffes sind wissenschaftliche Studien trotzdem dringend erforderlich. Cochrane-Gesellschaft untersucht Fumararsäureester Die Cochrane Collabration ist ein globales Netzwerk von Medizinern und Ärzten, das medizinische Therapien bewertet. Es ist bekannt für seine völlige Unabhängigkeit. Aufsehen erregten zum Beispiel die Aussagen zu Tamiflu in 2014: Als der Pharmakonzern Roche endlich alle Studiendaten herausrückte, stellte sich heraus, dass das Medikament fast nutzlos ist und mehr Nebenwirkungen hat als bis dahin angenommen. Für dieses Mittel hatten aber viele Staaten Millionen ausgegeben, um gegen die Schweinegrippe gewappnet zu sein. Im August 2015 veröffentlichte dieses Netzwerk das Ergebnis seiner Recherche zu Fumarsäureestern (FSE). Alle wichtigen Datenbanken und Tagungsveröffentlichungen wurden nach randomisierten kontrollierten Studien durchsucht. Nur die – so die evidenzbasierte Medizin (ebM) – könnten nachweisen, dass eine medizinische Behandlung wirksam ist. Bis zum 7. Mai 2015 waren das weltweit lediglich sechs Studien (zwei vollständige Berichte, zwei Zusammenfassungen, eine Kurzmitteilung und ein Brief) mit insgesamt 544 Teilnehmern. Alle sechs Studien, so die Cochrane-Wissenschaftler, hätten berichtet, dass sich die Psoriasis durch FSE verringert habe. Man könne aus den Daten interpretieren, dass FSE gegenüber Placebos einen PASI 50 erreiche – das heißt, dass die Psoriasis um die Hälfte zurückgeht. Bessere Ergebnisse wie etwa ein PASI 75 würden zwar in zwei Studien genannt, könnten aber statistisch nicht bestätigt werden. In keiner der Studien sei PASI 90 gemessen worden, so die Cochrane-Experten. In einer Studie erwies sich Methotrexat (MTX) zwar dem FSE überlegen. Aber diese bessere Wirkung des MTX hob sich nach statistischen Bereinigungen wieder auf. Zahl der Studien-Abbrecher unklar Es sei nicht zu ermitteln gewesen, wie hoch der Anteil von Abbrechern wegen Nebenwirkungen gewesen sei. In einer Studie hätten Patienten durch Fumarsäureester fast fünf Mal häufiger starke Nebenwirkungen entwickelt als in der Placebo-Vergleichsgruppe. Die häufigsten waren Durchfall und Bauchkrämpfe, Flushs (Hitzewallungen), rückgängig zu machende Proteinverluste über den Urin und erhöhte Werte von weißen, eosinophilen Blutzellen. Ernsthafte Nebenwirkungen seien während der 12 bis 16 Wochen Studiendauer nicht aufgetreten. Alle sechs Studien bzw. Berichte wurden hinsichtlich ihrer Beweiskraft als „mäßig“ oder „gering“ bzw. „sehr gering“ qualifiziert. Bis auf zwei Studien hätten zu wenig Patienten daran teilgenommen, so dass Zufallsergebnisse möglich seien. Darüber hinaus hätte es aus heutiger Sicht sehr viele Ungenauigkeiten und nicht vergleichbare Daten gegeben. Die meisten Untersuchungen seien vor Jahrzehnten durchgeführt oder unvollständig erfasst worden. In mehreren Studien blieb unklar, ob die Beteiligten durch Verbindung zur Pharmaindustrie befangen gewesen sein könnten (Interessenkonflikte). Die Autoren fordern Studien, die nach heutigem wissenschaftlichen Standard nachweisen, wie FSE auf Psoriasis wirkt. Dazu gehören klare PASI-Erhebungen und geprüfte Lebensstandard-Fragebogen. Vor allem müssten die Beobachtungszeiträume länger sein bzw. nach einem längeren Therapiezeitraum wieder aufgenommen werden. Nur so könnten langfristig auftretende Nebenwirkungen erfasst werden. Kommentar Das Ergebnis ist keine Überraschung. Als Fumaderm 1995 in Deutschland gegen Psoriasis zugelassen wurde, wurde noch nicht verlangt, Wirkung, Nebenwirkung und Risiken durch aufwendige Studien zu belegen. Seit vielen Jahren ist Fumaderm (nur) in Deutschland ein „Blockbuster“: Es ist das Medikament, das bei der innerlichen Therapie der Psoriasis am meisten verschrieben wird. Hautärzte und Patienten bestätigen täglich in der Praxis, dass es gut wirkt. Umfragen wie die erwähnte aus Bochum bekräftigen diese Erfahrungen. Bei so viel praktischen Erfolgen gäbe es eigentlich keinen Grund, weshalb der Hersteller Biogen jetzt noch aufwendige, teure Studien in Auftrag geben soll. Wenn da nicht die Kritiker mit ihren seit Jahren geäußerten Zweifeln wären. Das sind vor allem die Mediziner der Stiftung Warentest, des arznei-telegramms und der Zeitschrift „Gute Pillen – schlechte Pillen“. Deren Bewertungen haben Gewicht, weil sie zu den selten gewordenen, absolut (Pharma) Unabhängigen zählen. Sie fordern seit langem genau solche Studien, wie sie jetzt im Sommer 2015 ebenfalls die anerkannte Cochrane Collabration anmahnt. PML erkennen, verhindern oder minimieren Dabei sollte es aus unserer Sicht vorrangig darum gehen, die offensichtlichen Nebenwirkungen von Fumaderm zu erforschen: Bei welchen Patientengruppen treten welche auf? Bei wem sind sie dauerhaft, bei wem vorübergehend und wie lange? Wissenschaftlich ist ebenfalls unklar, bei welcher Lymphozyten-Zahl (und eventuell welcher Untergruppe) die Therapie abgebrochen werden muss. Und aktuell, durch welche weitere Maßnahmen das Risiko einer lebensbedrohlichen PML durch den eigentlichen Wirkstoff in Fumaderm, Dimethylfumarat (DMF), erkannt, verhindert oder minimiert werden kann. Seit 2013 werden verstärkt PML-Fälle bei Fumaderm-Patienten bekannt. Der Hersteller Biogen verweist darauf, dass Patienten keine Gefahr droht, wenn sie regelmäßig ihre Lymphozyten-Werte überprüfen lassen. Für die große Mehrheit reicht das aus. Aber in extrem seltenen Fällen (!!!) ist das fraglich geworden: Im Mai 2015 wurde der Fall einer niederländischen Psoriasis-Patientin veröffentlicht, die ohne zu geringe Lymphozytenwerte an PML gestorben ist. Sie wurde mit DMF behandelt. Aus Deutschland wurde im Juni 2015 der Fall eines weiteren Psoriasis-Patienten bekannt, der ebenfalls mit DMF behandelt wurde. Er ist an PML erkrankt, trotz normaler Lymphozyten-Anzahl und obgleich zwei Labore keine entsprechenden PML-Marker im Blut fanden. Genau dieses Phänomen ist vorher schon bei Patienten mit Multipler Sklerose beobachtet worden, die mit Tysabri (Natalizumab) behandelt wurden. Darüber berichten wir demnächst an anderer Stelle ausführlich. Evidenzbasierte Studien zu Fumarsäureester gefordert Die Forderung der Cochrane Collabration nach evidenzbasierten Studien wird durch diese aktuellen Fälle bekräftigt: Ärzte wie Patienten wollen klar wissen, worauf sie achten müssen, um dem Verdacht auf PML nachzugehen. Im April 2015 wurden mehrere PML-Fälle unter Fumaderm bekannt. Bis heute hat der Hersteller nicht veröffentlicht, wie es dazu kommen konnte. Zwei Jahre zuvor wurden drei PML-Fälle unter Fumaderm noch mit "Behandlungsfehlern" erklärt. Die Tatsache, dass sich PML bei (extrem wenigen!) Fumarat-Patienten auch ohne auffällige Blutwerte und ohne PML-Marker entwickeln kann, wurde bisher stillschweigend übergangen. Stattdessen hat man dem Psoriasis-Netz vorgeworfen, mit seinen Berichten die Patienten zu verunsichern. Patienten und Ärzte sollten deutlicher als bisher detaillierte wissenschaftliche Studien zu Fumarsäureestern fordern.
-
Auf der Hautärzte-Tagung der DDG im Jahr 2015 wurde wieder einmal viel Interessantes rund um die Psoriasis berichtet: Auffällig ist der Wechsel hin zur Dauer-Therapie, nicht nur bei innerlichen Wirkstoffen. Selbst das Ausschleichen bei Kortison wurde in Frage gestellt. Inzwischen ist nachgewiesen, dass eine Psoriasis sich bessern kann, wenn die Mandeln entfernt oder Zahnfleisch-Entzündungen behandelt werden. Als schwer ausrottbarer Mythos gilt die Warnung vor Beta-Blockern. Fumaderm dagegen erwies sich in einer Untersuchung auch nach 12 Jahren als wirkungsvolles und sicheres Medikament. In Einzelfällen wurde Psoriasis als Berufskrankheit anerkannt. Alle zwei Jahre, um den 1. Mai herum, lädt die Fachgesellschaft der Hautärzte, die Deutsche Dermatologische Gesellschaft (DDG), zur Tagung ein. Viele Jahre fand das in Dresden statt, dieses Jahr aber im neuen CityCube Berlin. Wir dürfen dankenswerter Weise daran teilnehmen, um Informationen weiterzugeben, die Patienten interessieren könnten. Keine Behandlungspausen mehr? Für die Psoriasis galt bisher, dass nur bei Bedarf behandelt wird. Ist der Patient mehr oder weniger erscheinungsfrei, wird der Wirkstoff abgesetzt – bis zum nächsten Schub (Intervall-Therapie). So sind die meisten Hautärzte auch bei innerlich wirkenden Stoffe vorgegangen. Nur bei Fumarsäureester und Methotrexat gab es schon immer viele Patienten, die ohne Unterbrechung behandelt wurden. Bei den Biologika hieß es von Anfang an, dass sie dauerhaft gegeben werden sollten. Skeptiker verdächtigen die Pharmafirmen, sie würden dieses Vorgehen unterstützen, um noch mehr Präparate zu verkaufen. Der Sinneswandel beruht aber auf der relativ neuen Erkenntnis, dass die Entzündung der Psoriasis weitere schwere Krankheiten fördert. Deshalb haben viele Referenten gefordert, Psoriasis-Patienten „lebenslang“ zu behandeln – unabhängig davon, wie schwer sie betroffen sind. Um schwere Begleiterkrankungen zu verhindern oder abzumildern, so Professor Peter Altmeyer, solle die „risikoreiche Entzündungslast im Körper gering“ gehalten werden. Professor Matthias Augustin sprach sich bei einer schweren Psoriasis gegen jede Therapie-Pause aus. Professor Kristian Reich dagegen würde prüfen, ob der Wirkstoff niedriger dosiert oder in größeren Zeitabständen gegeben werden kann, wenn ein Patient ein Jahr erscheinungsfrei ist. Schon 2014 wurde in München für das äußerlich wirkende Daivobet Gel eine Erhaltungs-Therapie empfohlen. Auch wenn keine Plaques mehr vorhanden sind, sollten die bekannten Stellen 2x wöchentlich weiter behandelt werden. In einer Übersichtsarbeit wird dieses Vorgehen für die Kombination Calcipotriol und dem starken Kortison Betamethason als wirkungsvoll und kostengünstig herausgestellt. „Vermutlich“, so die Autoren, wirke das Calcipotriol der Hautverdünnung durch Kortison entgegen. Da sei bisher aber noch nicht nachgewiesen. Professor Reich bestätigte auf Nachfrage, dass man bei äußerlich angewendetem Kortison nicht mehr völlig ausschleichen sollte, wenn der Patient erscheinungsfrei geworden ist. Inzwischen gelte auch dafür, die Dosis zu reduzieren und den Zeittakt zu verlängern, aber nicht auf Null Kortison zu setzen. Sonst komme die Psoriasis schneller wieder. Aus der Behandlung des Atopischen Ekzems (Neurodermitis) wisse man, dass bleibender Kortison-Schäden nicht zu erwarten sind. Professor Altmeyer machte darauf aufmerksam, dass Biologika zwar dauerhaft eingesetzt werden, aber im Laufe der Zeit schwächer wirken würden. Niemand wisse bisher, was danach komme. Psoriasis fördert weitere Entzündungen Mandeln entfernen? Bisher wurde nur vermutet, dass eine Psoriasis sich verbessert, wenn die Mandeln entfernt werden. Jetzt weiß man mehr über die Zusammenhänge zwischen Mandeln und Haut. Wenn Streptokokken eine Mandelentzündung (Angina) verursachen, so wandern Linolsäuren (CLA) in die Haut, anstatt in die Leber oder die Nieren. Bei einem Drittel der Psoriatiker verschlechtert sich daraufhin der Hautzustand. Professor Ulrich Mrowietz wies auf eine aufwendige Untersuchung aus Island hin. Bei 70 Prozent der Psoriasis-Patienten verbesserte sich der PASI nach zwei Monaten deutlich, nach dem die Mandeln herausgenommen wurden. Bei niemanden wurde sie durch die Operation schlimmer. Das entspricht auch den Erfahrungsberichten in der Psoriasis-Community. In Südost-Asien sei das die erste Maßnahme bei der pustulösen Form an Händen und Füßen (Psoriasis pustulosa palmoplantaris). Professor Mrowietz meinte, HNO-Ärzte würden bei Erwachsenen nicht gerne die Mandeln entfernen. Vermutlich seien ihnen die Zusammenhänge zur Psoriasis noch nicht so bekannt. Vielleicht hilft ein Hinweis auf die Doktorarbeit einer HNO-Ärztin aus Aschersleben? Zahnfleisch-Entzündung behandeln? Es ist schon seit 1820 bekannt, dass Zahnfleisch-Entzündungen (Parodontitis) und Rheumatoide Arthritis miteinander zusammenhängen. Für die Psoriasis wird das erst seit einigen Jahren vermutet. Professor Mrowietz erklärte, dass sich bei der Parodontitis die gleichen Entzündungsparameter zeigen, wie bei der Psoriasis. Beide würden sich gegenseitig verstärken („triggern“). Die Entzündung finde in einer „hoch aktiven Zone mit kompetenten Immunsystem“ statt. Ihre schwere Form führe zu Knochenabbau und Zahnverlust. Psoriasis komme bei Patienten mit Parodontitis häufiger vor, als in der Normalbevölkerung. Auch umgekehrt konnte gezeigt werden, dass Psoriatiker eher gefährdet sind, daran zu erkranken. Raucher und Übergewichtige hätten ein zusätzliches Risiko. Viele merken nicht, dass sie eine Zahnfleisch-Entzündung haben. Typische Symptome fallen erst auf, wenn sie dauerhaft auftreten. Die Diagnose erfordert meist eine aufwendige Untersuchung mit einer Sonde. Wie bei anderen Begleiterkrankungen kann vermutet werden, dass eine Behandlung der Parodontitis auch die Psoriasis verbessert – und umgekehrt. Begleiterkrankungen (Komorbiditäten) Dr. Marc Alexander Radtke bezeichnet die Psoriasis als „Gatekeeper“ (Türhüter) für weitere Krankheiten. Selbst bei leichteren Formen seien Unterschiede im Immunsystem gefunden worden. Es gelte, Begleit-Erkrankungen früh zu erkennen und gezielt zu behandeln. Vor allem bei der Psoriasis arthritis gebe es nur ein kurzes Zeitfenster für Diagnose und Behandlung. Schon nach zwei bis vier Jahren entwickele ein bedeutender Teil der Patienten Schädigungen, die nicht mehr rückgängig gemacht werden könnten. Psoriatiker benötigten eine lebenslange Betreuung, um Komorbiditäten kontrollieren zu können. Sie sollten sich alle 12 Monate (bei schwerer Pso alle 6 Monate) auf eine Fettstoffwechsel-Störung (Lipid-Stoffwechsel-Störung = Dyslipidämie) untersuchen lassen. Außerdem regelmäßig nach Blut-Hochdruck (arterielle Hypertonie), Adipositas und Diabetes. Stress und Depression Professor Kai G. Kahl erklärte, dass bei der Depression fast die gleichen Begleit-Erkrankungen auftreten wie bei der Psoriasis. Er erklärte das neurobiologisch: Psoriatiker seien oft eingeschränkt bei den Aktivitäten des täglichen Lebens wie auch in ihren sozialen Beziehungen. Sie nähmen ihre Krankheit besorgt wahr und hätten Angst vor dem nächsten Schub. Das beeinflusse Psyche und Persönlichkeit und mache Stress. Wird der chronisch, ist das Gehirn nicht mehr in der Lage, die nötige Energie (Glukose) selbst aufzubringen und greift in den Insulin-Haushalt ein. Das wiederum fördert die Neigung zu kohlenhydrat- und fettreicher Ernährung, Alkohol- und Nikotin. Stress aktiviere die gleichen Botenstoffe, wie eine Entzündung und könne damit auf Dauer eine Depression auslösen. Bei den Hautkranken mit Depression, Ängsten und Selbstmordgefährdung stehen die Psoriatiker weit vorne. Aber auch die Entzündung der Psoriasis könne zur Depression führen – unabhängig vom Stress. Entsprechende Bio-Marker seien im Gehirn nachweisbar. Deshalb sei es denkbar, so Professor Kahl, dass die Therapie der Psoriasis ebenfalls eine Depression verbessere. Psychotherapeutisch biete sich, neben Medikamenten, eine Therapie des Akzeptierens und das Engagierens (Acceptance-and-commitment-treatment) an: „Du hast zwar eine Psoriasis, aber was hält dich davon ab, das zu machen, was du willst?“. Es gehe darum, die Menschen zu befähigen, trotz der Krankheit ihren eigenen Lebenssinn zu finden, d.h. gesund und zielgerichtet zu leben. Mythen über Medikamente Es müsse genau hingeschaut werden, so Professor Reich, ob ein Medikament gegen eine andere Krankheit die Psoriasis triggert. Genauso wenig wie Spinat besonders viel Eisen enthält, genauso wenig würden Beta-Blocker generell eine Psoriasis verursachen oder verschlimmern. Zwar wisse man das schon seit einigen Jahren, aber selbst in den aktuellen Psoriasis-Leitlinien würde das noch so behauptet. Tatsächlich aber würden Beta-Blocker eine Psoriasis nur in einzelnen Fällen verschlechtern. Bei Lithium, oft zur Behandlung von psychisch Kranken eingesetzt, sei es sehr zweifelhaft, ob es eine Psoriasis auslöst oder antreibt. Während der Wirkstoff Chloroquin, der gegen Malaria eingesetzt wird, deutlich auf die Psoriasis wirke. Erfahrungen von Menschen mit Schuppenflechte oder Psoriasis arthritis: Schau Dich in unserem Forum um. Fumaderm-Therapien langfristig ausgewertet Mediziner der Universitätsklinik Bochum hatten die Akten von 879 Patienten ausgewertet, die seit 12 Jahren mit Fumarsäureester (FSE) behandelt wurden. Das, so Dr. Heinrich Dickel, sei die erste Langzeit-Untersuchung, die länger als drei Jahre umfasst. Einige Patienten seien zusätzlich mit MTX oder UV-Licht behandelt worden. FSE habe über diese Zeit nicht an Wirkung verloren, unabhängig von der jeweiligen Psoriasis-Form. Wenn FSE abgesetzt und dann wieder eingesetzt wurde, wirkte es genau so gut wie vorher. Denn anders, als z.B. bei den Biologika, würden keine Anti-Körper gebildet. Über diesen langen Zeitraum hätte es keine schweren (so genannte „oppurtunischen“) Infektionen gegeben. Deshalb bestätigte Dr. Dickel dem Fumarsäure-Gemisch „ein gutes Sicherheitsprofil“. Die aktuellen Meldungen über den Wirkstoff Dimethyl-Fumarat, der in Fumaderm enthalten ist, wurden auf der Tagung nicht problematisiert. Auf Nachfrage bemerkte Professor Altmeyer, ein PML-Risiko gebe es schließlich für alle immunsuppressiven Wirkstoffe, vor allem bei MS-Medikamenten. Durch regelmäßige Blutkontrollen könne das aber ausgeschlossen werden. Psoriasis als Berufskrankheit Professorin Vera Mahler berichtete, dass es zwischen 1995 und 2010 in Deutschland 130 Fälle gab, in denen Psoriasis als Berufskrankheit anerkannt wurde. Sechs Betroffene davon wurden wegen ihrer Berufsunfähigkeit als „rentenberechtigt“ eingestuft. Zwar sei Psoriasis genetisch bedingt, aber unter bestimmten Bedingungen könne sie als Berufskrankheit gelten. Zum Beispiel, wenn sie erstmals durch berufliche Einwirkungen am Arbeitsplatz ausbricht; aber auch, wenn sie sich beruflich bedingt verschlimmert oder deutlich verändert. Wer das an sich beobachtet, solle das unbedingt der Hautärztin berichten und dokumentieren lassen. Grundlage ist die Berufskrankheiten-Verordnung, eine Liste der offiziell anerkannten Berufskrankheiten. Die jeweils aktuelle Version findet sich auf der Internetseite der Bundesanstalt für Arbeitsschutz und Arbeitsmedizin. Psoriasis wäre nach Ziffer 5101 zu überprüfen. Ein wesentlicher Hinweis ist, dass sie sich in der „arbeitsfreien Zeit“ deutlich bessere. Wirklichkeitsfremd sei, so Prof. Mahler, dass dem eine sechswöchige, durchgehende Arbeitspause zugrunde gelegt werde. Das geht heutzutage eigentlich nur durch Krankschreibung. Berufsbedingt entstehe eine Psoriasis an „Kontaktstellen“,meist an den Händen (Köbner-Effekt). Typisch sei die „ekzematisierte Psoriasis“. Eine Berufskrankheit werde auch dann anerkannt werden, wenn die Arbeit lediglich eine wesentliche Teil-Ursache sei. Die Krankheit schütze nicht vor einer beruflich erworbenen Kontakt-Allergie. Es dauere bei Psoriatikern nur manchmal etwas länger, bis die ausbreche. Neue Medikamente Apremilast (Otezla) Über das hinaus, was das Psoriasis-Netz bisher schon über Apremilast geschrieben hat, gab es weitere Informationen: Apremilast sei für Patienten, die nicht auf TNF-alpha-Blocker ansprechen oder sie nicht benutzen wollen bzw. können („Second-Line Medikament“), so Professor Mrowietz. Die Wirkung sei schwächer, als die des neuen IL-17a-Bloker Secukinimab (Cosentyx®) und würde über ein Jahr nachlassen. Vor allem die Magen-Darm-Probleme würden sich im Laufe der Therapie verbessern. Gewichtsverluste, auf die der Hersteller hinweist, seien bei nur 6 Prozent der Patienten beobachtet worden. Generell hätte es im Beobachtungszeitraum von fünf Jahren keinen Abbruch wegen der Nebenwirkungen gegeben. Dr. Michael Sebastian berichtete über deutliche Verbesserung der Nagel-, Kopf und Palmoplantaris-Psoriasis. Einige Patienten hätten auf Apremilast extrem gut angesprochen, andere nicht („Non-Responser“). Der Wirkstoff sei eine zusätzliche Chance für an sich „aus-therapierte“ Patienten. Eine regelmäßige Blutbild-Kontrolle sei nicht nötig. Secukinumab (Cosentyx) Über das hinaus, was das Psoriasis-Netz bisher schon über Secukinumab geschrieben hat, gab es weitere Informationen: Das Biologikum, so Professor Reich, zeige erst nach 16 Wochen seine volle Wirksamkeit. Es scheine auch die Psoriasis arthritis sehr gut zu beeinflussen. Wenn die Behandlung unterbrochen wird, wirke es bei Wiederaufnahme genau so gut wie vorher. Im Gegensatz zu anderen Biologika werden bei Secukinumab kaum Anti-Körper gebildet. Es gebe keine Sicherheitsbedenken, so Professor Mrowietz. Aber es könnte sich die Zahl der Leukozyten verringern, so dass eine Neutropenie möglich ist. Bei manchen Patienten hätten sich die Schleimhäute mit dem Hefepilz Candida infiziert. Genau zu beobachten sei, ob Patienten unter dieser IL-17a-Therapie später einen Morbus Crohn (MC) entwickeln. Professor Ulrich Amon schließt Secukinumab für MC-Patienten aus. Biosimilars Es sei kein Problem, vom Original-Biologikum Infliximab (Remicade) auf das Biosimilar zu wechseln. Dr. Sandra Philipp berichtete, dass bei Patienten mit Rheumatoider Arthritis über ein Jahr lang keine signifikanten Unterschiede festgestellt wurden. Beide angebotenen Präparate (Remsima, Inflectra) sind identisch und werden vom gleichen Produzenten geliefert. Bestrahlungstherapie Die angekündigten Studien zum sichtbaren Licht (Dermodyne) parallel in verschiedenen Behandlungszentren kommt erst einmal nicht zustande. Es war vorgesehen, die Blaulicht-Therapie bei Neurodermitis-Patienten zu vergleichen mit einer äußerlichen Behandlung (erst Kortison, dann Tacrolimus). Die positiven Erfahrungsberichte sollten wissenschaftlich untermauert werden. Aus unterschiedlichen Gründen haben aber fast alle Therapiezentren, die sich daran beteiligen wollten, die Geräte nicht installiert oder nicht in Betrieb genommen. Lediglich in Wien bei Professor Adrian Tanew und in Mainz bei Dr. Detlef Becker wird das Verfahren angewendet. Die geplante Studie wurde von deren Universitätsgremien als „Arzneimittel-Studie“ eingeordnet. Die damit verbundenen Anforderungen und Kosten sind aber für die beiden Zentren zu hoch. Professor Tanew ist davon überzeugt, dass die Therapie mit Blaulicht wirkt, wenn auch langsam. Er könne sich aber nicht erklären, weshalb sie funktioniert. In Wien werde es jetzt nur eine einfache Studie mit Blaulicht geben. Nachtrag: Erst 2023 wurde eine Blaulicht-Studie veröffentlicht, bei festgestellt werden sollte, wie sie auf die Atopische Dermatitis (AD), bekannt als Neurodermitis, wirkt. Ernüchterndes Ergebnis: Nur der Juckreiz konnte verringert werden und nur mit einem bestimmten Blaulicht-Spektrum. Die AD verbesserte sich kaum. Die Autoren schreiben die Blaulicht-Therapie trotzdem noch nicht ab: Durch die Bestrahlung gingen die Aktiväten des Interleukin 31 messbar zurück. Das ist vornehmlich für den Juckreiz verantwortlich. Es wirkt aber auf auf weitere Entzündungsauslöser. Durch häufigere, intensivere Bestrahlung könnten eventuell doch Effekte nachgewiesen werden. In ihrer "AD-Blue-Study" hätten kaum schwer AD-Betroffene teilgenommen, nicht alle Patienten seien therapietreu geblieben und bei mehr Teilnehmern seien Ergebnisse statistisch sicherer. Hautkrebs Empört reagierten viele Referenten auf den Vorwurf des TV-Magazins „Kontraste“, Hautkrebs-Screening sei nutzlos und teuer. Die Früherkennung führe nicht dazu, dass sich die Zahl der Todesfälle verringert. Stattdessen würden mehr Hautkrebs-Diagnosen gestellt, obgleich unklar sei, wie viele davon tatsächlich gefährlich werden würden. Auch die Hammerwerferin Betty Heidler lässt sich auf Hautkrebs untersuchen Der Pressesprecher des Berufsverbandes BVDD, Dr. Ralph von Kiedrowski, meinte, die Sterblichkeit sei tatsächlich genau so hoch wie vor Einführung der Früherkennung. Allerdings verdoppele sich die Erkrankungsrate bei Hautkrebs alle zehn Jahre. Das läge auch daran, dass die Bevölkerung immer älter würde. Freya Trautmann (Uniklinik Dresden) hat ermittelt, dass Screening Teilnehmer länger überleben. Die Ursache sei aber vermutlich nicht eine frühere Diagnose bzw. frühzeitige Behandlung, sondern die Veränderung des Lebensstils. Patienten, die zum Screening gehen, verhalten sich wahrscheinlich inbezug auf die Hautkrebs-Gefahr bewusster. Andere Experten gestehen dagegen ein, dass die Datenlage „miserabel“ sei. Selbst die Meldequoten seien je nach Region und Tumortyp unterschiedlich. Die Deutsche Gesellschaft für Allgemeinmedizin fordert einen „klaren Nutzennachweis“. Bis dahin sollte die Bevölkerung nicht ermuntert werden, zum Haut-Screening zu gehen. Tipps Bei Kopf-Psoriasis empfiehlt Prof. Reich zwei Nächte lang eine Kappe mit Eucerin 5 % - Shampoo + Creme (Kortison oder kombiniert mit Calcipotriol). Salicyl sei nicht für alle Patientengruppen geeignet, alkoholische Tinkturen würden austrocknen, Daivobet Gel sei schwer auszuwaschen und Clarelux-Schaum würde spannen. Bei manchen Psoriasis-Formen sind die Stellen feucht und damit schwer einzucremen. Prof. Reich empfiehlt, sie kurz mit dem Fön zu trocknen. Bei Nagel-Psoriasis empfiehlt Prof. Reich eine Kombinationsbehandlung: erst Onypso-Lösung (Harnstoff) auftragen, nach kurzer Wartezeit Clobegalen®-Lösung (Kortison) und danach Daivobet Gel (Kortison + Calcipotriol) – alles luftdicht über Nacht einwirken lassen. Wer es schafft, 5 kg abzunehmen, könne seinen Therapie-Erfolg verdoppeln, so Prof. Augustin mit Hinweis auf eine italienische Studie. Bei Abnehmer-Programmen ohne Begleitung (Coaching) würden die meisten nach einer Zeit in alte Verhaltensweisen zurückfallen, so Dr. Sascha Gerdes. In Deutschland hätten diejenigen Psoriasis-Patienten die besten Erfolge, so Prof. Mrowietz, die ihre Therapie ausführlich mit der Ärztin bzw. dem Praxispersonal besprochen hätten. Ob ein Wirkstoff für einen konkreten Psoriasis-Patienten tatsächlich geeignet ist, sollte frühesten sechs Monate nach Therapie-Beginn entschieden werden. Spätestens nach 4 bis 6 Wochen aber sollte das Präparat sichtbar ansprechen, so Dr. Andreas Körber. Produkte Wer versuchen will, ob seine Krankenkasse das Bestrahlungsgerät BlueControl bezahlen würde, kann selbst oder über den behandelnden Arzt Antragsunterlagen bei Hönle anfordern. Parallel dazu bietet die Firma eine dreimonatige Testphase an. Wer das Gerät danach kauft, bekommt die Miete beim Preis angerechnet. Präparate mit sulfoniertem Öl aus schwefelreichem Schiefer werden oft mit teerhaltigen gleichgestellt. Sie haben aber, so der Hersteller Ichthyol Gesellschaft, andere Eigenschaften und weniger Nebenwirkungen. Die Ichthyol Gesellschaft stellte ihre seit langen Jahren bekannten Präparate in modernem Design vor. Das Crino Cordes® N Shampoo wird nicht vor Herbst 2015 lieferbar sein. Auf der Tagung war außerdem Bionatar vertreten, das von Psoriasis-Netz-Nutzern getestet wurde. Die Creme letiSR ist eigentlich für Rosazea entwickelt, eignet sich aber für alle, die Rötungen im Gesicht haben. Die Haut wird leicht getönt, was streifenfrei aufzutragen und vor allem sehr unauffällig ist. Tarmed, das teerhaltige Shampoo, wird noch vor dem Sommer 2015 auf dem deutschen Markt kommen, hieß es am Firmenstand von GSK. Dann darf dieses Fertigpräparat wieder verschrieben werden. Man kann sich das Shampoo aber auch als Rezeptur verschreiben lassen. Leo wird Daivobet-Gel ab Herbst 2015 in einer völlig anderen "Applikation" anbieten. Details wurden nicht genannt, aber wir vermuten eine Flasche mit Spender. Damit wäre (nicht nur) unsere jahrelang geäußerten Kritik endlich erfolgreich: Die Plastikflasche ist viel zu steif, um das Gel herauszudrücken – besonders bei Gelenkproblemen. Die Öffnung ist viel zu scharfkantig, weil man sie selbst aufschneiden muss. Fumaderm ist in Tübingen relativ erfolgreich gegen krankhaften Haarausfall eingesetzt worden, so Dr. Katharina Meier. Mehr zum Thema im Psoriasis-Netz ➔ Übersicht: Hier werden aktuell Studienteilnehmer gesucht ➔ Tipps: Studien – was sie bringen, was du wissen solltest ➔ Lexikon: Fachbegriffe von A bis Z
- 2 Kommentare
-
- Begleiterkrankungen
- Berufskrankheit
- (und 13 mehr)
-

"Ich habe seit 20 Jahren keine Hauterscheinungen mehr"
Redaktion erstellte ein Artikel in Dimethylfumarat
Gertrud Schäfer hat schon sehr früh Fumarsäure gegen ihre Psoriasis genommen – als es das Medikament noch nicht als Fertigpräparat gab. Sie hat sich "durchgebissen" und freut sich über den Erfolg. Der Erfahrungsbericht einer Betroffenen. Mein Name ist Gertrud Schäfer, ich werde in diesem Jahr 63 Jahre alt und bin seit 41 Jahren Psoriatikerin. Ich habe in den letzten Jahren immer wieder mal was über diese Krankheit gelesen, aber es hat mich eigentlich nicht mehr interessiert, da ich seit nun mehr über 20 Jahren ohne ein äußerliches Erscheinungsbild bin und ohne weitere innere Erkrankungen mit dieser Krankheit lebe. Der Verlauf meiner Psoriasis-Erkrankung Begonnen hat alles, als ich 22 Jahre alt war, kurz nach der Geburt meines ersten Kindes. Es kamen zunächst kleine runde trockene Hautstellen an den Oberarmen und am Hals. Eine fetthaltige Creme half da noch; es bemerkte auch niemand, dass es sich bereits um die Schuppenflechte handelte. Doch im Laufe eines Jahres ging es richtig los; mein ganzer Körper war mit roten, silbrig glänzenden, juckenden Flecken übersät. Da erfuhr ich von meiner Mutter, dass sie auch an den Ellenbogen so etwas habe. Sie erinnerte sich, dass auch ihre Mutter an den Ellenbogen solche Flecken hatte. Na ja, wäre es bei mir doch auch nur bei diesen 'Ellenbogen-Flecken' geblieben!. Aber nein, bei mir musste es 'überall' sein! Normale Kopfschuppen sind ein Klacks gegen das, was da bei mir so runter rieselte. Meine Arme sahen durch das Aufkratzen manchmal entsetzlich aus! An meinen Beinen brach am Schienbein die Haut auf und blutete. Meine Fingernägel spalteten sich längs durch Schuppen darunter und brachen auf bis zum Bluten. Meine Fußnägel brachen ebenfalls der Länge nach auf, da sich auch darunter Schuppen bildeten. Ein Termin beim Frauenarzt war entsetzlich peinlich, da die Schamlippen dick mit Schuppen bedeckt waren. Meine Po-Kurve platzte ständig auf. Ich bekam Arthrose, so dass meine Kniegelenke ständig anschwollen und x-mal punktiert werden mussten. Außerdem erkrankte ich an Morbus Bechterew, d.h. meine Wirbelsäule versteifte vom Halswirbel beginnend nach unten und vom Steiß beginnend nach oben. Aufenthalte in Reha-Kliniken, Orthopädischen Kliniken und Hautstationen in Krankenhäusern mit Lichttherapien folgten. An Medikamenten bekam ich alles, was auf dem Markt war. Mit Kortison-Salben, die zwar zunächst halfen, verdünnte meine Haut so sehr, dass sie noch mehr blutete. Über unseren Hausarzt und alten Apotheker wurde sogar aus Russland Steinöl beschafft, das angeblich helfen sollte. Von anderer Seite bekam ich echtes Gänseschmalz zum Einreiben und Schmieren. Mein Mann trug bzw. rieb alle diese jeweiligen Salben mit einer Zahnbürste auf meine Körperflächen ein. Ich badete in einer Sole Salz aus dem Toten Meer. Es gab also nichts, was ich nicht probierte. Sogar ein Aufenthalt am Toten Meer wurde ins Auge gefasst! Während der Sommermonate waren für mich langarmige Blusen und Hosen oder lange Röcke angesagt. Gott sei dank war damals die Mode so, dass man auch mit langen Röcken gehen konnte. Da bekam ich durch Zufall die Adresse von Dr. Schäfer in der Nähe von Basel, welcher selbst an Psoriasis erkrankt sein soll. Na wenn ein Arzt so was hat, hat er doch alle Chancen und Möglichkeiten, sich selbst zu helfen! Oder? Also auch anderen Kranken!? Wir machten einen Termin, auch wenn dies wieder nur ein Strohhalm sein sollte. Zunächst ein Einzelgespräch um den Grad meiner Erkrankung festzustellen. Dann am Nachmittag ein Gruppengespräch; für mich war das so gut, sah ich doch, dass ich nicht alleine mit dieser Krankheit war. Wir bekamen soviel Infos über die Krankheit, dass uns allen klar war, dass wir auf die Anweisungen von Dr. Schäfer handeln mussten, um Erfolge zu erzielen. Zunächst wurde die Ernährung umgestellt: d.h. ganz bestimmte Gewürze, z.B. gemahlene Gewürze, wie Pfeffer, Muskat, Paprika, Zimt, usw. wurden gestrichen. Paprika roh am Stück war ok. Zitrusfrüchte durfte ich nicht mehr selbst schälen, um nicht mit den Ölen der Schalen in Berührung kommen. Keine Getränke aus gepressten Trauben, wie z.B. Wein, Weinbrand, Sekt, oder auch Sherry, Orangenlikör, Aquavit, usw. Wurst vom heimischen Metzger war passé (wegen der Gewürze); neben der Praxis von Dr. Schäfer hat ein Metzger nach den Rezepturen von ihm frische Wurst und Dosenwurst hergestellt, die man bestellen konnte und die mir dann zugeschickt wurde. Als einziges Medikament bekam ich Dragees mit Fumarsäure, die ich über fünf Wochen lang gestaffelt gesteigert habe, dann wieder langsam abbaute und auf einer Erhaltensdosis hielt. Es handelt sich bei diesen Dragees um die körpereigene Substanz Fumarsäure. Außerdem bekam ich eine fumarsäurehaltige Salbe, die ich zusätzlich zur Unterstützung der Heilmaßnahme bei Bedarf anwenden konnte. Auch auf der Kopfhaut. Uns wurde empfohlen, dass man die Heilkraft der Sonne weiterhin nutzen und Ganzkörper - Sonnenbäder genießen sollte. Leider gab es diese Fumaderm - Dragees damals noch nicht in Deutschland, so dass unsere Apotheke vor Ort diese über die Schweiz bezog. Es lagen etliche Monate vor mir, voll Zweifel und Hoffnung! Zwischen Aufgabe und Verzweiflung; aber ich hatte meinen Mann an meiner Seite, der alles mit mir durchmachte und in allem unterstützte und auch mir manches verbot, wenn mein Wille alleine nicht mehr so stark war. Nach ca. 4 - 8 Wochen seit Beginn der Fumar-Therapie und unter strikter Einhaltung der Ernährungsumstellung konnte ich erste Erfolge auf meiner Haut sehen. Die silbrigen Schuppen bildeten sich zurück - es blieben nur noch rote Flecken auf der Haut. Aber auch diese gingen mit der Zeit so langsam zurück. Nach ca. 12 - 15 Monaten war meine Haut wie die eines ganz normalen Menschen. Wer mich heute sieht, glaubt nicht, dass ich Psoriatikerin bin. "Der Weg, so lange er auch sein sollte, war das Ziel". Zurzeit nehme ich jeden Morgen eine Dragee, um diesen Zustand zu halten. Zwischendurch wurde ich immer noch an den Knien punktiert, gegipst und operiert und so weiter, um meine Arthrose in den Griff zu bekommen. Auch hier half mir der Zufall weiter, in dem ich von der Weihrauch-Therapie hörte. Ich nehme jeden Tag zwei Weihrauch-Tabletten mit dem Namen „H 15 Gufic", aufgelöst in Mineralwasser mit einer Vitamin-Brause-Tablette. Seit dem wurde ich nicht mehr punktiert und habe keine dicken Gelenke mehr. Was davor kaputt war, ist leider nicht mehr zu flicken, aber es geht nicht weiter bergab mit meinen Knochen. Mittlerweile kann ich das Fertigpräparat Fumaderm hier in der Apotheke beziehen. Die einzige Nebenwirkung, die ich feststellte, war, dass ich ab und zu eine Hitzewallung bekomme, wie im Klimakterium, die aber durch Essen von Kohlehydrate (Brot, Gebäck usw.) schnellstens wieder verschwinden. Nachdem ich grade jetzt wieder einen Artikel in einer Zeitschrift über die Schuppenflechte las, wollte ich Ihnen mal meine Erfahrungen und Erfolge zukommen lassen. Vielleicht hilft es Ihnen, um anderen damit auch zu helfen. Wie gesagt, ich habe seit ca. 20 Jahren keine Hauterscheinungen mehr! Gertrud Schäfer (63)- 1 Kommentar
-
- Erfahrungsberichte
- Fumaderm
-
(und 1 mehr)
Markiert mit:
-
Ein Kommentar Reichen die Kontrollen? Wir haben bei Biogen nachgefragt: Die Kontrolle des Blutbildes, bei der die absolute Zahl der Lymphozyten im Blut der Fumaderm-Patienten überwacht wird, sei „nach aktuellem Stand der Wissenschaft die führende Methode“. So könne rechtzeitig eine Lymphopenie erkannt werden. Genau die sei für typische Infektionen verantwortlich, die nur bei immungeschwächten Menschen auftreten, wie eben PML. Das bedeutet: Wenn Patienten regelmäßig ihr Blutbild kontrollieren lassen, dürfte sich keine lebensgefährliche Infektion entwickeln. Biogen verweist darauf, dass Patienten seit über 20 Jahren mit Fumaderm behandelt werden. Das entspräche 229.000 Patientenjahren (Stand 31.01.15). In den Bochumer Patientenakten gab es über 12 Jahre unter Fumaderm keinen einzigen PML-Fall. Das niederländisches Ärzteteam behauptet dagegen, ihr Fall zeige, dass die bisherigen Labor-Untersuchungen nicht ausreichen würden, um Patienten vor PML zu schützen. Aber auch der geschilderte Todesfall wirft Fragen auf, wenn man sich genauer damit beschäftigt. Wir haben dem leitenden Arzt, Dr. Dennis J. Nieuwkamp, geschrieben: "Weshalb wurden bei der Patientin zwei Jahre lang die Blutwerte nicht kontrolliert? Kann es sein, dass das PML-Testverfahren nicht völlig fehlerfrei arbeitet und auch falsche Ergebnisse liefern kann?" Leider hat er uns nicht geantwortet. Deshalb haben wir zu diesem Fall Dr. med. Johanna L'age-Stehr gefragt. Sie war am RKI spezialisiert in Immunologie und Virologie. „An der Diagnose PML nach zwei Jahren DMF gibt es keinen Zweifel. Die Messungen enthalten aber große Lücken und könnten methodisch unzulänglich sein.“ Kann es sein, sich eine PML unter zu geringer Lymphozyten-Zahl bildet, die sich aber danach wieder normalisiert? Da würde man als betroffener Patient gerne Genaueres wissen. Was, wenn dieser Fall nicht sachlich widerlegt werden kann? Dann reicht es nicht mehr aus, nur Lymphozyten zu zählen. Die bisherigen Kontrollen müssen dann neu überdacht und es müssen weitere Marker gefunden werden. Extreme Einzelfälle? Im Vergleich zur großen Menge der behandelten Patienten handelt es sich um extrem wenige PML-Fälle. Trotzdem ist natürlich jeder Fall einer zu viel! Auffällig ist, dass seit 2013 immer wieder PML-Fälle gemeldet werden - für den Monowirkstoff Dimethylfumarat (Tecfidera) sogar Todesfälle. Erst seit 2013 ist der Zusammenhang zwischen Dimethylfumarat und PML bekannt. Der Hersteller beider Präparate, Biogen, verweist darauf, dass es unter Fumaderm keinen einzigen Todesfall gegeben hätte. Das ist beruhigend, aber unseres Erachtens kein ausreichender Beweis dafür, dass das Gemisch aus vier Fumarsäure-Estern sicherer ist. Als besorgter Patient würde man sich sicherer fühlen, wenn eindeutig nachgewiesen wird, dass alle diese Einzelfälle reine Behandlungsfehler waren: Das heißt, der Arzt hat weiterbehandelt, obgleich die Lymphozyten-Zahl zu weit abgesunken ist. Aber es wird nicht darüber informiert, weshalb es trotz der Warnung in 2013 danach in Deutschland zu weiteren PML-Fällen auch unter Fumaderm kommen konnte. Weitere Behandlungsfehler? Richtig ist, dass grundsätzlich jedes Medikament, das das Immunsystem abschwächt, zu PML führen kann. Aber von anderen Psoriasis-Medikamenten sind solche Fälle (nach Raptiva) nicht bekannt geworden. Erfahrungen gegen Studien Das Psoriasis-Netz kritisiert seit langem, dass es keine wissenschaftlichen Auseinandersetzung zwischen Befürwortern und Kritikern der Fumaderm-Therapie gibt. Es bleibt uns Patienten überlassen, wem wir mehr vertrauen. Die Befürworter verweisen vor allem auf langjährige klinischen Erfahrungen mit sehr vielen Patienten und der Therapieempfehlung in den Leitlinien. Niemand bezweifelt, dass Fumaderm bei schwerer und mittelschwerer Psoriasis wirken kann, wenn auch die Zahl der Therapieabbrecher hoch ist. Aber heutzutage muss durch verblindete und Placebo-kontrollierte Studien nachgewiesen werden, wie gut ein Medikament wirkt und wie sicher es ist. Erfahrungen gelten in der evidenzbasierten Medizin als eher unsicherer Beweis. Genau solche Studien fehlen aber für Fumaderm. Es ist zugelassen worden zu einer Zeit, in der solche Studien nicht verlangt wurden. Völlig ausgeblendet wird, mit welchen Argumenten in allen anderen Ländern die Fumarsäureester-Therapie abgelehnt wird. Interessenkonflikte Die Befürworter berufen sich auf die Leitlinie zur Therapie der Psoriasis vulgaris. Darin ist die Therapie mit Fumarsäureester ausdrücklich vorgesehen. Die Mediziner der Stiftung Warentest berufen sich ausdrücklich nicht auf Leitlinien, sondern nur auf wissenschaftliche Fachliteratur und Bewertungen von „Institutionen, die im Auftrag des Gesetzgebers“ wirken. Denn Leitlinien stehen unter dem Verdacht, von der Pharmaindustrie beeinflusst zu sein. Das gilt auch für die Psoriasis-Leitlinie, wie die Arzneimittelkommission der Deutschen Ärzteschaft in einer Expertise 2012 feststellte. Viele ihrer Autoren pflegen intensive geschäftliche Beziehungen zu Pharmafirmen. Auf der Gutachterliste der Stiftung Warentest dagegen stehen prominente Namen von Medizinern, die zu den wenigen tatsächlich völlig unabhängigen gehören. Was sicher ist Klar ist inzwischen, dass der eigentliche Wirkstoff gegen Psoriasis und Multiple Sklerose (MS) das Dimethylfumarat ist. 2006 sollte ein Medikament mit nur diesem einen Fumarat das Kombinationspräparat Fumaderm ablösen. Dafür lagen aussagekräftige Daten aus klinischen Studien zur Therapie der Psoriasis vor. Als sich herausstellte, dass es auch sehr gut bei MS hilft, wurde die Vermarktung für die Schuppenflechte eingestellt. 2013 kam es als Tecfidera auf den europäischen Markt. Es ist nur für MS zugelassen. Psoriatiker werden stattdessen weiterhin mit dem weniger verträglichen Fumaderm behandelt. Biogen teilte uns mit, dass man versuche wissenschaftlich zu ergründen, weshalb bei manchen Patienten die Lymphozyten-Anzahl derart stark abfällt. Es gäbe aber bisher noch keine gesicherten Erkenntnisse. Fazit Patienten, die mit Fumaderm behandelt werden, sollten nicht in Panik verfallen. Aber sie sollten wissen, dass das Mittel nicht nur harmlose Nebenwirkungen haben kann. Wie bei anderen immunsuppressiven Mitteln müssen die Blutwerte genau und regelmäßig kontrolliert werden. 2 bis 3 Prozent können an einer schweren Lymphopenie erkranken. Die aber kann behandelt werden, solange sie rechtzeitig erkannt wird. In Zukunft muss unbedingt geklärt werden, ob sich eine lebensgefährliche PML auch dann entwickeln kann, wenn die Leukozyten-Zahl im Normalbereich bleibt. Bisher habe sich die Beteiligten dazu in Schweigen gehüllt.
-
Für Medikamente mit dem Wirkstoff Dimethylfumarat besteht das sehr seltene (!!!) Risiko einer lebensgefährlichen Nebenwirkung: Die Arzneimittelkommission der deutschen Ärzteschaft weist auf elf Fälle einer PML hin, die nach der Einnahme von Fumaderm oder Tecfidera auftraten. Experten gehen davon aus, dass sich diese gefährliche Krankheit nur dann entwickeln kann, wenn trotz geringer Lymphozyten-Anzahl weiterbehandelt wird. Niederländische Ärzte haben einen Fall dokumentiert, bei dem eine Patientin an PML verstorben ist, obwohl ihre Laborwerte nicht auffällig waren. Dagegen wurde bei 879 Fumaderm-Patienten in Bochum über 12 Jahre kein einziger Fall einer gefährlichen Infektion, zu denen PML gehört, beobachtet. Im März 2015 bewerteten die Arzneimittel-Experten der Zeitschrift "test" Fumaderm als „wenig geeignet“ bei Psoriasis und warnen vor lebensbedrohlichen Infektionen. Im April 2015 verwies das Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) darauf, dass weitere PML-Fälle bei Fumaderm-Patienten bekannt geworden sind. PML ist die Abkürzung für "progressive multifokale Leukenzephalopathie". Ärzte und Patienten sind aufgerufen, bei den geringsten Anzeichen das Medikament abzusetzen. Nur dann könne das Risiko einer PML abgeschwächt werden, zitiert MedPage Today einen Sprecher des Herstellers Biogen. PML-Risiko durch Lymphopenie Das BfArM informierte darüber, dass in Deutschland inzwischen neun PML-Fälle bei Fumaderm- und zwei bei Tecfidera-Patienten bekannt geworden seien: „Eine längerfristige, schwere Lymphopenie unter Therapie mit Dimethylfumarat wird als Risikofaktor für die Entstehung einer PML angesehen“. Ärzte und Patienten werden eindringlich aufgerufen, regelmäßig das Blutbild untersuchen zu lassen – monatlich bzw. bei Auffälligkeiten zweiwöchig. Sind im Blut weniger als 500 Lymphozyten pro Mikroliter (<500/μl) müsse die Therapie sofort abgebrochen werden. Alle Beteiligten sollten genau auf typische PML- Symptome achten: Störungen des Hör-, Sprach-, Denk- und Erinnerungsvermögens Schwäche- und Taubheitsgefühl in Armen und Beinen und / oder Persönlichkeitsstörungen /-veränderungen. PML ist eine schwerwiegende Erkrankung des Zentralen Nervensystems und endet tödlich, wenn sie nicht rechtzeitig behandelt wird. Die Krankheit wird verursacht von einem Virus, mit dem viele sich schon im Kindesalter anstecken. Bei Wikipedia heißt es, dass 40 bis 60 Prozent der Erwachsenen diesen Virus in sich tragen. Ein intaktes Immunsystem hält das Virus in Schach. Aber bei immungeschwächten Patienten kann es wieder aktiv werden. Sinkt also zum Beispiel die Lymphozyten-Anzahl unter den Mindestwert (<500/μl), kann sich das Immunsystem nicht mehr gegen das Virus wehren. Der Hersteller von Efalizumab (Raptiva) hatte 2009 wegen tödlicher PML-Fälle sein Präparat freiwillig vom Markt genommen. Wenn es nicht gelingt, das Immunsystem wieder so zu stärken, dass es das Virus eindämmt, stirbt der Patient. Weiterbehandlung trotz zu wenig Lymphozyten Bis 2013 ging man davon aus, dass Fumaderm – im Gegensatz zu anderen innerlich wirkenden Psoriasis-Präparaten – nur relativ harmlose Nebenwirkungen habe. Dann aber wurden Todesfälle bekannt. Einzelne Patienten, die mit dem Wirkstoff Dimethylfumarat allein oder mit Fumaderm selbst behandelt wurden, starben an PML. Der Hersteller Biogen verwies seinerzeit darauf, dass diese Patienten entgegen den Anweisungen in der Fachinformation behandelt worden seien. Bei derart niedrigen Lymphozyten-Werte hätte das Medikament abgesetzt werden müssen. Bei 185.500 Patientenjahren an Erfahrung mit Fumaderm nach Zulassung sei das ein extrem seltenes Ereignis. Trotzdem verschickte die Firma daraufhin eine Warnung an alle Ärzte (Rote-Hand-Brief). Darin verwies sie darauf, dass 3 Prozent der Fumaderm-Patienten eine schwere Lymphopenie (zu wenig Lymphozyten) bekommen könnten. Aktuell spricht die Firma nur noch von etwa 2 Prozent, bei denen die Lymphopenie mehr als 6 Monate anhält. Kritische Stimmen zu Fumaderm Die Mediziner des unabhängigen arznei-telegramm rieten 2013 (nicht zum ersten Mal) davon ab, Fumaderm einzunehmen. Es gäbe keine verlässlichen Studien zu Dosierung, Nutzen und Risiken. Die Bilanz, wie sich Nutzen und Schaden zueinander verhalten würden, sei "fraglich". Im gleichen Jahr bewertete auch das kritische Magazin Gute Pillen - Schlechte Pillen (GPSP) Fumaderm als "riskant", weil die Risiken von lebensbedrohlichen Infektionen des Gehirns und anderer Organe "unkalkulierbar" seien. Fumaderm, so GPSP, käme nur "in Ausnahmefällen bei schwerer Psoriasis" in Frage. Das sehen die Experten der Stiftung Warentest inzwischen genau so. Die therapeutische Wirksamkeit sei unsicher und es könne zu sehr schweren unerwünschten Wirkungen führen. Fumaderm sei allenfalls vertretbar, wenn besser bewertete Mittel nicht vertragen werden oder nicht ausreichend wirksam waren. Außerdem wurde vom arznei-telegramm 2013 kritisiert, dass weder Hersteller noch BfArM auf das tödliche PML-Risiko hinweisen würden. Das holt das BfArM nun nach zwei Jahren nach. In der Fachinformation zu Fumaderm wird aktuell (April 2015) weiterhin nicht auf die PML-Gefahr aufmerksam gemacht, sondern lediglich auf ein Lymphopenie-Risiko hingewiesen. PML ohne vorherige Lymphopenie Im November 2014 starb eine Multiple-Sklerose-Patientin an PML. Sie war über vier Jahre mit dem Medikament Tecfidera behandelt worden. Der Wirkstoff darin: Dimethylfumarat. Für den Tod wurde ursächlich eine Lymphopenie verantwortlich gemacht, die durch die Behandlung hervorgerufen wurde. Der Hersteller reagierte nun auch für dieses Medikament mit einer Warnung an alle Ärzte („Rote-Hand-Brief“). Das Psoriasis-Netz berichtete nicht darüber, weil Tecfidera nicht für Psoriatiker zugelassen ist. Jetzt aber warnt das BfArM vor allen Medikamenten, die Dimethylfumarat enthalten. Im April 2015 wurde ein weiterer Fall aus den Niederlanden publiziert, bei dem eine Schuppenflechte-Patientin an PML starb. Die Autoren, Dennis J. Nieuwkamp und Kollegen sagten, dass sei der erste Fall von PML durch Dimethylfumarat ohne anfängliche schwere Lymphopenie. "Eine Situation, die bisher für unwahrscheinlich gehalten wurde." Dieser Fall, so die Mediziner aus Utrecht, werfe wichtige Fragen zur Sicherheitsüberwachung auf. Langzeit-Auswertung ergab keine opportunistischen Infektionen Ende April 2015 stellten Mediziner der Uni Bochum eine Untersuchung von 879 Patienten vor, die seit zwölf Jahren mit Fumaderm behandelt werden. Darin bescheinigten die Mediziner dem Medikament ein „gutes Sicherheitsprofil“. In keinem Fall hätte es „opportunistische Infektionen“ gegeben. Das sind die gefährlichen Infekte, die typischerweise bei einer Lymphopenie auftreten können und zu denen PML zählt. Vielleicht interessiert dich ja auch unser Kommentar: "Fehlende Sicherheit bei Fumaderm?".
-

Rundschau: Was andere über Fumaderm und Co schreiben
Redaktion erstellte ein Artikel in Dimethylfumarat
In diesem Beitrag sammeln wir, was in Funk, Fernsehen und Internet rund um Fumaderm und Fumarsäure-Medikamente geschrieben wurde. Dieser Artikel wird immer wieder aktualisiert. Fumaderm ist "wenig geeignet gegen Schuppenflechte" (test, 03/2015) Stiftung Warentest hat seine Arzneimittelexperten offenbar noch einmal zu Fumaderm befragt. In einer Meldung beziehen sie sich darauf, dass das Medikament "vor einiger Zeit lebensbedrohliche Infektionen bei einzelnen Patienten" verursacht hat. Wenige aussagekräftige Studien zum Nutzen, Nebenwirkungen bei vielen Anwendern, viele Blut- und Urin-Kontrollen lassen die Experten zum Schluss "wenig empfehlenswert" kommen. Erste Wahl bei den innerlichen Medikamenten wäre MTX, schreiben sie. Neue schwere Nebenwirkung von Fumaderm gemeldet (Deutsches Ärzteblatt, 10.06.2013) "Die Therapie mit Fumarsäureester ... kann bei einer Langzeitanwendung eine schwere Immunschwäche auslösen, wie ein Fall zeigt." Wie Fumaderm entstand und was noch daraus werden könnte (Neue Zürcher Zeitung, 30.03.2013) "1982 stolpert ein Schweizer Apotheker über ein Mittel, das gegen Schuppenflechten hilft. Bald könnte es auch für multiple Sklerose zugelassen werden. Vom Gefühl, ein Medikament zu entdecken." (Der Schweizerische "Blick" berichtete ein paar Tage später auch über dieses Thema. ) Fumaderm-Risiken lassen sich nicht mehr unter den Tisch kehren ("Gute Pillen, schlechte Pillen", 08.07.2013) "Für Fumaderm, das am häufigsten eingenommene Arzneimittel gegen Schuppenflechte (Psoriasis), ist weder der Nutzen gut untersucht, noch sind seine unerwünschten und sehr bedenklichen Effekte angemessen dokumentiert", schreiben die Macher des kritischen Patienten-Magazins "Gute Pillen - schlechte Pillen". Körpereigener Stoff gegen Schuppenflechte (Berliner Morgenpost, 10. Juni 2000) Mediziner der Ruhr-Universität Bochum fanden bei einer Langzeitstudie an 800 Patienten heraus, dass Fumarsäure, ein körpereigenes Stoffwechselprodukt, die Krankheit nicht nur lindern, sondern auch heilen kann. Scheinbar hat Fumarsäure einen positiven Einfluss auf das Immunsystem. "Fumaderm" (Tabletten) ist das einzige bisher zugelassene Fumarsäuremedikament. Für und Wider von Fumarsäure (Berliner Morgenpost, 20.11.2009) Im November 1999 wurde über Fumaderm berichtet – über Erfolge, aber auch Bedenken: Beachte auch unsere Rundschau zum Medikament Tecfidera. -

Allergie-Medikament macht Fumaderm nicht verträglicher
Claudia Liebram erstellte ein Artikel in Dimethylfumarat
Das Medikament Fumaderm hilft unbestritten vielen Menschen mit Schuppenflechte. Doch die Nebenwirkungen des Haupt-Wirkstoffs Dimethylfumarat sind gefürchtet: Da wird die Haut plötzlich heiß und rot – oder der Darm meldet sich vehement zu Wort. Milch oder Joghurt, zum richtigen Zeitpunkt "eingenommen", sind einige der Strategien, die Patienten entwickelt haben, um das Medikament für sich erträglicher zu machen. Weitere Tipps sind sicherlich bei jedem, der sich mit den Nebenwirkungen herumplagt, willkommen. Klar ist nun: Cetirizin hilft da nicht. Der Wirkstoff wird für gewöhnlich gegen Allergien eingesetzt. Niederländische Forscher um Deepak Balak teilten für eine Studie 50 Anwender von Dimethylfumarat in zwei Gruppen ein. Die eine nahm zuätzlich zum Medikament 10 Milligramm Cetirizin ein. Die andere bekam ein Placebo. Nach drei Monaten stand fest: Die Zahl der Nebenwirkungen unterschied sich bei beiden Gruppen nicht deutlich. Die holändischen Wissenschaftler gehen davon aus, dass 30 bis 40 Prozent der Anwender von Dimethylfumarat die Behandlung wegen der Nebenwirkungen abbrechen. Die Ergebnisse der Studie erschienen im "British Journal of Dermatology". "Geheimtipps", wie die Nebenwirkungen gelindert werden können, findest du immer wieder in unserem Forum. -

Fumarsäure-Ester-Präparate können Nieren schädigen
Rolf Blaga erstellte ein Artikel in Dimethylfumarat
Die Arzneimittelkommission der Deutschen Ärzteschaft (AKdÄ) hat im Juni 2014 darauf hingewiesen1, dass als Nebenwirkung von Fumaderm und Tecfidera Einzelfälle akuten Nierenversagens aufgetreten sind. Patienten sollten sich unbedingt an die empfohlenen Untersuchungstermine für die Laborwerte halten. Wer – neben den typischen Magen-Darm-Problemen – zusätzlich Fieber bekommt, sollte damit sofort zum Arzt gehen. Der wird dann die Retentionswerte bestimmen lassen. Damit kann er einschätzen, ob es Nierenprobleme gibt. Ein akutes Nierenversagen („akute Niereninsuffizienz“) ist ein schwerwiegendes Ereignis. Patienten, die mit einem Fumarsäure-Präparat behandelt werden, müssen trotzdem nicht in Panik geraten. In den beschriebenen Einzelfällen (!!!) hat sich die Nierenfunktion wieder normalisiert, nachdem das Präparat abgesetzt wurde. In der Datenbank für Unerwünschte Arzneimittelwirkungen, so das AKdÄ, würde Fumaderm in 18 Fällen mit Veränderungen der Nierenfunktion in Verbindung gebracht, darunter auch solche mit akutem Nierenversagen. Das sind angesichts der mehr als 200.000 Patientenjahre2 extrem selten vorkommende Nebenwirkungen. In der Fachinformation von Fumaderm heißt es zu Nierenversagen, die Häufigkeit sei „unbekannt“. Erhöhte Serum-Kreatinin-Werte, die darauf hinweisen, dass die Niere geschädigt sein könnte, treten danach bei Fumaderm nur "gelegentlich" auf – das heißt, bei 0,1 Prozent bis 1 Prozent der behandelten Patienten. Tecfidera (Wirkstoff: Dimethylfumarat) ist nur für die Behandlung der Multiplen Sklerose (MS) zugelassen. In absehbarer Zeit wird dieser Wirkstoff von anderen Herstellern auch für Psoriasis-Patienten angeboten werden. Bei diesem Wirkstoff gelten Eiweiße im Urin (Protein, Albumin) als „häufig“ (1 Prozent bis 10 Prozent der behandelten Patienten). Keton-Körper treten sogar "sehr häufig" (10 Prozent und mehr) auf. Beides können Anzeichen für Leber-Schädigungen sein. Die europäische Zulassungsbehörde EMA bewertet den Wirkstoff Dimethylfumarat grundsätzlich nicht als nierenschädigend. Einzelne Schädigungen der Nieren- oder Leber-Kanälchen (Tubuli) gelten jedoch als mögliches Risiko. Patienten, die Fumarsäure-Präparate nehmen, sollten Blutbild, Leberwerte und Nierenfunktion regelmäßig überprüfen lassen3. Langfristig geplante Untersuchungstermine vergisst man eher nicht, wenn sie im Kalender oder Terminplaner eingetragen sind. Die Leitlinie S 3 zur Therapie der Psoriasis vulgaris empfiehlt folgende Laborkontrollen: Blutbild (Erythrozyten, Leukozyten, Thrombozyten sowie Differenzialblutbild) Überprüfung der Leberwerte (Transaminasen, Gamma-GT) Serumkreatinin Urinstatus Wie oft sollen die Laborkontrollen passieren? Dazu empfiehlt die Leitlinie: vor der ersten Einnahme bis zum 4. Monat alle 4 Wochen danach alle 8 Wochen Deutsches Ärzteblatt, Jg. 111, Heft 25, 20.06.2014 Zahl des Herstellers Biogen-Idec: 200.000 Patientenjahre bedeutet z.B. vereinfacht, dass 20.000 Patienten zehn Jahre lang Fumaderm genommen haben. Der Hersteller empfiehlt für Fumaderm in der Fachinformation Laboruntersuchungen u. a. von Serum-Kreatinin sowie Protein im Urin und Harnsediment während der ersten vier Wochen alle zwei Wochen, danach alle vier Wochen. Bei Anstieg des Kreatinins über die Norm soll die Behandlung mit Fumaderm abgebrochen werden. Neben der Überwachung der Nierenfunktion werden regelmäßige Kontrollen von Blutbild und Leberwerten empfohlen.-
- Fumaderm
- Nebenwirkungen
-
(und 3 mehr)
Markiert mit:
-

Rote-Hand-Brief wegen Nebenwirkungen von Fumaderm
Claudia Liebram erstellte ein Artikel in Dimethylfumarat
Im Sommer 2013 bekam es jeder Arzt landauf landab schriftlich: Beim Wirkstoff Dimethylfumarat (enthalten z.B. in Fumaderm) ist Vorsicht geboten – und zwar, wenn die Zahl der Lymphozyten extrem abnimmt. Die Arzneimittelkommission der deutschen Ärzteschaft (AkdÄ) verschickte damals einen Rote-Hand-Brief an alle Ärzte. Der heißt so, weil darauf eine rote Hand abgebildet ist, die den Arzt auf ernstere Probleme aufmerksam machen soll. Absender des Briefes ist die Firma Biogen-Idec, Hersteller von Fumaderm. Im Frühjahr 2013 war mehrfach über einige Fälle schwerer Nebenwirkungen berichtet worden. "Der Hersteller weist auf das Risiko opportunistischer Infektionen bei schwerer, anhaltender Lymphopenie hin", heißt es von der AkdÄ. Das bedeutet: Wenn die Lymphozyten-Zahl dauerhaft viel zu niedrig (unter 500/µl) ist, drohen Infektionen, verursacht durch Keime. Die Fachinformation für Ärzte – eine Art ausführlicher Beipackzettel – sollte danach aktualisiert werden. Darin sollte dann konkret beschrieben werden, was im Falle einer Lymphopenie unternommen werden kann. Wichtig ist, was in der Fachinformation zu lesen ist: Vor der Behandlung ist das Blutbild (einschließlich Differentialblutbild sowie Blutplättchenzahl) zu kontrollieren: Bei Werten außerhalb des Normbereiches darf keine Behandlung erfolgen. Während der Behandlung sind regelmäßige Blutbildkontrollen durchzuführen (Leukozytenzahl und Differentialblutbild; in den ersten drei Monaten alle 14 Tage, danach bei unauffälligen Befunden monatlich). Bei starker Abnahme der Leukozytenzahl – insbesondere bei Werten unter 3000/μl – oder anderen pathologischen Blutbildveränderungen ist die Behandlung sofort abzubrechen. Blutbildkontrollen sind dann bis zur Normalisierung nötig. Die AkdÄ fordert zudem alle Ärzte auf, ihr alle Nebenwirkungen im Zusammenhang mit dem Wirkstoff mitzuteilen – auch, wenn es sich zunächst nur um einen Verdacht handelt. Diese Meldung kann auch online erfolgen. Das Fazit für alle Betroffenen, die Fumaderm einnehmen: Die regelmäßigen Laborkontrollen sollten ernst genommen werden - wie oben beschrieben anfangs alle 14 Tage, nach drei Monaten und wenn alles in Ordnung ist, nur noch einmal im Monat.- 2 Kommentare
-
Fumaderm ist das mit Abstand am meisten verschriebene innerlich wirkende Medikament bei Psoriasis – aber nur in Deutschland. In anderen Ländern ist dafür nie eine Zulassung angestrebt worden. Wenn die Aussagen des arznei-telegramms stimmen, hat es dennoch nie detaillierte Studien zu den Fumarsäureestern gegeben. Darüber, so die Redakteure, sollten die Patienten wenigstens aufgeklärt werden. In Deutschland kamen Fumarsäureester als Fertigpräparat auf den Markt, nachdem in den 80-er Jahren Dr. Günter Schäfer den Wirkstoff propagiert und gemeinsam mit vielen Betroffenen erfolgreich angewendet hat. Es war sein Lebenswerk, diese Wirkstoffkombination zur Behandlung der Psoriasis durchzusetzen, unterstützt vom Deutschen Psoriasis Bund e.V. Umfangreiche Studien von Phase 1 bis Phase 3 waren "damals" noch nicht erforderlich. Wenn man – wie das arznei-telegramm – genauer hinschaut, erfährt man, dass Fumaderm noch gar nicht richtig erforscht ist. Das wäre vertretbar, wenn der Hersteller Biogen Idec seine Ankündigung wahr gemacht hätte, den Mono-Wirkstoffs Dimethylfumarat zur Behandlung der Psoriasis zulassen zu wollen. Dann hätte es nach heutigem Standard umfangreiche Studien zur Wirkstoffgruppe gegeben. Solche Studien müssen in den Schubladen vorhanden sein, denn für das Präparat wurde 2006 die Zulassung unter dem Namen Panaclar beantragt, dann aber wieder zurückgezogen – nur für Deutschland. Panaclar galt als besser verträglich als Fumaderm. Jetzt wird der Mono-Wirkstoff Dimethylfumarat als Medikament gegen Multiple Sklerose unter dem Namen Tecfidera angeboten – sehr viel teurer als Fumaderm und nicht zur Behandlung der Psoriasis. Die Studienergebnisse sind also nicht übertragbar auf Fumaderm.
-

arznei-telegramm geteilter Meinung über Fumaderm
Claudia Liebram erstellte ein Artikel in Dimethylfumarat
Eine der kritischsten Stimmen im deutschen Gesundheitswesen, das "arznei-telegramm", hat sich jetzt erneut mit dem Medikament Fumaderm und dem Wirkstoff Dimethylfumarat beschäftigt: In Ausgabe 04/2013 antwortet die Redaktion auf die Frage eines Facharztes aus Vreden. Er wollte von seinen Kollegen wissen, was von der Behandlung mit Fumarsäureestern zu halten ist. Hingewiesen wird auf die Informationen in der deutschen Leitlinie zur Behandlung der Psoriasis - eine Art Leitfaden für Ärzte, wie die Schuppenflechte für gewöhnlich therapiert wird. Demnach würden es 50 bis 70 Prozent der Patienten mit Fumaderm schaffen, ihre Schuppenflechte um 75 Prozent und mehr zurückzudrängen. Für die europäische Leitlinie indes konnten sich die Experten offenbar über Fumarsäureester nicht einigen - "die einzige Therapieoption, für die kein Konsens erzielt wird", schreibt das arznei-telegramm. Berichtet wird weiter, dass Daten zum Nutzen von Fumaderm "nach wie vor spärlich" vorhanden seien - zum einen aus einer kleinen Untersuchung mit 24 Teilnehmern und zum anderen aus der einzigen Studie, in der Patienten auch zum Vergleich ein Placebo-Medikament bekamen. "Allerdings brechen unter Fumarsäureestern 39 Prozent und unter Placebo sogar 58 Prozent die Einnahme vorzeitig ab", so das arznei-telegramm. Die Mediziner kritisieren, dass in der Veröffentlichung zur Studie weder steht, wie groß der Befall zu Beginn der Therapie war, noch, welche Therapien zuvor schon angewendet wurden. Das Fazit des arznei-telegramms: "Im Grunde sind die Ergebnisse daher nicht verwertbar". Auch die Sicherheit von Fumaderm findet das arznei-telegramm "unzureichend dokumentiert". Magen-Darm-Beschwerden und Flushs würden oft zum Absetzen der Behandlung führen. Häufige träten auch eine Eosinophilie, eine Leukopenie oder eine Lymphopenie auftreten. Einzelne Berichte über eine tödlich verlaufene Panzytopenie, ein Kaposi-Sarkom, Niereninsuffizienz oder mehrere Fälle von Nierenversagen listen die Mediziner in ihrem Beitrag auf. Sie wissen aber auch: "Die vorhandenen Therapiemöglichkeiten der schweren Psoriasis sind unbefriedigend, und die zur Verfügung stehenden Mittel bergen erhebliche Risiken". Im Fazit fassen die Redakteure zusammen, dass ihnen aussagekräftige Studien zu Nutzen und Risiken fehlen. "Nicht einmal die wirksamen Bestandteile und die optimale Dosierung sind hinreichend geklärt." Salomonisch urteilen die Schreiber schließlich aber: "Angesichts der erheblichen Risiken anderer systemischer Antipsoriatika wie Methotrexat, Ciclosporin oder Biologika hält ein Teil der Redaktion einen Therapieversuch dennoch für vertretbar, wenn die Patienten über den unzureichenden Kenntnisstand aufgeklärt werden und regelmäßige Blutbildkontrollen gewährleistet sind". Gesetzt wird auf Studien mit dem Mono-Wirkstoff Dimethylfumarat allein, der nur einer von mehreren Bestandteilen in Fumaderm ist. Immerhin stellt das Urteil "eines Teils der Redaktion" einen kleinen Fortschritt dar: Vor fünf Jahren etwa wurde Fumaderm im "Arzneimittelkursbuch 2007/2008" aus dem gleichen Hause noch kategorisch negativ beurteilt. Damals hieß es: "Wir halten die Einnahme der Fumarsäureester auf Grund der negativen Nutzen-Schaden-Bilanz für nicht vertretbar". Update: In einer Sonderausgabe wies das arznei-telegramm einige Tage nach seiner oben beschriebenen Veröffentlichung auch auf die Nebenwirkung von Dimethylfumarat hin - die Entwicklung einer PML. Lies dazu auch unseren Kommentar: Fumaderm fehlt es an Forschung -

Schwere Nebenwirkung von Fumaderm und Psorinovo berichtet
Rolf Blaga erstellte ein Artikel in Dimethylfumarat
Ausgerechnet kurz vor der Zulassung des Wirkstoffs Dimethylfumarat im Medikament Tecfidera für die Behandlung der Multiplen Sklerose in Europa gab es für den Hersteller Biogen Idec schlechte Nachrichten: Fumaderm – das Psoriasis-Medikament, in dem der gleiche Wirkstoff steckt – kann zu einer PML führen – zu einer "progressiven multifokalen Leukoenzephalopathie". Das ist eine Erkrankung des zentralen Nervensystems, bei der sich Mark aus dem Groß- und Kleinhirn sowie aus dem Hirnstamm zurückbildet. Folge sind Störungen des Bewegungsapparats und des Gehirns. Letzteres kann sich in Sprachstörungen, Konzentrationsstörungen, Verwirrtheit, Demenz oder epileptischen Anfällen zeigen. Ursache ist meist ein Virus, dem das Immunsystem nicht mehr genügend Widerstand entgegensetzen kann, weil es zu geschwächt ist. Wegen PML-Fällen war seinerzeit das erste Biologikum Raptiva vom Markt genommen worden. Das arznei-telegramm 5/13 vom 10. Mai 2013 schrieb dazu: “Beim derzeitigen Kenntnisstand raten wir von der Einnahme [von Fumaderm] ab.“ Noch in der vorherigen Ausgabe war sich die Redaktion uneinig, ob sie es für Psoriatiker empfehlen solle. Aus Sicht des arznei-telegramms gibt es für Fumaderm weder zum Nutzen noch zur Sicherheit verlässliche Daten, aber eine hohe Abbrecherquote. Das Psoriasis-Netz berichtete darüber. Der FUMADERM-Anbieter Biogen Idec wurde kritisiert: „Die Fachinformation spiegelt den Kenntnisstand zu den Risiken des Mittels nicht adäquat wider“. Der Aufsichtsbehörde BfArM wird „Untätigkeit“ vorgeworfen. Auf der anderen Seite wehrt sich Biogen Idec: Das Risiko sei extrem selten und darauf zurückzuführen, dass die Ärzte Fumaderm weiter verschrieben hätten, obgleich die Lymphozyten-Zahl zu stark abgesunken war. Was war geschehen? Der erste Fall Professor Jörg B. Schulz von der Uniklinik für Neurologie in Aachen berichtet im New England Journal of Medicine gemeinsam mit seinem Kollegen Professor Joachim Weis über einen 74-jährigen Patienten. Er hatte drei Jahre lang Fumaderm eingenommen. Zuvor war seine Schuppenflechte mit Kortisonsalben, Acitretin und Methotrexat behandelt worden. Im Juli 2010 entwickelte der Patient Sprachstörungen. Eine Untersuchung des Gehirns im Magnetresonanztomographen zeigte schließlich die PML. Im Blutbild hatte sich ein Jahr nach Beginn der Fumaderm-Behandlung eine Lymphozytopenie bemerkbar gemacht - ein Mangel an Lymphozyten. Der Hersteller empfiehlt in solch einem Fall deinen Abbruch der Therapie. Dennoch wurde die Therapie mit Fumaderm fortgesetzt, bis zwei Jahre später die PML diagnostiziert wurde. Zu diesem Zeitpunkt nahm der Patient neben Fumaderm nur noch ein Medikament gegen Prostata-Vergößerung. Als PML diagnotstiziert wurde, wurde die Fumaderm-Behandlung abgebrochen. Fünf Monate später ging es dem Patienten besser - auch wenn noch immer Sprachstörungen vorlagen. "Die Langzeit-Behandlung mit Fumarsäureestern und der vorherigen Therapie mit anderen Immunsuppressiva kann das Risiko des Patienten für eine PML erhöht haben", erklärt Jörg B. Schulz. Der zweite Fall Hier berichten Bob W. van Oosten und Kollegen vom VU University Medical Center in Amsterdam (Niederlande) über den Fall einer 42-jährigen Frau. Sie hatte wegen einer Psoriasis seit 2007 Psorinovo genommen - ein Medikament mit dem Wirkstoff Dimethylfumarat. Dieser Wirkstoff ist auch in Fumaderm enthalten und soll unter dem Markennamen Tecfidera für die Behandlung der Multiplen Sklerose europaweit zugelassen werden. Die Patientin nahm außerdem täglich Vitamin-C-Pulver und Fischölkapseln ein. Die Frau war im November 2012 wegen einer Lähmung der rechten Körperhälfte zu den Ärzten gekommen, um eine zweite Meinung einzuholen. Der Verdacht einer Multiplen Sklerose stand im Raum. Wieder zeigte die Untersuchung im Magnetresonanztomographen eine PML. Und wieder zeigte sich m Blut eine Lymphopenie. "Wir glauben, dass die Behandlung mit Psorinovo zur Entwicklung von PML bei unserer Patientin beitrug", schreiben Bob W. van Oosten und seine Kollegen. Die Lymphopenie sei eine bekannte Nebenwirkung von Psorinovo. Die Patientin habe vor dem Beginn der PML keine immunsuppressiven Medikamente verwendet - im Gegensatz zum ersten Fall mit Acitretin und Methotrexat. Reaktion des Herstellers Im New England Journal of Medicine reagieren drei Mediziner vom Hersteller Biogen Idec auf die Beiträge der deutschen und niederländischen Wissenschaftler. Sie weisen darauf hin, dass Psorinovo ein freiverkäufliches, nicht von der Zulassungsbehörde geprüftes Medikament sei und deshalb mit höheren Risiken verbunden wäre. In Fumaderm seien vier Bestandteile, von denen Dimethylfumarat nur einer sei. In Psorinovo dagegen könnten neben Dimethylfumarat auch andere Fumarsäureester enthalten sein. In den beiden Fällen hätten über längere Zeit eine Lymphopenie bestanden - zwei und fünf Jahre vor der PML-Diagnose. Biogen Idec nennt selbst zwei weitere Fälle von PML – beide mit starken Faktoren, die eine PML begünstigen können. In einem Fall war eine Sarkoidose (gefährliche Knötchen an Organen) mit Methotrexat und Kortison behandelt worden. Die PML wurde einen Monat nach Beginn einer Fumaderm-Therapie diagnostiziert. Der insgesamt vierte Patient schließlich war in der Vorgeschichte mit Efalizumab behandelt worden und hatte Krebs. Efalizumab war abgesetzt und die Fumaderm-Therapie begonnen worden. "Sarkoidose, Krebs und Efalizumab sind als Risikofaktoren für PML bekannt", so der Hersteller. Eine sinkende Leukozyten-Zahl sei eine häufige Nebenwirkung der Fumaderm-Behandlung. Eine schwere Form davon sei nur bei drei Prozent der Betroffenen aufgetreten. "Es ist wahrscheinlich, dass eine längere und schwerere Lymphopenie noch seltener auftritt", so der Hersteller. In den mehr als 180.000 Patientenjahren seien Berichte über PML selten gewesen. "Bei den beiden Patienten (aus den Berichten 1 und 2) könnte Fumaderm bzw. Psorinovo zur Entwicklung der schweren und lang andauernden Lymphopenie beigetragen haben", so Biogen Idec. Eine schwere Lymphopenie sei ein Risikofaktor für die Entwicklung einer PML. Eine regelmäßige Kontrolle der Blutwerte könne das Risiko senken. Im Medikament Tecfidera von Biogen Idec, das in den USA bereits zur Behandlung der MS zugelassen ist, steckt als Wirkstoff nur Dimethylfumarat. In klinischen Studien seien 2600 Patienten mit MS über bis zu vier Jahre mit dem Medikament behandelt und zwei Jahre danach immer wieder beobachtet worden. Dabei sei die mittlere Lymphozytenzahl um etwa 30 Prozent gegenüber dem Ausgangswert gesunken. Bei keinem Patienten gab es Hinweise auf ein erhöhtes Risiko von schweren oder opportunistischen Infektionen – und keine Berichte über PML. Kommentar Die Ärzte von Biogen Idec räumen ein, dass Fumaderm in den von ihnen genannten Fällen zu einem schweren und langanhaltenden Rückgang der Lymphozyten (Lymphozytopenie) geführt haben könne. Berichte über PLM seien "selten" gewesen – also muss es aber welche gegeben haben. In den jetzt bekannt gewordenen Fällen aus Deutschland und den Niederlanden stellen die Ärzte einen klaren Zusammenhang zwischen der Lymphozytopenie und der progressiven multifokalen Leukoenzephalopathie (PML) her. Das Risiko, unter der Einnahme von Fumaderm eine gefährliche PML zu bekommen, steht nicht im Beipackzettel - auch nicht als "sehr selten", als "Einzelfall" oder als mögliche Folge, wenn eine Lymphozytopenie zu lange toleriert wird. Das Biologikum Raptiva wurde 2009 vom Markt genommen, nachdem es weltweit drei PML-Fälle mit tödlichem Ausgang gab . Damals wies man darauf hin, dass dieses Virus in den USA weiter verbreitet sei als in Mitteleuropa. Biogen Idec wehrt ab. Bei „185.500 Patientenjahren an Erfahrung mit Fumaderm nach Zulassung“ sei das ein „sehr seltenes Ereignis“. Beim neuen MS-Medikament Tecfidera sei noch kein einziger Fall aufgetreten. Für die Überwachungsbehörden seien die Fälle „kein Thema“. Aber als Patient sucht man das Risiko, unter der Einnahme von Fumaderm eine gefährliche PML zu bekommen, vergeblich im Beipackzettel - auch nicht als "sehr selten", als "Einzelfall" oder als mögliche Folge, wenn eine Lymphozytopenie vom Arzt zu lange toleriert wird. Weder Ärzte noch Patienten wussten davon. Tecfidera ist in Europa noch nicht auf dem Markt, sondern wurde in kontrollierten Studien getestet. Da wird natürlich nicht weiterbehandelt, wenn die Blutwerte riskant sind. Als Patient erwartet man von den Aufsichtsbehörden, dass sie sich zu Fällen äußern, bei denen nach Zulassung ein schweres Risiko entdeckt wird – unabhängig davon, wie häufig es letztendlich ist. Aus Patientensicht ist es völlig unverständlich, dass nach eigenen Aussagen die Vertreter von Biogen Idec nicht mit der Redaktion vom arznei-telegramm reden. Ein wissenschaftliches Symposium, auf dem sich die Kontrahenten sachlich darüber streiten, wäre die richtige Reaktion. Die Patienten werden allein gelassen und müssen entscheiden, welchen Experten sie mehr glauben. „Glauben“ ist aber nicht das, was wir von einer evidenzbasierten Medizin erwarten, sondern wissenschaftliche Ergebnisse. Tipps zum Weiterlesen "Fumarsäure: Hirninfektionen in der Psoriasis-Behandlung" - Deutsches Ärzteblatt vom 26. April 2013 "Multiple Sklerose: Ärzte weisen auf mögliche Gefahren einer Therapie mit Fumarsäure hin" - journalMED vom 30. April 2013 -
In der Sendung plusminus vom 30. Januar 2012 hat die Autorin Ulrike Unfug darüber recherchiert, „Warum Medikamente vom Markt verschwinden“. Sie berichtet, dass Sanofi das Medikament Campath gegen Leukämie zurückgezogen hat. Danach wurde für den gleichen Wirkstoff (Alemtuzumab) eine Zulassung gegen Multiple Sklerose (MS) beantragt. Der Preis des MS-Präparats wird nach Experten-Schätzung 10-mal höher sein als der für das Leukämie-Präparat. Ein gut wirksames und preiswertes Medikament wurde vom Markt genommen, weil man mit der anderen Zulassung erheblich mehr verdienen konnte. Als weiterer Beleg für diese Praktik wurde das Vorgehen der Pharmafirma Biogen Idec genannt. Das Missverständnis entsteht dadurch, dass dem Zuschauer eine Fumaderm-Packung gezeigt wird. Er erfährt, dass dessen Hauptwirkstoff Dimethylfumarat ist. Durch Zufall habe man herausgefunden, dass dieser Wirkstoff sehr gut gegen MS hilft. Wörtlich heißt es dann: „Ähnlich wie in unserem ersten Fall, ist bei MS viel mehr zu verdienen. Das ist offenbar der Grund, weshalb der Hersteller die beantragte Zulassung für Schuppenflechte zurückzieht. Pharmariese Biogen Idec will das Medikament nun ausschließlich für MS auf den Markt bringen.“ Da vorher von keinem anderen Medikament gesprochen wurde, muss der Zuschauer davon ausgehen, Fumaderm sei gemeint. Aber das ist falsch. Selbstverständlich ist der (deutsche) Blockbuster Fumaderm weiterhin für Psoriasis zugelassen. Zurückgenommen hat Biogen Idec dagegen die Zulassung für das Nachfolge-Präparat, das 2005 unter dem Namen Panaclar vorgestellt wurde. Dabei handelt es sich um eine Mono-Substanz (nur Dimethylfumarat), die in den Studien auch als BG-12 bezeichnet wurde. Fumaderm dagegen ist ein Gemisch aus vier Fumarsäure-Ester-Substanzen. Der plusminus-Beitrag war die gekürzte Version. Das Original lief einen Tag vorher in der MDR-Umschau. In dem längeren Beitrag hat die Autorin korrekt berichtet, dass Fumaderm vier Wirkstoffe enthalte und der Hersteller „ein neues Medikament“ nur mit Dimethylfumarat plane. Wenn sie dann darauf verweist, dass die beantragte Zulassung für Schuppenflechte zurückgezogen wurde, ist klar, dass sie nicht Fumaderm, sondern das neue Medikament meint. Das Psoriasis-Netz hat seit 2005 über Dimethylfumarat als Psoriasis-Mono-Wirkstoff (Panaclar) berichtet. Die Erklärung, weshalb Biogen Idec den Wirkstoff BG-12 nicht mehr für Psoriasis anbieten will, haben wir unter dem Titel "Neues zur Psoriasis -Juli 2012" veröffentlicht. Es bleibt auch von unserer Seite die Kritik, dass den Menschen mit Psoriasis ein besser verträgliches Medikament vorenthalten wird, weil Fumaderm in Deutschland weiterhin profitabel ist und weltweit mit MS-Patienten mehr Geld verdient werden kann. In Deutschland liefen damals Studien der Firmen Almirall und Forward Pharma zur Anwendung von Dimethylfumarat bei Psoriasis. Inzwischen ist von ersterer Firma das Medikament Skilarence auf dem Markt. Das angesprochene Medikament von Biogen Idec zur Behandlung der Multiplen Sklerose heißt Tecfidera. Tipp zum Weiterlesen Über das Thema und den Fernsehbeitrag wurde auch in unserem Forum diskutiert.
-
Alle zwei Jahre findet in München eine Fortbildung der deutschsprachigen Hautärzte statt. Über Psoriasis wird dabei stets ausführlich referiert. Thema vieler Vorträge waren diesmal die Begleiterkrankungen. Jeder zweite Psoriatiker hat eine von ihnen, oft ohne es zu wissen. Um Schlimmeres zu verhindern, sollen die Hautärzte lernen, diese Krankheiten möglichst frühzeitig zu erkennen. Neuigkeiten wurden vorgestellt für die Behandlung der Nagelpsoriasis und eine punktgenaue UV-Bestrahlung. In absehbarer Zeit wird es Biologika geben, die noch wirkungsvoller sind. Am Rande gab es viele, auch für Patienten interessante Hinweise. Begleiterkrankungen 2007 wurden die ersten Ergebnisse über schwerwiegende und gar lebensbedrohliche Krankheiten bekannt, die verstärkt bei Psoriatikern auftreten können. Viele meinten bisher, diese Aussagen seien übertrieben bzw. gelten nur für Menschen mit sehr schwerer Psoriasis. Aber neuere Untersuchungen haben diese Zusammenhänge bekräftigt. In Dänemark seien die Register-Einträge aller Psoriasis-Patienten seit 1995 ausgewertet worden, so Professor Kristian Reich. Dabei habe sich herausgestellt, dass typische Begleiterkrankungen selbst bei Patienten mit sehr leichter Psoriasis öfters vorkommen als bei Gesunden. Stark gefährdet seien auf jeden Fall diejenigen, die eine schwere Psoriasis haben. Inzwischen weiß man, dass z.B. Übergewicht nicht nur (psoriatische) Entzündungsprozesse verstärkt und Therapie-Erfolge deutlich verschlechtert, sondern auch eine der Hauptursachen für Krebs ist. Professor Matthias Augustin hat in Deutschland Krankenkassen-Daten ausgewertet. Danach haben 50 Prozent der Psoriasis-Patienten mindestens eine der psoriasis-typischen Begleiterkrankungen. Diese würden, so Professor Reich, bei vielen Psoriasis-Patienten nicht oder nur ungenügend behandelt werden. So erhielten 20 Prozent keine Diabetes-Therapie, obgleich sie notwendig sei. Deshalb wurde in vielen Vorträgen darauf eingegangen, wie man erkennen könne, ob ein Psoriasis-Patient gleichzeitig eine dieser Krankheiten hat. „Der Hautarzt wird immer mehr zum Lotsen“, so Dr. Diamant Thaçi. Er müsse seine Psoriasis-Patienten viel genauer untersuchen und an andere Fachärzte überweisen. Viele Hautärzte empfinden das als Bürde. Mindestens 20 Prozent der Psoriatiker haben gleichzeitig eine Psoriasis arthritis. Für die gibt es inzwischen solide Merkmale, um sie zu diagnostizieren. Kompliziert wird es, wenn der Patient keine Hauterscheinungen hat. Professor Jürgen Wollenhaupt verwies auf das Licht-Fluoreszenz-Verfahren, mit dem Entzündungen in den Fingergelenken durch Infra-Rotlicht ungefährlich erkannt werden könne. Zu den lebensbedrohlichen Begleiterkrankungen der Psoriasis schon bei unter 45-Jährigen gehören die Herz-Kreislauf-Erkrankungen - bis hin zu Herzinfarkt und Schlaganfall. Deshalb wurde ausführlich darüber referiert, wie der Hautarzt frühzeitig das kardio-vaskuläre Risiko einschätzen könne: Welche Fakten müssen abgefragt, welche Messungen durchgeführt und welche Bio- und Entzündungsmarker im Blut gesucht werden? In mehreren Projekten, die auch andere Begleiterkrankungen einbeziehen, werden standardisierte Checklisten und Fragebogen für den Hautarzt erarbeitet. Bisher weniger bekannt sei, so Professor Prinz, dass Schwangere mit einer moderaten oder schweren Psoriasis fast doppelt so häufig wie Gesunde mit Komplikationen aller Art rechnen müssten: vor allem mit Schwangerschaftsabbrüchen, Fehl- oder Frühgeburten oder vorzeitigem Blasensprung und beim Kind mit zu niedrigem Geburtsgewicht oder verstärktem Längenwachstum. Das bestätigen eine israelische und eine US-amerikanische Studie. Rauchen, so Professor Bernhard Homey, verschlechtere die Medikamenten-Aufnahme und damit den Therapie-Erfolg. Nikotin verenge die Blutgefäße und verlangsame die Hautdurchblutung. Lediglich Biologika, die über das Lymphsystem verteilt werden (wie Stelara®), würden bei Rauchern voll wirksam werden können. Das betrifft immerhin 40 Prozent der Psoriatiker, weil so viele von ihnen Raucher seien, meinte Dr. Thaçi. Wer dagegen bei Bluthochdruck oder einer Herzkrankheit mit einem Calcium-Antagonisten behandelt werde, beschleunige damit die Wirkstoff-Aufnahme, so Professor Homey, weil sich dadurch die Blutgefäße erweitern. Psoriatiker, so Professor Reich, hätten ein doppeltes Problem: Wie jeder Gesunde seien sie den typischen Zivilisationskrankheiten ausgesetzt. Gleichzeitig sei die Psoriasis ein eigenständiger, zusätzlicher Risikofaktor für eben diese, teilweise lebensbedrohlichen Krankheiten. Es ist wahrscheinlich, aber wissenschaftlich nicht nachgewiesen, dass sich eine frühzeitige und erfolgreiche Psoriasis-Behandlung auch positiv auf die Begleiterkrankungen auswirkt. Aus der Rheumatologie, so Professor Wolf-Henning Boehncke, wisse man, dass sich Bio- und Entzündungs-Marker im Blut unter einer effektiven Therapie verbessern. Therapien Bestrahlung Professor Thomas Werfel stellte das neu entwickelte UV-Bestrahlungsgerät Skintrek® vor. Damit können die erkrankten Hautflächen konturgenau angesprochen werden, ohne die gesunde Haut zu treffen. Das Verfahren nennt sich „Digitale Fototherapie“. Die Hautoberfläche wird nur einmal gescannt. Dann erkennt das Gerät die Plaques automatisch immer wieder. Skintrek® passt die Bestrahlungsdosis selbständig an, wenn sich der Patient bewegt, die Plaques seitlich am Körper liegen oder unterschiedlich stark abgeheilt sind. Das UV-Spektrum kann frei gewählt werden. Das Gerät ist nicht für die großflächige Psoriasis geeignet. Diese Therapie muss privat bezahlt werden. Den Ärzten wurde vorgerechnet, dass sich das Gerät bei nur sehr wenigen Patienten schnell rentiert. Das Psoriasis-Netz berichtete in einem ausführlichen Artikel über dieses Verfahren. Grundsätzlich beklagten die Experten der Fototherapie, dass ihre Erfolge im Schatten der aufwendigen und öffentlichkeitswirksamen Biologika Studien stehen würden. Professor Percy Lehmann verwies darauf, dass nicht mehr alle Dermatologen eine Lichttherapie anbieten. PUVA sei noch seltener geworden - außer in Kliniken. So würde es dem Dermatologen-Nachwuchs an entsprechenden Erfahrungen fehlen. Er berichtete von einer österreichischen Studie, in der die Therapie-Erfolge von PUVA mit denen der gängigen Biologika verglichen wurde. Während Stelara® geringfügig bessere Ergebnisse erzielte, war PUVA allen anderen Biologika überlegen. Es wirke schneller, sei kostengünstiger und es lägen 50 Jahre Erfahrung vor. Im Gegensatz zu den Biologika gäbe es bei PUVA keine schwerwiegenden Nebenwirkungen oder Todesfälle. Die in der Vergangenheit behaupteten Risiken von PUVA seien übertrieben und wissenschaftlich nicht nachgewiesen. Alle Nebenwirkungen seien kontrollierbar. Auf die Frage nach Hautkrebs als Folge von medizinischer UV-Bestrahlung antwortete Professor Lehmann, darüber seinen keine Auffälligkeiten bekannt. Man vermutet, so Professor Mark-Jürgen Bernburg, dass bestrahlte Hautläsionen gegenüber Melanomen eine Schutzfunktion entwickeln. Professor Lajos Kemeny hat bisher vor dem Bestrahlen der Kopfhaut Paraffin-Öl aufgetragen. Das mache die Schuppen durchsichtig, weil das flüssige Paraffin nicht hart werde und durchsichtig bleibe. Damit könne man bestrahlen, ohne die Schuppen erst vollständig entfernen zu müssen. Das sei aber eine fettige und schmierige Angelegenheit. Jetzt probiere er ein UV-Photo-Spray aus, das in 2013 auf den Markt kommen solle. Das mache die Schuppen ebenfalls durchsichtig. Die einzige Bestrahlungstherapie, von der behauptet wird, sie könne Gelenkentzündungen erfolgreich behandeln, ist die Grünlicht-Therapie von Gerhard Saalmann. Professor Lehmann führt deren Erfolge aber allein auf einen Placebo-Effekt zurück (extrem gute Betreuung). Dagegen habe die DemorDyne-Lichtimpfung, die mit Blaulicht arbeitet, ein gewisses Potential bei der atopischen Dermatitis (Neurodermitis), so Professor Adrian Tenew. Für deren Wirkung auf die Psoriasis äußerte er sich deutlich zurückhaltender. Endgültig könne er erst in 2014 solide Daten vorlegen. Auch Professor Dietrich Abeck betonte, dass er die UV-freie Lichtimpfung für eine sichere, nebenwirkungsfreie und vor allem nachhaltig wirkende Bestrahlungstherapie halte – bei Neurodermitis. Aber das müsse jetzt seriös nachgewiesen werden. Nagelpsoriasis 68% der Patienten mit Psoriasis arthritis haben eine Nagel-Beteiligung, aber nur 40 Prozent bis 50 Prozent der Haut-Psoriatiker, so Dr. Marc Radtke. Eine schwere Nagelpsoriasis könne man nur durch ein innerliches Medikament behandeln. Sonst solle man es gleich bleiben lassen, meinte Professor Abeck. Für Patienten mit weniger schwerer Nagelbeteiligung gibt es eine Neuentwicklung, den Sililevo-Nagellack. Der wurde in einer Studie erfolgreich an Patienten mit Psoriasis-Nägeln getestet. Der Nagellack ist frei verkäuflich. Wenn er aber allein nicht hilft, empfiehlt Professor Abeck eine Rezeptur aus Clobetasol 0,05% in Sililevo Nagellack, 1x täglich abends aufgetragen. Das bezahlt die Krankenkasse, weil der Nagellack als Grundlage für ein Kortison dient. Professor Abeck erwähnte außerdem eine aktuelle Studie, bei der Patienten mit Psoriasis-Nägeln erfolgreich mit Tacrolimus behandelt wurden. Die Protopic-Salbe ist dafür nicht zugelassen. Aber als „off-label-Therapie“ ist es eine weitere Chance der ansonsten schwer zu behandelnden Nagel-Psoriasis. Äußerlich wirkende Medikamente Vitamin D3-Analogika (Calcipotriol) Anders als in der Schweiz würden die reinen Calcipotriol-Präparate Psorcutan und Daivonex nicht vom deutschen Markt genommen werden, versicherte uns Dr. Hans Joachim Hutt von Leo Pharma. Aber bei einer Präsentation der Firma besprachen die anwesenden Professoren nur noch die Behandlung mit dem kortisonhaltigen Xamiol bzw. Daivobet Gel®. Professor Reich lässt seine Patienten das Gel nach vier Wochen nur noch 1x täglich, später nur noch 3x wöchentlich, aber dauerhaft anwenden. Kortison-Nebenwirkungen seien ihm nicht bekannt. Anders steht es in der deutschen Leitlinie zur Therapie der Psoriasis. Darin ist eine Kombination von Vitamin-D3-Analogikum mit dem Kortison Betamethason – zum Beispiel Daivobet – nur als Einführungs-Therapie „in den ersten vier Wochen“ vorgesehen. Danach soll ohne Kortison weiterbehandelt werden. Trotzdem beabsichtige Leo nicht, das reine Calcipotriol-Präparat auch als (anwenderfreundliches) Gel anzubieten. Daivobet Gel® gibt es zukünftig in drei Größen: Die bekannte 60 g-Flasche, eine kleinere mit 30 g und eine große mit 120 g. Innerlich wirkende Medikamente Fumarsäure-Ester Anfang des Jahres 2012 konnte man in den Medien erfahren, dass ein Fumarsäure-Präparat von Biogen Idec in 2013 zur Behandlung der Multiplen Sklerose angeboten werden wird. Dahinter verbirgt sich das Präparat, das schon 2005 unter dem Namen Panaclar zur Therapie der Psoriasis vorgestellt wurde. Viele Patienten versprachen sich davon, dass die typischen unangenehmen Fumaderm-Nebenwirkungen zukünftig milder oder völlig weg sein würden. Der Konzern hatte sich dann entschlossen, den Zulassungsantrag für Deutschland ruhen zu lassen, um Panaclar weltweit für MS einführen zu können. Eine Zulassungserweiterung für Psoriasis, so wurde uns jahrelang erklärt, sei dann relativ schnell durchgesetzt. Die Handelsbezeichnung Panaclar wird von Biogen Idec nicht mehr benutzt. Das Präparat heißt wieder, wie schon vor Jahren, BG-12. Auf den offiziellen Internetseiten der Firma gibt es seither keine Hinweise mehr darauf, dass für BG-12 eine Zulassung für Psoriasis beantragt werden soll. Fumaderm ist das innerliche Mittel, das von Dermatologen in Deutschland am häufigsten verschrieben wird. Es liegen langjährige Erfahrungen und Daten vor. So könnte es aus Sicht der Firma nicht notwendig sein, ein erfolgreiches Präparat vom Markt zu nehmen. Ciclosporin Auf Nachfrage wies Professor Matthias Goebeler darauf hin, dass es keine verbindlichen Richtlinien darüber gäbe, wie lange Psoriatiker mit Ciclosporin behandelt werden dürfen. Aber die deutsche und die europäische Leitlinie für die Psoriasis-Therapien empfehlen grundsätzliche nur eine Kurzzeit-Therapie, d.h. maximal 16 Wochen. Obgleich die Hersteller eine 2-jährige Therapiedauer angeben, sei das in beiden Leitlinien nur als Ausnahme vorgesehen. Zu groß seien mögliche Nebenwirkungen, vor allem das Risiko auf Hautkrebs und Lymphome. Vitamin A (Retinoide) Es liegen Einzelfall-Berichte vor, dass mit Toctino® vor allem die Hand-Psoriasis erfolgreich behandelt wurde – als off label-Therapie, da es nur für das Hand-Ekzem zugelassen ist. Durch den Eigentümerwechsel (Basilea wurde an Stiefel und damit an GlaxoSmithKline verkauft), liegt der Versuch auf Eis, Toctino® für die Psoriasis zuzulassen. In der Schweiz laufen die Projekte noch. Noch in 2011 stellte Professor Thomas Ruzicka das Präparat als die „erfolgreichste Einführung eines systemischen Medikaments in der Dermatologie“ vor. Es ist für Patienten, die nicht auf Kortison ansprechen. Der enthaltene Wirkstoff Alitretinoin ist ein Retinoid. Bei dieser Wirkstoffgruppe müssen Frauen allerstrengste Verhütungsmaßnahmen ergreifen, weil sonst Missbildungen oder Fehlgeburten möglich sind. Es gehört zu den starken Medikamenten mit vielen Nebenwirkungen, das relativ teuer ist. Echsen-Spucke Professor Wolf-Henning Boehnke erwähnte in einem Vortrag, dass Exenatid (BYETTA) auch bei Psoriasis helfe. Der Wirkstoff sei im Speichel der nordamerikanischen Gila-Krustenechse entdeckt worden. Das Medikament wird bei Diabetes II eingesetzt. Insulin-Resistenz, so Professor Boehnke, würde entzündliche Krankheiten wesentlich beeinflussen. Biologika Demnächst werden zwei neue Biologika auf den Markt kommen, die am Interleukin 17 A ansetzen und nicht am TNF-Alpha. Vor allem Ixekizumab hatte in den Studien sehr gute Ergebnisse. Professor Prinz sprach davon, dass 80 Prozent der Patienten nahezu abgeheilt seien. Stelara® wirkt nicht nur auf die Haut, sondern auch auf die Gelenke. Janssen-Cilag wird deshalb die Zulassung auch für die Psoriasis arthritis beantragen. Vor allem Raucher sollen mit Stelara® bessere Therapie-Erfolge haben als mit anderen Biologika, weil es nicht über die Blutgefäße wirkt. Juckreiz Einen kleinen Hoffnungsschimmer gegen Juckreiz lässt ein Gerät von Riemser aufkommen. Der „Stichheiler“ ist eigentlich als Notfall-Hilfe bei Insektenstiche gedacht. Aber nach Hersteller-Angabe kann damit auch der Juckreiz punktuell auf der Haut beseitigt werden. Die Wirkung besteht darin, dass das Gerät einen kurzen Hitze-Stoß an der betroffenen Stelle abgibt. Da es eine 30-Tage-Geldzurück-Garantie gibt, kann man in Ruhe ausprobieren, ob es auch beim individuellen Juckreiz hilft. Patienten einbeziehen Die Frage, ob und wie ein Patient die Therapie unterstützt, ist inzwischen auch bei den Dermatologen angekommen. Professor Reich stellte fest, dass 40 Prozent der Psoriasis - Patienten sich nicht besonders gut an die Anweisungen hielten, die der Arzt zuvor mit ihnen besprochen habe („geringe Adhärenz“). Nur 25 Prozent würden die äußerlichen Mittel so auftragen, wie es der Arzt empfohlen habe. Ein Drittel hole die Rezepte erst gar nicht ab. Viele würden die Therapie zu früh beenden und sogar bei den Biologika wären nach zwei Jahren in Dänemark 75 Prozent der Patienten abgesprungen. „Je schwerer, sichtbarer und juckender die Psoriasis ist, je mehr jemand dadurch eingeschränkt ist, desto geringer ist seine Therapietreue“, so Professor Reich. Das könne daran liegen, dass Medikamente nicht oder nicht wie erhofft wirken, sie ungünstige Eigenschaften haben (Galenik, Geruch, Einziehen in die Haut) oder unpraktisch bzw. zeitaufwendig sind. Oder der Patient hat vergessen, was der Arzt ihm mündlich erklärt hat. Daraus folgt, dass alle Beteiligten lernen müssen, besser über die Therapie Bescheid zu wissen, z.B. durch standardisierte Checklisten für Dermatologen und deren Kommunikation mit Patienten, schriftliche, standardisierte Anweisungen für den Patienten, die zu Hause nachgelesen werden können, Trainingsprogramme mit Ärzten und Hilfspersonal, "Help-Desks" für Patienten, Erinnerungen per SMS oder E-Mails, standardisierte Fragebogen über Therapiezufriedenheit und Patientenschulungen. Neue Pflege-Produkte, die uns auffielen Taurus Pharma bietet das neu entwickelte Shampoo Ciclosan® an. Der Name kommt vom Wirkstoff Ciclopirox, der hauptsächlich anti-bakteriell, anti-entzündlich und gegen Hefepilze auf dem Kopf wirkt. Das Shampoo ist vor allem für fettige Kopfschuppen gedacht. Von Neutrogena kommt eine neue Feuchtigkeitscreme, die vor allem für das Gesicht von Akne-Betroffene gedacht ist. Vor allem die darin enthaltene Salizysäure macht es auch für Psoriatiker interessant: visibly clear verspricht eine ölfreie Feuchtigkeitspflege, die 24 Stunden anhalten soll. Die Variante „Pink Grapefruit“ riecht angenehm nach Pampelmuse, also nichts für Duftstoff-Verächter. Die Carbamid Creme der Firma Louis Widmer gibt es künftig auch mit 18 Prozent Harnstoff - gedacht als Fußcreme. Dagegen lässt neubourg skin care das Allpresan mit 15 Prozent Urea auslaufen. Im Psoriasis-Netz wurde der 10-prozentige Schaum getestet. Von Beiersdorf gibt es eine Neuentwicklung, die Eucerin COMPLETE REPAIR Lotion mit 5 und mit 10 Prozent Urea, vor allem gegen trockene Haut. La Roche-Posay hat die Creme CICAPLAST Baume B5 entwickelt, die auch für Babys geeignet ist und vor allem entzündungshemmend und wundheilend wirkt - ohne Duftstoffe.
- 6 Kommentare
-
- Begleiterkrankungen
- Biologika
-
(und 4 mehr)
Markiert mit:
-
Fumarate – in Konsumgütern verboten, als Arzneistoff erlaubt
Inga Richter erstellte ein Artikel in Dimethylfumarat
Arzneistoff, Schädlingsbekämpfungsmittel und Gift zugleich: Substanzen wie Dimethylfumarat decken das gesamte Spektrum ab. Denn einerseits wurde das von der natürlich vorkommenden Fumarsäure abstammende Pestizid bereits vor Jahren als giftig eingestuft, nachdem Hunderte von Menschen unter Vergiftungserscheinungen litten. Dimethylfumarat, zumeist als Trocken- und Antischimmelmittel für Sofas und Schuhe eingesetzt, verursachte Atembeschwerden, schwere allergische Reaktionen sowie starke Hautentzündungen. Deshalb wurde die Substanz seit 2009 EU-weit in Konsumgütern verboten. Andererseits ist Dimethylfumarat der Wirkstoff von Fumaderm beziehungsweise Fumaderm initial. Das Medikament wird bei mittelschwerer bis schwerer Schuppenflechte eingesetzt und gilt als gut wirksam und mehr oder weniger verträglich, selbst als Dauermedikament. Zwar berichten viele Patienten über Nebenwirkungen wie vorübergehende Gesichtsrötungen oder Magen- und Darmbeschwerden. Allerdings sollen diese mit der Zeit abklingen. Keine Spur also von giftigen Eigenschaften. Von einem Verbot in Arzneimitteln ist nicht die Rede. Da stellt sich natürlich die Frage: Wie kann es sein, dass ein und dieselbe Substanz einerseits giftig wirkt und andererseits heilsame Prozesse ankurbelt? „Fumarsäureester haben aggressive Eigenschaften auf der Haut und bewirken so die beschriebenen Kontaktallergien“, bestätigt Marcus Neureither von der Herstellerfirma Biogen Idec. Doch die Haut sei eben nicht vergleichbar mit Schleimhäuten und erst recht nicht mit den speziellen Eigenschaften der Zellen. Nach Neureuthers Meinung könnte die unterschiedliche Verträglichkeit auf folgender Tatsache beruhen: Bei oraler Aufnahme als Tablette wird Dimethylfumarat im Magen- und Darmtrakt recht schnell zu Methylhydrogenfumarat und schließlich zur Fumarsäure abgebaut - Stoffe, die eine andere Verträglichkeit besitzen. Dieser Abbauweg bestehe bei der Aufnahme über die Haut nicht. „Man weiß aus diversen Studien und Langzeit-Erfahrung, dass bei Dimethylfumarat als Tablette keine Langzeitschäden zu erwarten sind“, so Neureither. Tatsächlich wird die Substanz seit Ende der 1950er Jahre erforscht und ist seit 1995 als Arzneimittel zugelassen. In der "Leitlinie zur Therapie der Psoriasis vulgaris" von 2011 stand dazu: Die Nebenwirkungen könnten durch langsame Erhöhung der Dosis im Zaum gehalten werden. Magen-Darm-Beschwerden ließen sich durch die Einnahme der Tabletten zu den Mahlzeiten oder mit einem Glas Milch lindern. Der Gesichtrötung könne man mit Acetylsalizylsäure begegnen. Auch Maik Pommer vom Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) stellt den Einsatz von Dimethylfumarat als Tablette nicht in Frage. Ein Verbot in Konsumgütern führe nicht zwangsläufig zu einem Verbot von wirkungsvollen Arzneistoffen, erklärt er. Sobald ein Patient seinem Arzt oder Apotheker allerdings von schweren Nebenwirkungen oder sonstigen Unverträglichkeiten berichtet, würden diese über ein Meldesystem an das BfArM weitergeleitet. „Bei Dimethylfumarat als Tabletten gibt es bis heute keine derartigen Signale“, so Pommer. Die Zulassung des Wirkstoffes steht daher nicht zur Diskussion. Bislang bestünden keine Zweifel über das positive Nutzen-Risiko-Verhältnis bei der Behandlung schwerer Autoimmunerkrankungen.
-
Erfahrungen austauschen über das Leben mit Schuppenflechte, Psoriasis arthritis und dem ganzen Rest