Suchen und finden
Beiträge zum Thema 'Morbus Crohn'.
27 Ergebnisse gefunden
-

Chronisch Entzündliche Darmerkrankung und Psoriasis als extraintestinale Manifestation
Redaktion erstellte eine Veranstaltung in Veranstaltungen
bisEin Online-Veranstaltung des Vereins Chronisch glücklich e.V. mit dem Deutschen Psoriasis Bund e.V. Referenten: Professorin Annika Gauss, geschäftsführende Oberärztin der Klinik für Gastroenterologie, Infektionen und Vergiftungen am Universitätsklinikum Heidelberg und ärztliche Leitung für Chronisch-entzündliche Darmerkrankungen im Interdisziplinären Zentrum für chronisch entzündliche Erkrankungen (IZEH) Dr. Ralph von Kiedrowski, Hautarzt in Selters und Präsident des Bundesverbandes der Deutschen Dermatologen (BVDD). Christian Hirschmann, Patient mit Morbus Crohn, Neurodermitis, Rheuma und Psoriasis. Alle drei geben Einblick in die Verbindung zwischen chronisch entzündlichen Darmerkrankungen und Psoriasis. Eine Anmeldung ist nötig, und zwar per E-Mail an veranstaltung@chronisch-gluecklich.de -

Biologika können Darmerkrankungen aus der Reserve locken
Rolf Blaga erstellte ein Artikel in Medikamente
Wer mit Biologika wie Cosentyx, Taltz oder Kyntheum behandelt wird, sollte abklären, ob er eine chronisch entzündliche Darm-Erkrankung (CED) haben könnte. Die Arzneimittelkommission der deutschen Ärzteschaft warnt: Es bestehe der Verdacht, dass diese Biologika für schwere Darmentzündungen verantwortlich sind oder bisher unentdeckte Darmentzündungen verschlimmern. Typische Symptome sind ständig wiederkehrende Bauchschmerzen oder Durchfälle. Wichtig: Wer mit einem der Medikamente behandelt wird, muss nicht panisch werden. Nur sehr wenige sind betroffen – nach Angaben der AKdÄ weniger als 1 Prozent. Darmprobleme abchecken Die Arzneimittelkommission (AKdÄ) führt seit längerem eine Datenbank, in die Patienten und Ärzte alle beobachteten Nebenwirkungen eintragen können. Dort seien Fälle gemeldet worden, bei denen sich unter Cosentyx (Secukinumab) eine bisher unauffällige verlaufende CED akut verschlechtert hat, schreibt die AkdÄ. Andere Meldungen würden vermuten lassen, dass durch den Wirkstoff bei vorher gesunden Patienten eine CED ausgelöst wurde. Da die Biologika Taltz (Ixekizumab) und Kyntheum (Brodalumab) ebenfalls am IL-17 ansetzen, seien ähnliche Folgen zu erwarten. Deshalb sollten diese Patienten nach einer CED-Vorerkrankung gefragt werden. Nur bei Kyntheum wird schon jetzt ein „aktiver“ Morbus Crohn abgeklärt. Das Medikament darf dann nicht gegeben werden. Die AKdÄ empfiehlt außerdem, diese Patienten regelmäßig danach zu fragen, ob verdächtige, länger anhaltende Darmprobleme aufgetreten sind. IL-17-Blockade fördert Darmentzündungen Die genannten Biologika sind Antikörper, die auf die Zytokinfamilie Interleukin-17 [1] zielen. Sie verhindern, dass deren entzündungsfördernde Signale an das Immunsystem weitergeleitet werden. Aber ein Botenstoff kann mehrere Funktionen haben. So wird beim Fehlen des IL-17 gleichzeitig die Barrierefunktion der Darm-Schleimhaut geschwächt. Das aber könne dort zu verstärkten Entzündungsreaktionen führen, schreibt die AKdÄ. Langfristig könne sich dadurch eine CED entwickeln. Die Kommission weist aber darauf hin, dass diese Zusammenhänge nicht endgültig bewiesen seien. Dazu würden bisher zu wenig Daten vorliegen. Sie seien aber „biologisch plausibel“, wären schon bei Mäusen nachgewiesen und würden durch Fallberichte aus Kliniken und ihrer Datenbank bestätigt. CED als Psoriasis-Begleiterkrankung Eine chronisch entzündliche Darm-Erkrankung gehört zu den typischen Begleiterkrankungen („Komorbiditäten“) der Schuppenflechte. D.h. Menschen mit Psoriasis haben sowieso ein höheres Risiko, daran zu erkranken als die Normalbevölkerung. Professor Jörg Prinz berichtete, dass 9,6 bis 11 Prozent der Psoriatiker gleichzeitig an Morbus Crohn leiden. Vom Colitis ulceros seien 5,7 Prozent der Menschen mit Schuppenflechte betroffen [2]. Je schwerer die Psoriasis ist, desto höher ist das Risiko, zusätzlich an einer CED zu erkranken schreibt die AKdÄ. Da Biologika meist bei schwer Betroffenen eingesetzt werden, seien diese Patienten von Anfang an gefährdeter. Wenn dann zusätzlich das Medikament Darmentzündungen fördert, steigt das Risiko einer CED. Kommentar Die Zahl der möglichen Fälle wird von der AKdÄ als unter 1 Prozent genannt. Sie kann aber nur geschätzt sein, weil es zu wenig Daten gibt. Wenn die Zahl zutrifft, gehören die chronisch entzündlichen Darmerkrankungen zu den „gelegentlich“ auftretenden Nebenwirkungen. Das ist nicht „häufig“ oder „sehr häufig“, aber auch nicht „selten“ oder „sehr selten“. Patienten, die mit dieser Wirkstoffgruppe behandelt werden, sollten aktiv werden, wenn sie regelmäßig Darmprobleme haben. Je früher eine CED erkannt wird, desto besser ist sie zu behandeln. Im von der AKdÄ geschilderten Fall wurde der Patient auf Humira (Adalimumab) umgestellt. Unverständlich ist, weshalb diese Warnung nicht (auch) von den weltweit geführten Psoriasis-Registern gekommen ist. Gerade die sind dafür eingerichtet worden, vor allem bisher unentdeckte Nebenwirkungen durch regelmäßige Befragungen festzustellen. Beim deutschen Register PsoBest steht die Frage nach neu aufgetretenen Nebenwirkungen in der Check-Liste des Arztes bzw. seiner Assistentin. Der Patient wird lediglich mündlich danach gefragt. Es ist kaum vorstellbar, dass chronisch entzündliche Darmerkrankungen in den Registern nur deshalb nicht aufgefallen sind, weil „vergessen“ wurde, nach neuen Nebenwirkungen zu fragen. Entweder irrt sich die AKdÄ mit ihrer Einschätzung und es handelt sich um sehr seltene Einzelfälle. Dem widerspricht aber ihre Einschätzung, dass es einen „plausiblen Zusammenhang“ zwischen blockiertem IL-17 und dem Auftreten einer Darmentzündung gibt – an Mäusen bewiesen, an Menschen in Fällen dokumentiert. Oder aber gemeldete Nebenwirkungen werden von den Psoriasis-Registern grundsätzlich anders ausgewertet. So dass zum Beispiel sehr seltene Fälle nicht publiziert werden. Zur kritischen Betrachtung der Arbeit der Psoriasis-Register gehört die Tatsache, dass sie alle "Interessenkonflikte" haben. Sie können ihre Arbeit nur durchführen, weil sie direkt oder indirekt von großen Pharmafirmen mitfinanziert werden. Das hat damit zu tun, dass die Hersteller von Biologika verpflichtet wurden, nach Zulassung die langfristige Wirkung ihrer Präparate zu beobachten. Es ist aber nicht vorgesehen, das von finanziell unabhängigen Einrichtungen dokumentieren zu lassen – also werden unter anderem die Hersteller zur Kasse gebeten. Von pharma-gesponserten Arzneimittel-Studien weiß man, dass deren Ergebnisse durch diese Auftragsforschung verzerrt sind. Damit man bei den Ergebnissen der Psoriasis-Register nicht den gleichen Effekt befürchten muss, sollten sie deutlich machen, wie sie die Unabhängigkeit ihrer Arbeit absichern. Firmen selbst warnen Ärzte mit „Rote-Hand-Briefen“ vor neu erkannten Arzneimittel-Risiken. Aber erst dann, wenn die Zusammenhänge wissenschaftlich bewiesen sind. Eine frühzeitige Warnung, wie sie die AKdÄ ausgesprochen hat, ist eher selten. Als betroffener Patient erwartet man, dass selbst bei Verdachtsfällen vorsorglich auf mögliche Nebenwirkungs-Risiken hingewiesen wird. Selbst auf die Gefahr hin, dass manche Menschen bei neu entdeckten Arzneimittel-Nebenwirkungen schnell panisch reagieren. Jeder kann für sich entscheiden: Wie groß ist das Risiko? Wie stark sind die Nebenwirkungen im Verhältnis zur Besserung der Schuppenflechte? Und wie gut kann die moderne Medizin mit diesen Nebenwirkungen umgehen? Quelle: "Induktion und/oder Demaskierung von chronisch-entzündlichen Darmerkrankungen unter Secukinumab (Cosentyx®)", Deutsches Ärzteblatt | Jg. 115 | Heft 14 | 6. April 2018 [1] Sie besteht aus fünf verschiedenen Botenstoffen: IL-17A bis IL-17F. Die veranlassen, dass verstärkt Hautzellen (Keratinozyten) gebildet und Entzündungen ausgelöst werden. Das Signal dazu wird aber nur weitergeleitet, wenn der Botenstoff an einen Rezeptor andockt. IL-17 passen nur in IL-17-Rezeptoren, wie ein Schlüssel in ein Schloss. Während Secukinumab und Ixekizumab verhindern, dass sich überhaupt IL 17A bilden, blockiert Brodalumab die IL-17-Rezeptoren. IL-17A und weitere aus der IL-17-Familie finden keine freien Rezeptoren. Dadurch werden ihre Botschaften nicht weitergeleitet. [2] „Ursachen der Psoriasis“, Vortrag am 15. September 2017 in Bad Reichenhall, Patientenveranstaltung der PSOAG Tipp zum Weiterlesen Bei manchen Biologika können Hefepilze zum Problem werden (Pharmazeutische Zeitung, 11.01.2022) Einige Biologika können dafür sorgen, dass der Körper der Hefepilze nicht mehr Herr wird. Das sollten alle wissen haben, die diese Biologika anwenden. Nicht in Panik verfallen, aber eben im Hinterkopf haben. In diesem Artikel heißt es: Um das in die gängigen Medikamentennamen zu übersetzen: IL-17-Hemmer sind zum Beispiel Cosentyx, Taltz, Kyntheum und Bimzelx. Ein IL-12/23-Hemmer ist zum Beispiel Stelara. Tremfya, Ilumetri und Skyrizi hemmen "nur" IL-23.- 2 Kommentare
-
- Brodalumab
- Colitis ulcerosa
- (und 7 mehr)
-
Uwe A. empfiehlt, den Urlaubsort im Sinne der Psoriasis zu wählen. Ansonsten macht er sich aus Blicken von Fremden nicht viel. Der Erfahrungsbericht eines Betroffenen. Erstmals trat die Schuppenflechte bei mir während der Schulzeit auf, ich war etwa 15 Jahre alt. Sämtliche Salben und Bestrahlungen halfen bisher nicht. Sie kam und ging und kam und ging... Merkwürdigerweise habe ich die stärksten Probleme im Sommer – wenn ich mal wieder befallen bin – obwohl doch UV-Licht zur Besserung beitragen soll?!? Vor etwa 5 Jahren machte ich Ende August eine Woche Urlaub auf Korfu/Griechenland. Ich hatte zu dem Zeitpunkt die Schuppe nur an den Ellenbogen und an den Knien. Während des Urlaubs kümmerte ich mich überhaupt nicht darum (zu Hause hatte ich bis dahin mit einer teerhaltigen Creme gekämpft). Ich schmierte mich lediglich mit Sonnenmilch ein und verbrachte fast jeden Tag am Strand, viel baden und viel Sonne. Abends noch eine Dusche im Hotel. Nach einer Woche waren die fast weg, und sie blieben es auch lange Zeit. Die letzten Jahre machten wir Urlaub in der Türkei. Leider hatten wir jedesmal das Pech, Stein-Strände zu erwischen, das hieß: Urlaub am Pool. Der Schuppe hat dies nicht geholfen, leider kann ich nun nicht sagen, ob der Urlaub in der Türkei hilft oder nicht, da ich ja nicht im Meer war, so wie auf Korfu. Wäre natürlich toll, denn ein Urlaub dort kostet nicht mehr als 500.- bis 800.- für 14 Tage Halbpension, wenn man in der Nebensaison fährt, und die Buchung von Flug und Hotel auch mal selbst in die Hand nimmt. Meine Empfehlung für alle, die es probieren möchten: Hotel Hane, Türkei Side/Kumköy, 3-Sterne, Tel.-Nr. und Fax-Nr. über die Auslandsauskunft erfragen, liegt direkt an einem sauberen Sandstrand (bei meinem ersten Urlaub dort, hatte ich gerade keine Symptome, danach sind wir immer Last-Minute zu anderen Orten geflogen), Kosten ca. im Sommer (Nachsaison) 60-70 DM pro Doppelzimmer!!! pro Nacht inkl. Halbpension, also 30-35 DM pro Nase!!! Im letzten Jahr (April/Mai) verbrachte ich fast 5 Wochen im Krankenhaus wg. Morbus Crohn (chron. Darmentzündung). Wurde erst im Januar 1999 diagnostiziert, muss ich aber lt. Arzt schon viele Jahre haben. Ich hatte zu diesem Zeitpunkt auch mit der Schuppenflechte zu tun. Im Krankenhaus wurde wg. des Crohns eine sogenannte Schub-Therapie durchgeführt, d.h., Kortison in hohen Dosen, anfangs 60 mg/Tag! Die Dosis wurde anfangs wöchentlich, dann 14-tägig verringert. Nach 7 Monaten war ich auf 0. Angenehmer Nebeneffekt: die Schuppenflechte verschwand vollständig in dieser Zeit. Bis März diesen Jahres. Da bekam ich mal wieder eine Mandelentzündung und bereits eine Woche nach den ersten Schluckbeschwerden war sie wieder da. Da dies lt. Hautarzt als einer der Auslöser bekannt ist, und da ich gleich 2 mal innerhalb 2 Monaten damit zu tun hatte (als Kind ebenfalls oft), habe ich mir die Mandeln entfernen lassen (bin gerade 2 Tage aus dem Krankenhaus). Nun kann ich erst einmal nur hoffen. Zur Zeit sind bei mir die Hände am schlimmsten betroffen, sämtliche Salben helfen (wie immer) nicht. Ich schmiere sie mir täglich mehrmals mit Melkfett (sehr billig, sehr ergiebig) ein, da die Haut sonst überall aufreißt. Leider hat das zur Folge, dass ich fast den ganzen Tag mit Handschuhen rumrennen muss, weil ich sonst alles anschmiere. Psychisch macht mir die Schuppe eigentlich nicht zu schaffen (außer, dass natürlich die Beschwerden nerven). Wen es stört, der soll nicht hingucken. Ich lasse mich nicht zu Hause einsperren, nur weil anderen es nicht gefällt; ich laufe auch nicht im Sommer mit langen Sachen, Schal und Mütze rum, sondern in Shorts und T-Shirts, auch ins Freibad gehe ich. Uwe A. (31)
-
- Erfahrungsberichte
- Hände
-
(und 4 mehr)
Markiert mit:
-

Zusammenhang zwischen atopischer Dermatitis und entzündlichen Darmerkrankungen
Burg erstellte einem Thema in Am Rande bemerkt
Risiko für entzündliche Darmerkrankungen bei atopischer Dermatitis- Neurodermitis Neue Studienergebnisse beleuchten den Zusammenhang zwischen atopischer Dermatitis und entzündlichen Darmerkrankungen. AU= Franziska Zidek, Gelbe Liste 20jährige Kohortenstudie (HIN, UK) mit über 1.000.000 (>400.000 Kinder + >600.000 Erw) Patienten mit atopischer Dermatitis. Es wurde ein signifikant erhöhtes Risiko für chronisch entzündliche Darmerkrankung (IBD, Inflammatory Bowel Disease) von 44% bei Kindern und 34% bei Erwachsenen im Vergleich zu Patienten ohne atopische Dermatitis gefunden. Das Risiko stieg mit der Schwere der atopischen Dermatitis an. https://www.gelbe-liste.de/dermatologie/risiko-entzuendliche-darmerkrankungen-atopische-dermatitis-
- Atopische Dermatitis
- Colitis ulcerosa
- (und 7 mehr)
-
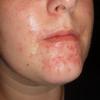
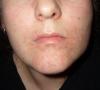
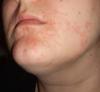
Hallo, tut mir leid ich frage hier, weil mein Hausarzt auch etwas ratlos ist. Weiß Jemand hier was das sein kann? Auf dem einen Foto ist der Beginn des Ausschlags, den ich versucht habe mit Kortisonsalbe zu behandeln. Nun halte ich es komplett trocken ohne jegliche Creme und es fängt furchtbar an zu jucken und zu schuppen. Ich habe Morbus Crohn und Arthritis, also könnte es vielleicht eine Flechte sein? Liebe Grüße Nidi
- 18 Antworten
-
- Cortison
- Morbus Crohn
-
(und 2 mehr)
Markiert mit:
-
Hallo, ich habe seit Ende Mai Psoriasis Pustulosa Palmoplantaris. In den letzten 4 1/2 Monaten hatte ich 5 Schübe... sämtliche Salben, Cremes und selbst 4 Wochen Aufenthalt in der Hautklinik brachten nichts. Ich bin gegen jegliche lokale Therapie resistent. Nun war ich gestern bei meinem Hautarzt und habe mit ihm über MTX gesprochen. Nun wollte ich fragen, welche Erfahrungen ihr mit MTX und der PPP habt? Was ich noch anmerken muss, ich habe seit 3 Jahren Morbus Crohn und wurde von Juli 2011 bis Juli 2012 mit Remicade behandelt. Remicade musste jedoch abgesetzt werden, da dies der Trigger meiner Psoriasis ist. Nun werde ich seit Ende August mit Humira behandelt. Auswirkungen auf die PPP hatte Humira bis jetzt nicht. Habe weiterhin eine Schub nach dem anderen. Zum Glück gibt wenigstens mein Crohn seit einem Jahr Ruhe. Mein Hautarzt war erst nicht so begeistert, dass ich mit MTX beginnen möchte, da es ein ziemlich heftiges Medikament ist. Aber ich bin mittlerweile so verzweifelt, dass ich diese ganzen möglichen Nebenwirkungen in Kauf nehme und mir einfach nur wünsche, etwas Ruhe von der PPP zu haben. Auch wenn es nur ein halbes Jahr wäre. Über Berichte von euch, wie es euch mit MTX ergeht, würde ich mich sehr freuen! Liebe Grüße Natascha
- 6 Antworten
-
- Morbus Crohn
- MTX Erfahrungen
- (und 3 mehr)
-
Morbus Crohn / Fistel- und Abszessbildung / Psoriasis Vulgaris
Nicki_1909 erstellte einem Thema in Schuppenflechte-Forum
Hallo Zusammen, habe mich gerade hier angemeldet um Erfahrungen auszutauschen, Hilfe von Betroffenen zu bekommen und natuerlich auch evtl. selbst Tipps zu geben. Leide seit 1997 an Morbus Crohn. Diesen habe ich seit ca. 1 Jahr im Griff, wobei sich allerdings Fisteln und Abszesse gebildet haben, die bis heute nach wie vor bestehen. Seit Anfang diesen Jahres kamen dann zusaetzlich Hautveraenderungen an Haenden, Fuessen und zuletzt am Kopf. Seitdem bin ich in aerztlicher Behandlung. Dort wurde eine Psoriasis Vulgaris diagnostiziert. Cortisonsalben und Haarshampoos haben bisher keinen Erfolg gebracht. Zu den betroffenen Stellen: 1. Mein Kopfhaut ist stark geroetet, sehr verschuppt, naesst und juckt fuerchterlich. Gleichzeitig tritt vermehrt Haarausfall auf. 2. Die Handinnenflaechen sind ebenfalls verschuppt aber momentan nicht aufgerissen. Leichte Pustelbildung. 3. Meine Fuesse, insbesondere der Rechte, hat auf der Laufflaeche Pusteln mit Fluessigkeit. Auch hier besteht ein Juckreiz, der allerdings noch zu ertragen ist. Zusaetzlich habe ich seit ein paar Tagen heftige Gelenkschmerzen an den Haenden, Knie, und Fuessen. Man sagte mir aerztlicherseits, der Koerper suche sich auf Grund des Ruhens des MC ein anderes Ablassventil, daher PSO. Hat jemand von Euch aehnliche Beschwerden und koennt Ihr mit Tipps geben, wir ich die Probleme, insbesonder auf dem Kopf, in den Griff kriegen kann? Ganz lieben Dank fuer Eure Hilfe und liebe Gruesse Nicki -
Hi all, gibt es hier jemanden, der Erfahrung mit Chronischen Darmerkrankungen (Colitis Ulcerosa / Morbus Crohn) hat? Bei mir wurde vor 3 Jahren Colitis Ulcerosa festgestellt (Chronische Entzündung des Dickdarmes). Während dieser Zeit hatte ich schlimme entzündliche Pso-Schübe auf der Haut. In der Zwischenzeit ist die CU nun vor einem Monat zum 3ten Mal ausgebrochen und die Haut hat sich dann auch gleich wieder mit heftigen Schüben bedankt. Behandelt werde ich für den Darm dauerhaft mit Salofalk (Mesalazin)in- und extern und nach Bedarf mit Colifoam (Cortison lokal). Wer hat ähnliche Beobachtungen gemacht? Welche Medikamtente nehmt Ihr? Wie bekommt man beim CU-Schub die Haut wieder in den Griff? Viele Grüße vom Schuppilein
-
<img src="http://img.homepagemodules.de/crazy.gif">Ich bin vor einem Jahr an Morbus Crohn erkrankt und habe gehört, daß diese Krankheit eine Schuppenflechte auslösen kann. Stimmt das wohl? Ich habe Schuppenflechte auf dem Kopf. Bisher habe ich die Haare mit Aqueo Shampoo gewaschen. Es ist dadurch zwar nicht viel besser geworden, aber auch nicht schlimmer.Ich habe relativ kurze Haare, hätte aber auch kein Problem damit, die Haare noch kürzer schneiden zu lassen (bin w). Jetzt habe ich schon mehrfach gehört, daß shampoonieren gar nicht so gut sein soll, sondern man die Haare nur mit Wasser oder Haarbalsam waschen soll und sie nachher mit einer Lotion eincremen soll. Die Idee ist ja ganz nett, aber daß die Haare dann so aussehen, als hätte ich Gel drin, fand ich noch nie so dolle.Hat jemand eine Idee, wie ich die Kopfhaut pflegen kann, ohne das die Haare zum Schluß fettig aussehen? Garvin
-
Die Mitglieder der Deutschen Dermatologischen Gesellschaft treffen sich alle zwei Jahre, um sich fachlich auf den neuesten Stand zu bringen. Auf der Tagung im Jahr 2009 in Dresden diskutierten die Hautärzte viel darüber, wie man eine schwere Psoriasis durch innerlich wirkende Medikamente erfolgreich behandeln könne. Die ausgeprägte Psoriasis ist verantwortlich für viele, ebenfalls ernsthafte Begleiterkrankungen. Die führen dazu, dass die Lebenserwartung schwer erkrankter Psoriatiker deutlich kürzer sein kann als die von Gesunden. Einige Pharmafirmen kündigten neue, innerlich wirkende Medikamente an. Ausführlich wurde erklärt, weshalb nicht mehr mit Raptiva behandelt wird und worin sich dieses Biologikum von den anderen unterschieden hat. Psoriasis ist nur eine von vielen Hautkrankheiten, über die auf der 45. DDG-Tagung gesprochen wurde. Dennoch „boomt“ das wissenschaftliche Interesse gerade an dieser Krankheit: Es werden immer kompliziertere Auslösemechanismen entdeckt. Das soll nicht nur zu neuen Arzneien führen, sondern auch dazu, vorsorglich „Risikogrößen“ messen zu können. Wenn dann frühzeitig behandelt wird, kann man verhindern, dass eine Psoriasis oder eine Begleiterkrankung zu heftig ausbricht. Statistisch wird erhoben, wie viele Patienten welche Psoriasis haben und wie sie behandelt wird. Es wird immer genauer erfasst, wie schwer der Einzelne von seiner Krankheit betroffen ist: Neben Messgrößen wie den PASI erheben moderne Hautärzte den Body Surface Area (body surface area – Befall der Körperoberfläche) und vor allem den DLQI (dermatologischer Lebensqualitäts-Index). Psoriasis kann eine schwere Krankheit sein Professor Martin Röcken (Tübingen) verwies darauf, dass die Psoriasis keine Hautkrankheit an sich sei, sondern die Ausprägung einer umfassenden (auto-inflammatorischen) Entzündungskrankheit. Andere Symptome davon seien Psoriasis arthritis (an Gelenken, Sehnen und Weichteilen) sowie Psoriasis an Nägeln, Händen und Füßen. Professor Ulrich Mrowietz (Kiel) bezeichnete die Krankheit als „sich selbst aufschaukelnde Entzündungsstörung“. Eine mittelschwere, vor allem aber eine schwere Psoriasis ist allgemein als „schwere Krankheit“ einzuordnen. Die Patienten sind extrem belastet: durch die Krankheit selbst durch zahlreiche Begleiterkrankungen durch psychische Einflüsse (vor allem Depressionen) durch den Verlust an gesunden Lebensjahren durch den schlechten Gesundheitszustand durch höhere private und gesellschaftliche Kosten (Therapien, Reha + Kur, Selbstbehandlung u. -pflege, Arbeitsausfall) durch den Verlust an Lebensjahren durch vorzeitigen Tod Wirklich schwer betroffen sind in Deutschland hinsichtlich ihrer Haut (PASI>20) 11,6 Prozent und in Bezug auf ihre Lebensqualität (DLQI >10) 27,8 Prozent der Psoriatiker („Health Services Research in Psoriasis – The German Approach“; Augustin, Reich, Reusch et al. in: “Dermatology” 4/2009). Die schwere Psoriasis ist nur die „Spitze des Eisbergs“, so Professor Wolf-Henning Boehncke (Frankfurt). Die bekanntesten Begleiterkrankungen sind Psoriasis arthritis Morbus Crohn Herz-/ Kreislauf- und Gefäß-Erkrankungen Fettleibigkeit Diabetes und Bluthochdruck. Inzwischen zählen auch chronische Lungenentzündungen, Osteoporose (Männer), Hautkrebs (Plattenepithelkarzinom, Lymphom) und vor allem Depressionen dazu. Männer mit schwerer Psoriasis sterben durchschnittlich 3,5 Jahre, Frauen 4,4 Jahre früher, als Patienten ohne Psoriasis. „Niemand stirbt an seinen Schuppen“ (Röcken), sondern vor allem am Herzinfarkt. Das Risiko dafür ist bei schwerer Psoriasis dreimal höher als bei Gesunden, vor allem bei jüngeren Patienten. Fettleibigkeit nährt die Psoriasis: Entzündungsprozesse verändern Fettzellen, die wiederum neue Entzündungen verursachen. Frühzeitig erkennen – Krankheiten abschwächen Im Auftrag der US-Patientenorganisation National Psoriasis Foundation (NPF) hat Dr. Alexa Boehr-Kimball untersucht, wie man frühzeitig verhindern könnte, dass sich bei Psoriatikern weitere Krankheiten entwickeln. Sie kam zu dem Ergebnis, dass sie sich auf „Risikoparameter“ untersuchen lassen, Vorsorge-Möglichkeiten wahrnehmen und sich für eine gesunde Lebensweise entscheiden sollten (nicht Rauchen, Alkoholtrinken oder Fleischessen) Dazu gehört es, regelmäßig die Messungen von Blutdruck, Body-Mass-Index, Taillenumfang, Puls, Cholesterin, Glukose, Blutfette und Blutzucker auszuwerten. Eine mögliche Psoriasis Arthritis sollte durch Fragen nach dem Gelenkstatus einschließlich der Frage nach Morgensteifigkeit frühzeitig erkannt werden. Am schwierigsten ist es, angehende Depressionen zu erkennen. Aber auch das sollte versucht werden zu erfragen. Schlucken, spritzen oder einführen – die systemischen Therapien Bei (mittelschwerer und) schwerer Psoriasis hilft eine äußerliche Therapie nicht mehr. Der Patient muss Wirkstoffe innerlich aufnehmen. Als konventionelle Mittel stehen dafür in Deutschland die so genannten Non-Biologics - also Fumaderm, Methotrexat (MTX) und Ciclosporin - zur Verfügung. Das Retinoid Neotigason wurde auf der Tagung kaum noch als Behandlungsmöglichkeit erwähnt. Nur, wenn diese konventionellen Mittel nicht anschlagen oder nicht vertragen werden, dürfen Biologika verschrieben werden. Konventionelle Medikamente „Non-Biologics“ werden schon sehr lange angewendet. Der erfahrene Arzt weiß, worauf er bei ihnen achten muss. Während Nebenwirkungen bei Fumaderm relativ harmlos sind, können sie bei MTX und Ciclosporin doch sehr erheblich sein. Ciclosporin ist grundsätzlich nur ein „Kurz-Intervall-Medikament“ für den schnellen Erfolg. Fumaderm dagegen wird inzwischen als Dauertherapie gegeben. MTX ist das weltweit am häufigsten verschriebene innere Mittel zur Behandlung der Psoriasis vulgaris. Ob das medizinisch gerechtfertigt ist, daran scheiden sich die Geister: Einige Ärzte halten es für ein sehr effektives Mittel, das über Jahrzehnte gegeben werden könne. Kombiniert mit Ciclosporin, könne der PASI um 80 Prozent gesenkt werden. Andere dagegen halten MTX bei der Plaque-Psoriasis für ungeeignet. Generell gäbe es viele Patientengruppen, für die MTX nicht in Frage käme (z.B. mit Kinderwunsch), es wirke überhaupt nur bei 30 Prozent und davon steige ein Drittel wegen der Nebenwirkungen wieder aus. Strittig blieb auch, ob zusätzlich zu MTX die gleiche Menge Folsäure oder Folinsäure gegeben werden sollte. Erfahrungen von Menschen mit Schuppenflechte oder Psoriasis arthritis: Schau Dich in unserem Forum um. In Deutschland bekommen 50 Prozent derjenigen, die innerlich behandelt werden, Fumaderm. Es wirkt besser als MTX. Fumaderm reagiert nicht mit anderen Medikamenten. Deshalb ist es gut geeignet für diejenigen, die wegen Begleiterkrankungen viele Medikamente nehmen müssen. Weil es nicht das Immunsystem herunterfährt („Immunsuppressivum“), wird der Patient nicht anfällig für Infekte und bösartige Tumore. Aber 25 Prozent der Patienten brechen die Therapie wegen Magen- / Darmprobleme ab, weitere wegen der Verringerung der Lymphozyten- oder der Leukozytenzahl. Das verbesserte Präparat Panaclar soll erst in einigen Jahren auf den Markt kommen. Zurzeit laufen damit noch Studien zur Behandlung der multiplen Sklerose. (Update 2019: Panaclar kam nie auf den Markt.) Wenn eine schwere Psoriasis wieder aufflammt („Rebound“), kann Ciclosporin schnell und intensiv wirken. So werden Patienten, bei denen Raptiva abgesetzt wurde, in den ersten sechs bis zwölf Wochen damit behandelt. Während manche Ärzte meinen, Ciclosporin lasse sich vom erfahrenen Arzt gut steuern, halten andere die Therapie damit für „schwer“. Das liegt vor allem an den möglichen Nebenwirkungen und der starken Reaktion mit anderen Medikamenten. Patienten sollten sich vorher nicht mit UV-Licht bestrahlt haben. Dagegen können Kinder und Jugendliche mit atopischem Ekzem (Neurodermitis) mit Ciclosporin behandelt werden, weil sie es besser vertragen als Erwachsene. Zurzeit wird ein Ciclosporin-Analogika entwickelt („Voclosporin“), das die Nieren weniger belasten und den Blutdruck sinken lassen soll. Biologikum ist nicht gleich Biologikum Überschattet war die Diskussion von der Tatsache, dass für Raptiva überraschend die Zulassung ausgesetzt wurde. Drei Raptiva-Patienten hatten sich mit dem JC-Virus infiziert und sind an PML (progressiver multifokaler Leukenzephalopathie) gestorben. Das ist eine Erkrankung des Zentralen Nervensystems. Die Zulassungsbehörde (EMEA) hat das als ausschließendes Risiko eingeordnet, weil 80 Prozent der Bevölkerung die Veranlagung zu PML in sich tragen. Schon 2005 wurde der Wirkstoff Natalizumab aus gleichem Grund nach nur drei Monaten wieder vom Markt genommen. Professor Jörg Prinz verwies darauf, dass „Natalizumab das gleiche hohes PML-Risiko habe. Trotzdem ist es zur Behandlung der multiplen Sklerose weiter zugelassen. Es würde sonst bei dieser Krankheit keine Möglichkeit mehr geben, schwere Fälle zu behandeln.“ Raptiva wirkt im Körper anders als Enbrel, Humira und Remicade: Es fängt die TNF Alpha ab, bevor sie sich festsetzen können. Die drei „TNF Alpha Antagonisten“ dagegen blockieren die Rezeptoren, damit sich die TNF Alpha nicht festsetzen kann. Raptiva war nur für die Psoriasis zugelassen, die anderen wirkten auch auf die Psoriasis Arthritis. Den weltweit 46.000 Rapitva-Patienten standen über zwei Millionen gegenüber, die mit den anderen drei Biologika behandelt wurden. Die TNF-Alpha-Antagonisten werden schon seit rund 15 Jahren bei der Rheumatischen Arthritis eingesetzt. Die Ärzte haben also sehr viel mehr Erfahrungen damit, als mit Raptiva. Professor Mrowietz verwies darauf, dass es bei den Psoriasis-Biologics zwar jeweils drei PML-Verdachtsfälle bei Enbrel und Remicade gibt und keinen bei Humira. Aber keiner dieser Fälle sei gesichert. Raptiva-Patienten mussten ihre Therapie abbrechen. Bei zwei Prozent von ihnen verschlechterte sich die Psoriasis deutlich. Einige bekamen neurologische Störungen (Verhaltensänderungen, Gesichtsfeld-Einschränkungen, epileptische Anfälle, erhöhte Demenz). Erst nach einer „Washout“-Phase von zwölf Wochen darf auf ein anderes Biologikum gewechselt werden. Bis dahin werden meist mehr Cremes plus Bestrahlung oder Ciclosporin gegeben. Im Zweifelsfall sei ein Schädel-MRT beim Neurologen angeraten. Wenn - wie bei den meisten Patienten - keine Anzeichen neurologischer Art auftreten, sollte der Patient nach Aussage von Dr. Jan C. Simon aus Leipzig sechs und nach zwölf Wochen nach dem Absetzen von Raptiva vom Arzt untersucht werden. Niemand will auf die Biologika verzichten, weil sie bei Patienten wirken, denen sonst nicht mehr geholfen werden kann. Ärzte wie Biologikum-Patienten müssen aber äußerst wachsam sein. Eine Infektion wird meist nicht gleich bemerkt, weil typische Anzeichen wie Fieber ausbleiben. Außerdem gäbe es bei der Psoriasis keine Medikamentengruppe, für die so viele verlässliche Kontrolldaten vorliegen wie für die Biologika. Konkurrenz belebt das Geschäft Im Vordergrund der Präsentationen standen die Biologika, vor allem das neu auf den Markt gebrachte Stelara. Das muss sich der Patient nur alle zwölf Wochen spritzen. Enbrel-Hersteller Wyeth verwies darauf, dass es als bisher einziges Biologikum für Kinder und Jugendliche zugelassen sei und damit besonders sicher sein müsse. Jeder Anbieter pries offiziell sein Präparat als das beste an und berichtete im Einzelgespräch, welche Daten die Konkurrenten verschwiegen hätten. Im Endeffekt wird der Arzt bei jedem Patienten entscheiden, welches der Biologika zu ihm passen könnte. Für den Herbst 2009 ist von essex-pharma das Biologikum Simponi angekündigt worden. Auch ein Äquivalent zu Stelara steht in den Startlöchern: Unter dem Kunstnamen ABT874 ist ein Wirkstoff in Prüfung, der sich wie Stelara gegen Interleukin 12 und 23 richtet. In einer Studie erreichten 77 Prozent der Patienten einen PASI 90. Das bedeutet, dass sich ihre Psoriasis um 90 Prozent bessserte. Das sind enorme Zahlen, die die Messlatte hoch legen, wenn sie sich als dauerhaft und das Medikament als sicher erweisen. Für alle Zögerlichen wurde vom Berufsverband-Vertreter Klaus Strömer noch einmal deutlich darauf hingewiesen, dass bisher kein einziger Dermatologe zur Kasse gebeten wurde („Regress“), wenn er „indikationsgerecht“ Biologika verschrieben hat. Als „Praxisbesonderheiten“ muss der Therapiehintergrund dokumentiert werden - aber nicht unnötig aufwändig. Professor Kristian Reich (Hamburg) empfiehlt übrigens, dass Patienten, die über lange Zeit Biologika bekommen, zweimal im Jahr zum Haukrebs-Screening gehen. Interessante einzelne Aussagen Als die „erfolgreichste Einführung eines systemischen Medikaments in der Dermatologie“ stellte Professor Thomas Ruzicka (München) Toctino vor. Das ist ein Retinoid für Patienten mit chronischem Handekzem, die nicht auf Kortison ansprechen. Es wurde an anderer Stelle darüber diskutiert, ob dieses Medikament nicht ebenfalls bei Psoriasis an Händen und Füßen helfen müsste – außerhalb der Zulassung („off-label-use“). Der enthaltene Wirkstoff Alitretinoin ist ein Retinoid. Bei dieser Wirkstoffgruppe müssen Frauen allerstrengste Verhütungsmaßnahmen ergreifen, weil sonst Missbildungen oder Fehlgeburten möglich sind. Ein weiteres Retinoid mit dem Wirkstoff Liarozol könnte eines Tages ebenfalls bei der Psoriasis zum Einsatz kommen. Professor Mrowietz wies darauf hin, dass auch die nicht betroffene Haut des Psoriatikers empfindlicher sei, als die von Haut-Gesunden. Trotzdem sei der Köbner-Effekt nur bei einem Drittel der Patienten auslösbar. Köbner hatte herausgefunden, dass eine Psoriasis dort auftreten kann, wo man die Haut mechanisch provoziert wird. Professor Reich wies darauf hin, dass das Risiko für Hautkrebs ansteigt, wenn ein Patient viele PUVA-Therapie erhalten habe (z.B. kumulative Dosis von 1000 J/cm²) und danach mit MTX und besondern Ciclosporin behandelt wird. Professor Michael Sticherling verwies darauf, dass die Schuppenflechte bei zwei Drittel der Patienten eine Erkrankung ist, die kontinuierlich, ohne vollständige Abheilung verläuft, während ein Drittel immer wieder erscheinungsfreie Pausen zwischen den Schüben bzw. einem einzelnen Schub haben. Rolf Blaga / Claudia Liebram Mehr zum Thema im Psoriasis-Netz ➔ Übersicht: Hier werden aktuell Studienteilnehmer gesucht ➔ Tipps: Studien – was sie bringen, was du wissen solltest ➔ Lexikon: Fachbegriffe von A bis Z
- 2 Kommentare
-
- Biologika
- Bluthochdruck
- (und 10 mehr)
-

Menschen mit Morbus Crohn haben oft auch Schuppenflechte oder Psoriasis arthritis
Claudia Liebram erstellte ein Artikel in Forschung
Wer Morbus Crohn hat, hat öfter als andere Menschen auch Schuppenflechte oder Psoriasis arthritis. Andersherum gilt das nicht. Das hat eine Studie von Forschern der Uni Augsburg gezeigt. Forscher der Uni Augsburg und der Ludwig-Maximilians-Universität in München wussten: Darmerkrankungen und Schuppenflechte treten oft gemeinsam auf. Sie wollten wissen, ob es da wirklich einen Zusammenhang gibt. Der Statistiker Dr. Dennis Freuer griff mit seinen Kollegen zu mathematischen Modellen. Mit denen konnten sie die Erbinformationen von fast einer halben Million Menschen verarbeiten, die sie ohnehin schon aus genetischen Studien hatten. Die Ergebnisse waren eindeutig: Leidet jemand an einer chronisch-entzündlichen Darmerkrankung, erhöht sich das Risiko, dass später auch eine Schuppenflechte mit oder ohne Gelenkentzündung auftritt. Und: Das gilt nicht automatisch auch umgekehrt. "Die Analysen von Untergruppen legten nahe, dass besonders Morbus Crohn für das Risiko verantwortlich ist oder das Risiko erhöht", so die Forscher. Die Colitis ulcerosa dagegen erhöht das Risiko nicht. Morbus Crohn ist eine chronisch-entzündliche Darmerkrankung. Die Betroffenen leiden an regelmäßigem Durchfall, blutigem Stuhl und Bauchkrämpfen. Erfahrungen von Menschen mit Schuppenflechte oder Psoriasis arthritis: Schau Dich in unserem Forum um. Die Forscher haben den Zusammenhang mathematisch errechnet. Was im Körper genau passiert, wenn das eine zum anderen führt – das müssen weitere Studien und Forscher anderer Fachrichtungen klären. Klar ist schon jetzt: Künftig sollten nicht nur die Spezialisten einer einzelnen Fachrichtung für die Diagnose und Behandlung vom Morbus Crohn zuständig sein. „Wichtig ist, dass Hausärzte und Gastroenterologen wissen, dass ihre Patienten ein erhöhtes Risiko für Schuppenflechte haben", so Professor Christa Meisinger, Co-Autorin der Studie. Schließlich seien würden vorrangig diese beiden Disziplinen die Menschen mit chronischen Darmerkrankungen betreuen. Sie sollten dann beim Auftreten von Hauterscheinungen oder Gelenkbeschwerden frühzeitig die Diagnose Schuppenflechte stellen und eine entsprechende Therapie einleiten. Die Studie erschien im September 2022 in der Zeitschrift JAMA Dermatology. Mehr zum Thema im Psoriasis-Netz ➔ Forschung: Biologika können Darmerkrankungen aus der Reserve locken ➔ Forschung: Paradoxe Nebenwirkungen von Psoriasis-Medikamenten ➔ Lexikon: Fachbegriffe von A bis Z-
- Colitis ulcerosa
- Darmerkrankung
-
(und 2 mehr)
Markiert mit:
-
Eins kommt zum anderen..... Seit Juni 2014 die juckenden, schuppenden Handflachen mit Bläßchen seit Januar richtig schlimm dazu eine Marschfraktur im Fuss mit Diagnose Osteoporose da Vitamin D-Mangel dazu kommt noch ein Morbus Crohn seit Jahren aber ohne Schub. Hilfe ob ich jetzt was für den Darm tun muss hab ich von meiner Hautärztin nicht bekommen. Vom Hausarzt wurde mir vor Diagnose Psoriasis, welche ich letzten Donnerstag bekam,Vitamin D Tabletten empfohlen. Hat jemand ähnliche Begleiterkrankungen und weiss Rat. Zur Zeit nehme ich Sulfasalazin für den Darm, Jodid fúr die Schliddrüse und Vitamin D.Seit Freitag wieder Globegalen salbe und Puva. LG Blossom
- 6 Antworten
-
- Jod
- Morbus Crohn
- (und 4 mehr)
-

Wie kann sie einsetzen?
eva0062 erstellte einem Thema in Expertenforum Naturheilkunde und Schuppenflechte
Wie kann man überhaupt die Naturheilkunde bei der Schuppenflechte einsetzen? Welche Möglichkeiten gibt es überhaupt? Ich habe diese Krankheit seit meiner Jugend, die sich (seit ich Cortison ausschleiche) sehr schnell jetzt ausbreitet. Dazu M. Crohn. -
In zwei Wochen bekomme ich die erste Infusion davon. Ich habe Schuppenflechte, M. Crohn und Artrose. Welche Erfahrung habt ihr gemacht? Eva
- 2 Antworten
-
- Arthrose
- Infliximab Erfahrungen
-
(und 1 mehr)
Markiert mit:
-
Ab nächste Woche bekomme ich eine neue Infusion mit Entyvio. Kennt das jemand von euch? Vorher bekam ich Infleximab durch Crohn. Danke
-
- Entyvio
- Morbus Crohn
-
(und 1 mehr)
Markiert mit:
-
Psoriasis, Morbus Crohn und....das ding mit C
Mura erstellte einem Thema in Schuppenflechte an Händen und Füßen
Hallo Deutschland und die Welt, Als psoriasis UND Morbus Crohn Patient bekomme ich ausser Salben noch Imraldi 40mg alle 14 Tage. Meine Hausärztin weigrt sich mich zu impfen, Sie weiß nicht ob es Wechselwirkungen gibt. Ich muss dazusagen...ich will geimpft werden...obwohl ich angst habe... Moment nicht so wie Ihr jetzt denkt... Ich habe mehr Angst vor der NADEL.. Habt Ihr auch sollche Sachen gehöhrt, oder seit ihr trotzdem geimpft ? Erzählt mir eure Erlebnisse mit psoriasis und Corona Mfg Mura -

Neues Medikament, was gegen 2 Krankheiten helfen könnte
eva0062 erstellte einem Thema in Medikamente
War beim Hautarzt. Da durch die Impfung meine Pso sich verschlimmert hat. Möchte er, dass ich eine Klinikum gehe. Ich soll mich eine innerliche Medikamente verschreiben lassen, die auch gegen Morbus Crohn hilft. Seit ein Jahr bekomme ich Entyvio Kann mir jemand weiterhelfen? Danke -
Hi Ihr lieben... Ich bin ich...also Mura...neee Christiane (42J.) aus Bonn. Verheiratet und Mutter von Zwillingen (15J.) Mit 18 ging es bei mir los, Füße und Hände. Die Uniklinik Köln half mir und siehe da...Ruhe. Als dann die Zwillinge ende 2005 zur Welt kammen ging es richtig los. Fußsohlen, beide und die rechte Hand innenfläche. Dazu noch eine Magen-Darm Erkrankung, genannt Morbus- Crohn. Die Fußsohlen schmerzten im Dauereinsatz. Jeder schritt tat weh, was witzig ist, da ich ALLES zufuß machen musste. Nein kein Auto, bus und Bahn waren meine besten freunde. Da wir zu der Zeit in Bad Honnef wohnten waren Arzttermine immer etwas schwer....um erlich zu sein...naja ich bin ein schißer. Ich habe schlechte vehnen und daher Angst vor Nadeln. Vor ein paar Jahren dann ein Termin in der Uniklinik Bonn. Pso sprechstunde...wow ich war sooo mutig ;)) Diagnosen: Psoriasis vulgaris et palmoplantaris pustulosa Nun geh ich 1-2 mal im Jahr in die Tagesklinik. Sonst geh ich in die sprechstunde für Rezepte. Dermatop creme, Daivobet gel, basiccreme und...Imraldi fertigpens alle 14 Tage 40mg. Ja ok ich Feigling gebe zu das es gut 1 Stunde dauert bis ich den mut habe die spritze mir in den Oberschenkel zu jagen...aber es geht. Ich muss meinem Gehirn nur klar machen das es mir in zweierlei hinsicht hilft. An den Füßen und im Darm... Obwohl die Lichttherapie nur bei meiner Hand funktioniert. Und PUVA langweilig ist...30 minuten wie ein Faultier rumsitzen, bis die Creme einzieht, kann ich Flummi nur schwer. Aber ich tue es trotzdem. In der hoffnung das es sich auch an den Füßen irgendwann mal bessert. Sogar die Studien mache ich mit. Naja ich hoffe wohl auch wenn die Studien mir nicht mehr helfen können, vlt der nächsten Generation!? Ich versuche es mit humor zu sehen...ja ich krieche durch Bonn, aber duch die langsame Geschwindigkeit sehe ich mehr schöne Dinge...und wenn es nur ein süßes Eichhörnchen ist :) Also..kopf hoch und Augen auf...wer weiß was wir sonst verpassen ? Eure Christiane (Mura)
- 6 Antworten
-
- 1
-

-
- Bonn
- Hautklinik Köln
-
(und 2 mehr)
Markiert mit:
-
Tremfya gegen Psoriasis Pustulosa Palmoplantaris
Minchen87 erstellte einem Thema in Psoriasis pustulosa
Ein herzliches Hallo an alle 😊 Im Jahr 2017 bekam ich die Diagnose Morbus Crohn und ein Jahr später Psoriasis Pustulosa Palmoplantaris. Zu Beginn bekam ich lediglich Kortison in hohen Mengen. Danach Neotigason je 30mg pro Tag. Neotigason hat es etwas verbessert aber ich war nie Schmerzfrei. Seit Montag (02.03.20) bekomme ich Tremfya. Daher meine Frage: Wer leidet unter Psoriasis Pustulosa Palmoplantaris und hat positive Erfahrungen mit Tremfya gemacht? Wie lange hat es gedauert bis die Wirkung eingesetzt hat? Liebe Grüße Euer Minchen- 60 Antworten
-
- Füße
- Morbus Crohn
- (und 6 mehr)
-
Hallo, ich habe seit 2007 die Diagnose Spondarthritis mit peripherer Gelenkbeteiligung. Damals hiess es nach einer Darmspiegelung, ich habe eine Colitis Ulcerosa, was sich aber im April 2012 als Morbus Crohn rausstellte, da ich typische Befallsmuster des Crohns hatte / habe. Im Verlauf der Krankheit kamen Hautbeschwerden dazu, stellenweise schuppige, rote Stellen (hauptsächlich im Gesicht, teilweise auch an den Oberarmen), aber auch Bläschen an den Händen und Füßen, die mit einer Flüssigkeit gefüllt waren. Nachdem diese Bläschen aufgegangen sind, war das rohe Fleisch zu sehen, im Verlauf der Abheilung wurde es schuppig. Letztes Jahr im Sommer bekam ich einen heftigen Schub der Spondarthritis, welcher fast 3 Monate anhielt (nachweislich aktive Entzündung der ISG Gelenke mittels MRT). Während des Schubs kamen wieder Hautveränderungen dazu (Pusteln, Schuppen und Nagelveränderung an den Zehen). Ich ging damit zum Hautarzt, es wurden von den Zehnägeln Proben entnommen. Kein Ergebnis. Von den Bläschen wurden auch Proben entnommen, es hiess, es ist ein Pilz, Tinea Manuum (an Händen und Füßen). Ich habe dafür Cremes bekommen, die nicht halfen (Pilzmittel). Ich hab dann einfach die Cortisonsalbe genommen, die eigentlich fürs Gesicht gedacht war, damit wurde es dann langsam besser. Übrigens war ich mit den Problemen schon bei 2 verschiedenen Hautärzten, der eine sagt dyshidrotisches Ekzem, der andere Pliz.... Ich habe auch immer wieder, egal ob Sommer oder Winter, an den Fingerkuppen aufgeplatzte Stellen, die echt weh tun. Allgemein habe ich ein sehr trockenes Hautbild. Hände muss ich mehrmals täglich eincremen, meine Haut saugt die Feuchtigkeit nur so auf. Behandelt werde ich momentan mit 2x wöchentlich Enbrel, 20 mg MTX /Woche, diverse Antirheumatika bzw. Schmerzmittel und eine Basistherapie für den Darm. Ich habe mal ein Bild meines derzeit betroffenen Fingernagel gemacht, die Stelle ist oben rausgewachsen... Ist das für eine Nagel Psorias typisch, dass die Veränderungen aus dem Nagelbett rauswachsen? Vielleicht kann ja jemand was dazu sagen, bzw. hat ähnliche Beschwerden wie ich. LG Traxxy
- 2 Antworten
-
- Fingernägel
- Morbus Crohn
-
(und 3 mehr)
Markiert mit:
-
Hallo zusammen, ich bin ganz neu hier und komme gleich mit einem riesen Problem. Kurz zu mir: Habe Morbus Crohn und wurde nun seit Oktober 2011 mir Remicade behandelt. Meinem Darm ging es so gut wie schon seit vielen Jahren nicht mehr. Nach meiner 6. Infusion habe ich plötzlich am ganzen Körper Hautausschläge bekommen. Riesige Placken die wie verrückt gejuckt haben. Mein Arzt hat das als Schuppenflechte diagnostiziert und mir gleich eine Kortisonsalbe verschrieben, die auch schnell gewirkt hat. Auf dem Kopf hatte ich auch eine sehr große Schuppenflechte die allerdings nicht so dolle gejuckt hat und vom Arzt auch nicht wirklich für voll genommen wurde. Die Nebenwirkungen wurden aber so dolle vom Remicade, dass mein Arzt nun die Therapie abgebrochen hat und ich am Dienstag vor einer Woche auf Humira umgestellt wurde. So, mittlerweile hat sich die Schuppenflechte auf meinem Kopf zu extrem dicken und harten Schuppen verändert, die nun alle samt mit allen Haaren ausgehen. Strähnenweise gehen mir die Haare mit den ganzen Schuppen aus. Mein ganzer Hinterkopf ist schon komplett kahl. (Innerhalb einer Woche) War auch schon beim Dermatologen in Behandlung. Der hat mir zuerst Lygal Kopftinktur N verschrieben ( hat aber nichts gebracht ) und am Freitag letzte Woche hat er mir Volon A Tinktur verschrieben. Bei der Lösung habe ich das Gefühl das es mir die ganze Kopfhaut weg ätzt und mir die Haare dadurch nur noch mehr ausgehen. ich kenne mich mit dieser Erkrankung überhaupt nicht aus und hoffe das Ihr mir als Erfahrene ein paar Tipps geben könnt. Ich habe mir Freitag und Samstag jeweils über Nacht Klettenwurzelöl auf die Kopfhaut geschmiert damit die Reizung etwas nachlässt. Das hat auch ein bissi geholfen. Ich habe jetzt einfach Angst das mir die anderen Haare an den Stellen wo ich noch Krusten habe nun auch noch mit ausfallen. Ich hoffe sehr das Ihr mir helfen könnt, habe nämlich riesig Angst, vor allem das die Haare vielleicht nicht wieder nachwachsen!? Ich wünsche Euch alles Gute und noch einen schönen Abend Viele Grüße, Heike
- 33 Antworten
-
- Biologika
- Haarausfall
-
(und 3 mehr)
Markiert mit:
-
Hallo! Ich möchte euch kurz berichten, was sich in meiner ersten Woche mit Cimzia so getan hat. Was ich schon versucht hab : Gestartet habe ich mit Bestrahlung und Fumaderm: Das brachte kaum was, auf Fumaderm reagierte ich allergisch und musste es auch sofort wieder absetzen. Cortisonsalben und sämtliche Schmiermittel scheiterten irgendwann daran,dass mein Körper zu großflächig betroffen war. Dann bekam ich Humira. War 1 Jahr lang mein Wundermittel- innerhalb von ein paar Wochen alles verheilt ( und es war der ganze Körper stark betroffen) und nie wiederwas bekommen. Auch meinen Gelenken ging es sehr gut, Nebenwirkungen hatte ich keine. Leider hatte ich mehrere Morbus-Crohn-Schübe unter Humira und musste es dann wegen Unwirksamkeit auf den Darm absetzen. Es folgte Remicade: Wirkung auf Darm ,Haut und Gelenke war sehr gut- es schien 3 Fliegen mit einer Klappe zu schlagen und schon die erste Infusion zeigte Wirkung. Doch leider, schon nach kurzer Zeit bekam ich schlimme Nebenwirkungen zu spüren. Wochenlange ,hämmernde Migräne. Übelkeit. Beider zweiten Infusion dann der erste anaphylaktische Schock. Das wünsche ich Keinem! Trotzdem haben wir es wieder versucht, die nächste Infusion erfolgte unter Aufsicht und ich bekam davor Cortison und ein Anti-Allergikum gespritzt. Es folgte der nächste anaphylaktische Schock,der mich schliesslich auf die Intensivstation beförderte. Danach hatte sich das Thema Remicade für mich erledigt. Nun musste ich 4 Wochen Medikamenten- Pause machen und bekam einensehr starken PSO - Schub. Am ganzen Körper und auf der Kopfhaut,auf den Fingernägeln, in den Ohren, ja sogar an den unmöglichsten Stellen- alles voll. Nun nehme ich seit einer Woche Cimzia- zuerst war ich sehr skeptisch,denn meine ganze Haut begann wie irre zu jucken und ich bekam an Tag 1 überall Punkte, was mich sehr verunsicherte. Die waren aber an Tag 2 verschwunden und mittkerweile hat sich Einiges getan! Die Plaques werden immer dünner und heller und an den Füße sind schon Manche dabei,zu verschwinden! Und das nach so kurzer Zeit. Bislang spüre ich noch keinerlei Nebenwirkungen. Meinen Gelenken geht es blendend und der Morbus Crohn ist ganz ok. Wenn es da nun auch noch gut wirken sollte,wäre ich überglücklich!!! Ich fasse neue Hoffnung mit Cimzia ,nach den letzten 2 Jahren , die mir 11 stationäre Aufenthalte bescherten.. Hoffentlich geht es so weiter!
- 16 Antworten
-
- Certolizumab
- Cimzia
-
(und 2 mehr)
Markiert mit:
-
Wer kann hier weiterhelfen? Ich habe seit 32 Jahren Psoriasis und seit ca. 7 Jahren nehme ich Fumaderm und komme damit sehr gut zurecht. Um Erscheinungsfrei zu bleiben reichen bei mir 1 bis max 2 Tabletten pro Tag aus. Nun wurde bei mir Morbus Crohn festgestellt. Dies ist eine vermutlich autoaggressive, chronisch-granulomatöse Entzündung, die im gesamten Magen-Darm-Trakt auftreten kann. Bei mir ist der Dünndarm befallen und derzeit bedingt durch Stenosen habe ich fast 30 kg abgenommen. Die Diagnose war sehr schwierig und die jetzt beginnende Therapie mit Kortison bringt erste Verbesserungen. Nun meine Frage. Hat jemand Erfahrungen mit der Kombination der Erkrankungen bzw. der Wechselwirkungen die jetzt im Zusammenhang mit der Einnahme von Fumaderm und Kortison auftreten können? Vorab schon, vielen Dank für Eure Hilfe. Mathias
- 11 Antworten
-
- Erfahrungen
- Fumaderm
-
(und 1 mehr)
Markiert mit:
-
Hallo :-) ich war heute wieder bei meinem Hautarzt, wegen einem neuen Rezept von Cosentyx. Dieses nehme ich jetzt seit 1 1/2 Jahren und bin Erscheinungsfrei. Dabei erzählte ich ihm, dass sich meine Darmprobleme verschlimmern, die mit Blähungen vor einem Jahr angefangen haben und jetzt mit starken Darmgeräuschen und unregelmäßigen Stuhlgang einher gegangen sind. Er meinte dass es dazu kommen kann, das Cosentyx, Morbus Crohn entfacht, sowie es bei Morbus Crohn Patienten zu Schuppenflechte kommen kann. Er scheint schon einige Fälle zu kennen. Ich soll es weiter beobachten und in einem viertel Jahr, wenn keine Besserung auftritt, werde ich zum Gastrologen geschickt. Bei Diagnose bekomme ich dann ein anderes Medikament, welches auf beides wirkt. Jetzt habe ich echt ANGST! Ich will doch keine zweite Autoimmunkrankheit, die durch ein Medikament aufflammt, dass meine eigentliche Erkrankung unterdrücken soll. Auf der anderen Seite ist es so schön komplett Erscheinungsfrei zu sein. Ich traue mir jetzt nicht mehr zu spritzen, weil sich die Darmprobleme nicht verschlimmern sollen, da es Vorzeichen für Morbus Crohn sein könnten. Spritze ich nicht, dann kommt die Schuppenflechte wieder und ich bin zu 70% betroffen und trage den Kampf von neuen aus. Bei einen Schub kann ich mich kaum bewegen, so sehr spannt und schmerzt die Haut an den Stellen. Ich weiß einmal nicht, ob sich aus meinen Darmproblemen Morbus Crohn entwickelt oder ob diese Symptome nur Nebenwirkungen sind, bzw andere Gründe haben könnten. Ich bin jetzt sehr verunsichert und weiß nicht so recht wie ich weiter verfahren soll :-( Hat jemand von euch Erfahrungen mit einem Biologika und Morbus Crohn? Liebe Grüße
- 6 Antworten
-
- Cosentyx
- Erfahrungen
-
(und 1 mehr)
Markiert mit:
-
Hey! Ich habe Morbus Crohn und nehme seit letztem Jahr Mai das Biologika Remsima. Nach ein paar Monaten fing allerdings meine Haut an, zu spinnen. Erst waren es Pickelchen, irgendwann Rötungen und letztendlich hab ich wohl eine Unterform der Psoriasis (inversa) entwickelt. Diese ist auf meiner Kopfhaut, unter meinen Achseln, zwischen/um die Brüste, an den Leisten und zwischen den Beinen. Mittlerweile nehme ich mein Biologika eine Woche nicht mehr und werde dann ab März auf Stelara umgestellt, weil ich befürchte es kommt wirklich daher. Jedenfalls wurden die Stellen immer wieder extrem rot, nachdem ich mir das Medikament gespritzt habe. Zwischenzeitlich (ca 4 Wochen her) war ich bei einem Hautarzt, der mir Enstilar Schaum für den Körper und Clobegalen Lotion für die Kopfhaut verschrieben hat. Clobegalen hat kaum bis gar nicht geholfen, Enstilar schon mehr aber irgendwie hat meine Haut sich dadurch angefangen zu schälen und darunter wieder rot zu werden Deshalb benutze ich es gerade nicht mehr. Problematisch ist nur, dass ich langsam nicht mehr unterscheiden kann, ob eben diese Stellen jetzt noch Psoriasis sind oder einfach gereizte Haut. Es bilden sich kleine Pusteln bzw rote Flecken, aber es ist keine einheitliche Rötung mehr, wie es vorher der Fall war. Noch dazu hab ich auch keine Ahnung, wie Psoriasis überhaupt verheilt. Angesichts der Tatsache dass mein Hautarzt wirklich gar nicht geholfen hat und alle anderen Ärzte erst im Mai wieder Termine haben, wende ich mich an euch und vielleicht kann mir ja irgendwer erklären was man da am Schlausten machen kann. Vielen Lieben Dank!
- 4 Antworten
-
Erfahrungen austauschen über das Leben mit Schuppenflechte, Psoriasis arthritis und dem ganzen Rest