Suchen und finden
Beiträge zum Thema 'Cortison'.
-

Rückfall unter Fumadermbehandlung
Cassedy erstellte einen Blogeintrag in Unser Leben mit Schuppenflechte
Halli Hallo, ich bin 22 Jahre alt, habe mit 14 das erste mal Psoriasis (vulgaris) bekommen, mit 16 nochmal, beides ging problemlos mit Cortison-Creme weg. 2010 habe ich wieder ein Schub bekommen, der bis jetzt anhält und so schlimm wie nie zuvor war. Habe Psoriasis an Armen (v.a. Ellenbogen) und Beinen (v.a. Unterschenkel), Oberkörper fast nichts. Bisherige Therapie: "100" verschiedene Cortison-Cremes oder andere, Lichttherapie, ein ein-wöchiger Klinikaufenthalt und nun Fumaderm. Das heißt, ich nehme jetzt seit Mai Fumaderm ein (vertrage es auch problemlos), zusätzlich Micanol (Minuten-Therapie) und zwei verschiedene Cortison-Salben (Ecural und Daivonex). Bin jetzt bei 1-1-1, die Ärztin sagte, ich soll nicht höher gehen..Anfangs (ca nach 6Wochen) hat sich die Haut sehr gebessert, es waren nur noch blasse "Narben" zu sehen. Habe daraufhin die Cremes abgesetzt, da die Haut an manchen Stellen auch leicht wund war. Seit wenigen Tagen kommt nun langsam aber sicher alles wieder zurück... Nun weiß ich nicht, ob es an der "geringen" Dosis liegt oder am Absetzen der Cremes (die Haut fühlte sich jedoch "normal" an, es blieben nur blasse Stellen zurück). Vielleicht könntet ihr mir ein paar Tips geben, ich wäre sehr dankbar.. Liebgruß.. -

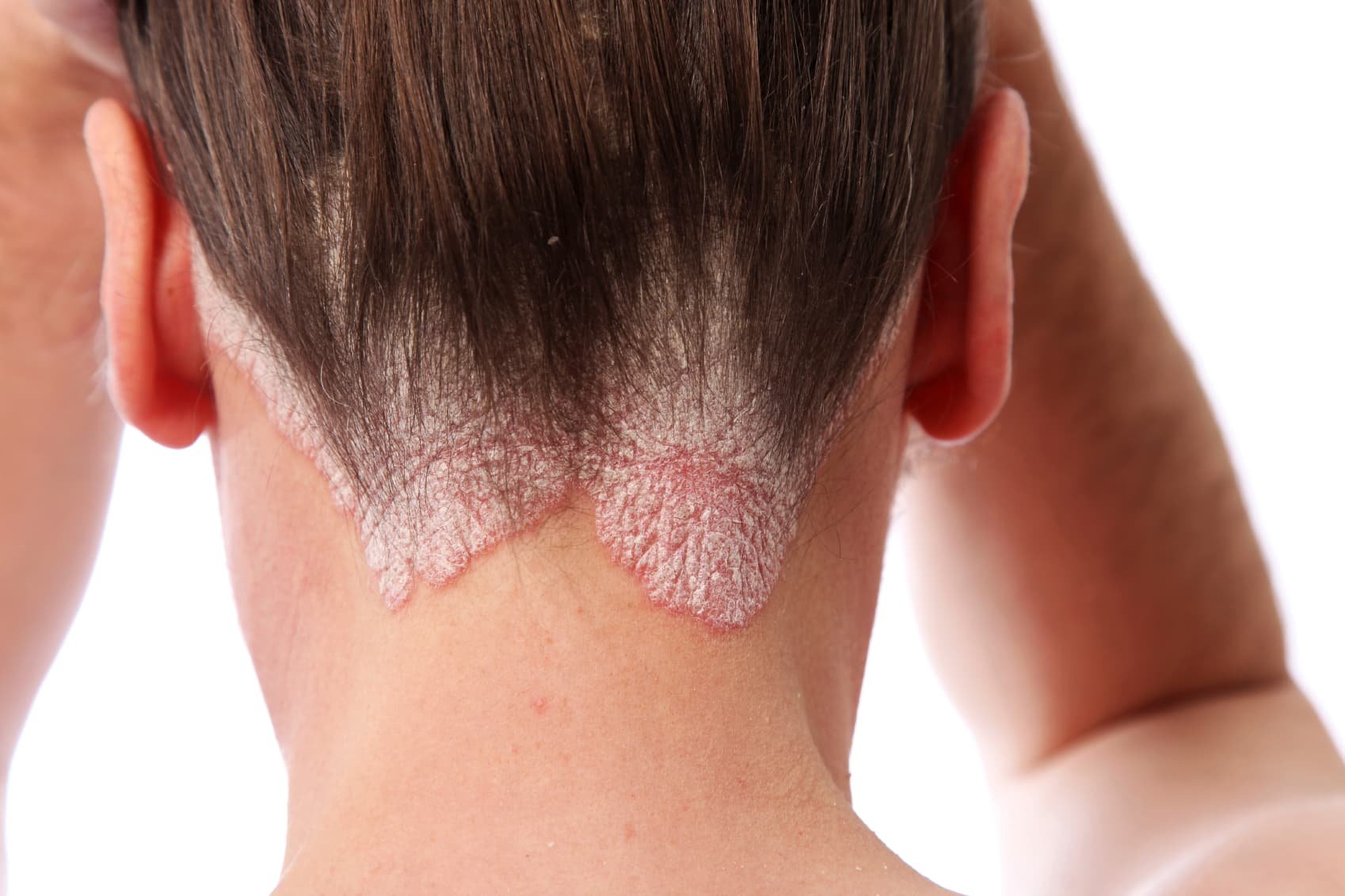
Clarelux – der Schaum mit Kortison für den Kopf
Claudia Liebram erstellte ein Artikel in Kopf und Gesicht
Manchmal muss es Kortison sein, wenn die Schuppenflechte zu arg wird. Auf dem Kopf ist das aber so eine Sache: Salben oder Cremes sind meist fettig, schwer aufzutragen und genauso schwer wieder herauszuwaschen. Deshalb wurden vor einigen Jahren die Lösungen "erfunden". Damit kommt der Wirkstoff in flüssiger Form auf den Kopf. Nachteil: Meist muss ein medizinischer Alkohol beigemischt werden, und der trocknet die Kopfhaut zusätzlich aus. Dann kam die Emulsion wie in der Curatoderm Emulsion mit einem Vitamin-D3-Abkömmling als Wirkstoff auf den Markt. Diese enthielt und enthält keinen Alkohol. Eine andere Stufe sind die Schaume. Ein Produkt heißt Clarelux und kommt aus dem Hause Pierre Fabre Dermo-Kosmetik. Der Wirkstoff darin heißt Clobetasolpropionat und ist mit einer Konzentration von 0,05 Prozent enthalten – oder anders ausgedrückt: Es sind 500 Mikrogramm Clobetasolpropionat pro Gramm enthalten. Und daher der korrekte Name Clarelux 500. Das Präparat ist rezeptpflichtig. In Clarelux ist medizinischer Alkohol ebenfalls enthalten. "Ganz wird man auf Ethanol nicht verzichten können", erklärt eine Vertreterin des Herstellers. "Die wasserunlöslichen Kortisone müssen vor der Anwendung am Körper gelöst werden, sonst kann keine Penetration durch die Haut stattfinden." Dies gelinge entweder über den Fettanteil einer Creme oder Salbe oder eben mit Ethanol. Der Vorteil der Schäume gegenüber der alkohol-wässrigen Lösung sei, dass der aufgetragene Schaum nicht wegfließt. "Der Ethanolgehalt weist aber auch einen Vorteil auf: Man benötigt für solche Formulierungen keine Konservierungsstoffe, da Ethanol selbst konservierend wirkt, aber ohne das Risiko einer allergischen Reaktion zu provozieren." Wirkung und Nutzen von Clarelux Wirkung und Nutzen von Clarelux waren im Oktober 2005 Thema beim 4. Kongress der europäischen Akademie für Dermatologie und Venerologie in London. Ein weiterer Schaum war Deflatop. Darin arbeitet vor allem ein anderes Kortison, nämlich Betamethasonvalerat. Das Medikament heißt in anderen Ländern Bettamousse. Betamethasonvalerat wird in die Kortison-Wirkstoffklasse 3 eingestuft, während Clarelux in der stärkeren Wirkstoffklasse 4 "spielt". Anwendung von Clarelux Clarelux wird zweimal am Tag auf die betroffenen Psoriasis-Stellen aufgetragen. Für eine Anwendung nur einmal am Tag gibt es keine Studien. Das Haar wird dort, wo die Psoriasis-Stellen sind, beiseite gestrichen. Die Sprühdose wird geschüttelt. Aus der Spühdose wird Clarelux entnommen - eine kleine Menge, die ungefähr so groß wie eine Walnuss ist. Tipp: Am besten kommt der Schaum aus der Dose, wenn die senkrecht mit dem Kopf nach unten gehalten und dann der Sprühkopf betätigt wird. Wichtig: Clarelux funktioniert so, dass es flüssig wird, sobald es auf warme Haut trifft. Deshalb sollte es nicht erst auf die Hand gegeben werden. Besser ist es, den Schaum direkt auf die Schuppenflechte-Stellen oder erst einmal auf etwas Kühleres zu tun - zum Beispiel auf eine Untertasse. Der Schaum wird in die Psoriasis-Stellen leicht einmassiert - leicht! Ist der betroffene Bereich größer, wird das Ganze so lange wiederholt, bis die ganzen Stellen bedeckt sind. Also heißt es: Scheiteln, sprühen, massieren, scheiteln, sprühen, massieren... Hände waschen Der Schaum soll eine Weile auf dem Kopf bleiben. Er soll und muss also nicht gleich nach dem Auftragen ausgewaschen werden. Gut zu wissen Der Kortison-Wirkstoff in Clarelux gehört zu den sehr stark wirksamen Corticosteroiden. Er ist so stark, dass man Clarelux höchstens zwei Wochen hintereinander anwenden sollte. Pro Woche sollten nicht mehr als 50 Gramm Clarelux angewendet werden. Clarelux ist nicht für Kinder unter 12 Jahren zugelassen. Clarelux sollte weder Augen, Nase noch Mund kennenlernen. Clarelux soll nicht im Gesicht und schon gar nicht auf den Augenlidern angewendet werden. Clarelux sollte nicht in der Nähe offener Flammen angewendet werden. Das heißt: entweder Clarelux oder Kochen am Gasherd bzw. Lagerfeuer. Wann Clarelux nicht angeraten ist bei Rosazea Akne vulgaris perioraler Dermatitis Nebenwirkungen Häufig (also: höchsten zehn Behandelte von 100 haben diese Nebenwirkungen verspürt) Brennen an der Applikationsstelle Reaktion an der Applikationsstelle Sehr (also: höchstens ein Behandelter von 10.000 hat eine oder mehrere diese Nebenwirkungen verspürt) Augenreizung Parästhesien Unterdrückung des Nebennierensystems durch die Hypophyse Vasodilatation Dermatitis Kontaktdermatitis Verschlimmerung der Schuppenflechte Hautreizung Berührungsschmerzhaftigkeit der Haut Spannen der Haut Erythem an der Applikationsstelle Juckreiz an der Applikationsstelle Schmerzen Fragen und Antworten zu Clarelux Für was ist Clarelux? Clarelux ist zur Behandlung bei Schuppenflechte und anderen Hautkrankheiten auf der Kopfhaut da. Ist Clarelux Schaum wieder lieferbar? Ja. Ist in Clarelux Kortison? Ja. Der Kortison-Wirkstoff heißt Clobetasolpropionat. Was ist Clarelux Schaum? Clarelux Schaum ist ein Medikament zur Behandlung von Hautkrankheiten auf dem Kopf - unter anderem bei Schuppenflechte. Gibt es den Clarelux Schaum rezeptfrei? Nein. Clarelux ist rezeptpflichtig. Wie hoch sind die Kosten für Clarelux Schaum? Die Flasche mit 100 Gramm Clarelux kostet 25,54 Euro - ofiziell. Durch Verträge zwischen Hersteller und Krankenkassen kann der Preis unterschiedlich sein. Gesetzliche Krankenkassen übernehmen die Kosten. Quellen: ifap-Newsletter / medizin-online.de 15.01.2006 journalMED - http://www.journalmed.de/newsview.php?id=4420 Herstellerangaben- 44 Kommentare
-
- Clarelux
- Clobetasol
-
(und 2 mehr)
Markiert mit:
-
Kortisonsalben wie Advantan und Karisol hatten den Effekt, dass die betroffenen Stellen knallrot wurden und die Haut dadurch noch schlimmer aussah als ohne Behandlung zudem bis zur nächsten Anwendung wieder alles so dick war wie vorher, als hätte ich nichts gemacht. Ich nutze jetzt erst seit wenigen Tagen Enstilar, aber es zeigt sich bereits eine deutliche Besserung an den Ellbögen. Die Haut an den betroffenen Stellen wird blasser, die Schuppen gehen zurück, die Haut wird dünner und weich. Mit der Dosierung bin ich mir nach wie vor unsicher (habe ich zu viel genommmen oder ist es normal, dass die Haut so schnell darauf anspricht?) und verwende jetzt weniger. In der Packungsbeilage steht, man soll es nicht länger als vier Wochen anwenden - aber ich habe den nächsten Termin ja erst im Oktober und soll bis dann damit auskommen. Einen großen Vorteil sehe ich darin, dass ich Enstilar nur einmal täglich anwenden muss und nicht zweimal. Ich trage abends einen langärmligen Schlafanzug und schmiere somit nicht alles voll. Auf der Kopfhaut kann ich keine Besserung sehen, aber ich meine, ich kratze jetzt nicht mehr so häufig. Mein Kopfkissen ist jetzt natürlich vor allem fettig von Enstilar. Und auch meine Haare sehen nicht gut aus, irgendwie stumpf. In der Packungsbeilage steht, man soll das Haarshampoo ins trockene Haar auftragen. Das habe ich bisher nicht gemacht. Ich nutze auch seit einer Weile gar kein Shampoo, sondern Stückseife, weil das meiner Haut ganz gut zu tun scheint. Ich hatte ja bereits viele spezielle Shampoos ausprobiert und alle waren zu aggressiv. Gelegentlich nutze ich noch das Teebaumöl-Shampoo. Damit wasche ich auch meine Halterung für die Maske, die zum Atemtherapiegerät gehört, aus. Nun frage ich mich natürlich, wenn Enstilar wirklich bis November dazu führen sollte, dass man gar nichts mehr sieht - warum sollte ich dann in eine Klinik? Warum sollte man mir dann noch etwas anderes verschreiben? Ja, ich finde die Schmiererei eklig und psychisch belastend, aber es ist ja wichtig, was für den Körper weniger belastend ist.
-
Daivobet und Daivonex Therapie + Salicylsäure-Vaselin. Der Unterschied: Daivobet Wirkstoff: Bethametason (Kortisonhaltig, entzündungshemmend, das wars auch schon) + Caclipotriol (verlangsamt die Zellteilung der Haut, besser, eine Nummer größer wäre Micanol) Anwendung: Bei stark entzündeter, rötlicher Psoriasis im Wechsel mit Daivonex Nicht in Hautfalten und im Genitalbereich anwenden. Am Tag nicht mehr Stellen eincremen als ein ganzes Unterbein Daivonex Wirkstoff: Calcipotriol (verlangsamt die Zellteilung der Haut, nächstliegender nebenwirkungsfreier Wirkstoff wäre Ichthyol, Ichthoderm) Anwendung:Bei abgeschuppter, nicht zu sehr entzündlicher, rötlicher Psoriasis anzuwenden. Kann überall angewendet werden. Kann nach Entzündungsrückgang alleinig angewendet werden Am Tag nicht mehr Stellen eincremen als ein ganzes Unterbein (Überdosis führt zu Hyperkalzämie ) war bei mir noch nie der Fall. Hat auch noch nie jemand Blut deswegen abgenommen. -.- Noch dazu gesagt: Innen-Augen-Druck messen lassen bei Calcipotriol jährlich! Ich nehm das schon jahrelang hab auch Augen-Innendruck messen lassen war alles ok. Man muss um gesund zu bleiben viel wechseln beim eincremen. Salicylsäure-Vaselin 5% oder 10% Wirkstoff: Salicylsäure (entzündungshemmend, löst Schuppen und Verhornungen der Haut) Anwendung: 1x täglich, gut über mehrere Stunden einwirken lassen. Salzbäder zur Abschuppung anwenden. Nicht gleichzeitig mit Daivonex und Daivobet anwendbar. (Hebt die Wirkung auf) Therapie bei starker entzündlicher Psoriasis: Salicylsäure-Vaselin 5% oder 10% zur Abschuppung und zur Entzündungshemmung mehrere Tage anwenden bis eine Abschuppung erreicht ist. Dazu möglichst oft und mindestens 30 min ein Meeressalzbad daheim nehmen und wenn möglich viel Sonnenlicht. Mit Daivobet weiterbehandeln. 1 bis 2 Mal täglich. Über Nacht wirkt es besonders gut. Wenn die Psoriasis abgeschuppt ist im Wechsel Daivobet und Daivonex nehmen. Morgens Daivobet, abends Daivonex. Zwischendurch hat sich Linola Fett gut oder andere Cremes mit Urea bewährt. Zwischendurch die Haut viel pflegen, wobei omega6- und ureareichhaltige Cremes sich bewährt haben. Der ganze Aufwand bringt in vielen Fällen nur so viel, dass die Psoriasis · Kleiner und bräunlich pigmentiert wird · nicht mehr so stark oder gar nicht entzündet ist · weniger schuppt und die Zellteilung geringer ist · nicht mehr so stark juckt und brennt, ein entspannteres Hautgefühl stellt sich ein · abheilt, aber in vielen Fällen überhaupt nicht Der wahre Grund der Krankheit liegt im Inneren des Körpers - Wie Innen so Außen Dort findet in vielen bzw. in fast allen Fällen ein entzündlicher Prozess statt. Zum Beispiel: Eine Mandelentzündung, entzündete Zähne, Nasennebenhöhlenentzündung, Magen-Darm-Infekt, Infekte, Ankämpfen gegen eine Impfung, verschleppte Bronchitis, Allergien, Lebensmittelunverträglichkeit, Glutenunverträglichikeit, Viren, Gelenkentzündungen, Leaky Gut Syndrom, Reizdarm, Depressionen, psychosomatische Krankheiten, Schicksalsschläge usw. Wenn diese Entzündungen körperliche und seelische Erkrankungen nicht erkannt und behandelt werden, dann verschlimmert sich eine Psoriasis oder kann nicht abheilen, Schübe bilden sich immer wieder. Das Immunsystem ist gereizt und produziert noch mehr weise Blutkörperchen(das Abwehrsystem), die nach medizinischer Sicht ein Mitfunktion bzw. die Hauptauslöser für eine Psoriasis-Erkrankung sind. Der ganze Aufwand ist dann meist für die Katz, bzw. lindert nur oberflächlich. Ein undurchdringlicher Teufelskreis bleibt bestehen. Soviel zum Teufelskreis, die meisten Psoriatiker haben Hyperleukozytose (Überhöhung der weisen Blutkörperchen) Dies kann zu schweren Depressionen, Angstzuständen, Unruhe, Paranoia, Tremor (Zittern) etc. Auf eine leicht erhöhte Sterblichkeit, Herzinfarkt ist auch hingewiesen, die Hyperleukozytose wird in den meisten Fällen überhaupt nicht vom Arzt festgestellt. Womöglich aus budgetären Gründen Psoriasis ist einstell- und behandelbar. Ab einem 25%igen Anteil an Psoriasis-Herden der Haut ist es sogar ratsam auf eine zusätzliche Innere Therapie einzusteigen, weil die Haut zu viele Wirkstoffe der Salben durchlässt und das auf Dauer unzumutbar wäre, wenn nicht gesundheitsschädlich. Deshalb bin ich auch für eine innerliche Therapie mit Immunsuppressiva (Immunhemmende Medikamente), die dort eingreifen wo die Psoriasis beginnt, meist wirken sie bei den T-Zellen und Leukozyten, diese sind bei Psoriatiker meist über den Grenzwert, sowie Blutfettwerte leicht erhöht sind. Solche Immunsuppressiva (Cortison, MTX, Embrel, Fumaderm, etc.) sind mit sorgfältiger Vorsicht auszusuchen, mit fachmedizinischer Beratung und fürsorglicher Behandlung und Verständnis des Arztes auszuwählen. Und da liegt auch oft der Hund begraben. · Entweder man bekommt Budgetprobleme und wird nicht mehr ausreichend versorgt. · Man wird nicht streng genug kontrolliert (Blutbild). · Man bekommt eine zu geringe oder zu hohe Dosis · Man kommt häufiger in einen Medikamenten-Engpass, das hat zur Folge, dass man seine Therapie mittendrin stoppen muss und die Abheilung verzögert, zürücksetzt wird. · Häufig ist es so, dass wenn man eine Psoriasis bekommen hat einem nicht mal mehr Blut abgenommen wird um die Entzündungswerte zu bestimmen oder ob ein Viren oder Bakterien-Infekt vorliegt. Es heißt oft: “Ja sie haben Psoriasis, nehmen sie ein paar Cremes und gut ist“. Aber dass das in den häufigsten Fällen überhaupt nicht zur Abheilung führt, sagt keiner. Es wird nicht auf Immunsuppressiva angesprochen, sondern auf die Kostengünstigen Salben und Cremes zusätzlich fehlt es meist an einer Aufklärung über die Medikamente und Salben. Was kann ich ändern Ernährung/ Umwelt? Produktiv bei der Abheilung sind: · Omega6 Öle – äußerlich Sonnenblumenöl, innerlich fördert es Entzündungen · Omega3 Öle – innerlich Rapsöl, Fischöle etc · Leinsamen, Omega3-reichhaltig · Aminosäure: L-Glutamin · Karotten, Kohl, Lauch, Reis, Himbeeren, Orangen, Acaibeeren, Spirulina · Zitronensaft 1 Esslöffel am Tag mit mineralfreiem Wasser · Basische Lebensmittel · Basische Heilwasser · Meeresalz · Sonne, UV Bestrahlung · Sport, Schwimmen, Thermalbäder · Seelische Gesundheit · Gluten und Pektinfreie Lebensmittel · Polyethylenfreie Verpackungen und Gerätschaften sowie Möbel und Böden. · Kohlensäure- und zuckerfreie Getränke · Verzicht auf zuviel Bier, Mehl und Backwaren und Süßigkeiten auf dem Speiseplan. wird fortgesetzt
- 2 Kommentare
-
- Cortison
- Daivobet Erfahrungen
- (und 5 mehr)
-
Alfason Crelo ist ein Arzneimittel zur Behandlung von entzündlichen Hauterkrankungen. Es handelt sich um eine Emulsion oder Creme-Lotion – daher der Namenszusatz Crelo. Der wichtigste Inhaltsstoff ist Hydrocortisonbutyrat, ein mittelstarkes Kortison. Alfsason Crelo ist verschreibungspflichtig. Neben anderen Einsatzgebieten kann Alfason Crelo auch bei Psoriasis der Kopfhaut angewendet werden. Anwendung Empfohlen wird eine Anwendung ein- bis zweimal am Tag. Wenn die Symptome schon etwas besser sind, genügt oft eine Anwendung nur noch einmal täglich. Alfason Crelo wird dünn auf die erkrankten Haut-Stellen aufgetragen, Danach sollte es leicht eingerieben werden. Dauer Sollte der Arzt nichts anderes gesagt haben, gilt: bei Erwachsenen: nicht länger als 8 Wochen bei Kindern: nicht länger als 2 Wochen Gut zu wissen Um Nebenwirkungen des Kortisons zu vermeiden, sollte Alfason Crelo nicht über längere Zeit im Gesicht angewendet werden. In einigen Bereichen der Haut wird der Wirkstoff stärker aufgenommen. Das sind zum Beispiel die Gesichtshaut oder Beugefalten. Dort sollte Alfason Crelo deshalb wirklich vorsichtig verwendet werden. In der Zeit der Anwendung von Alfason Crelo sollten keine Arzneimittel mit Zinkoxid oder Erythromycin verwendet werden. Es ist nicht klar, was passiert, wenn mal zu viel Alfason Crelo aufgetragen wurde. Wenn das über längere Zeit ständig passiert, könnte die Nebennierenfunktion leiden. Wenn das Auftragen der Creme mal vergessen wurde, sollte nicht beim nächsten Mal die doppelte Menge verwendet werden. Viel hilft hier nicht viel. Aufbewahrung Nach Anbruch ist Alfason Crelo 8 Wochen lang haltbar – wenn sie in der Originalflasche bleibt und die immer gut verschlossen wird. Die Emulsion sollte nicht bei über 25 ºC aufbewahrt werden. Wo soll Alfason Crelo nicht angewendet werden? am Auge auf Schleimhäuten auf infizierten Haut-Stellen bei syphilitischen oder tuberkulösen Hauterscheinungen bei Windpocken, Herpes und anderen Virusinfektionen bei Rosazea und rosazea-artiger (perioraler) Dermatitis bei Impfreaktionen der Haut Nebenwirkungen Alfason Crelo kann die typischen Nebenwirkungen von Kortisonpräparaten machen. Das sind zum Beispiel als seltene Nebenwirkungen: Die Haut kann dünn werden. Sie fühlt sich dann wie Pergament an. Der Fachbegriff dazu heißt Hautatrophien. Die Blutgefäße der Haut erweitern sich. Weil die Haut eben auch dünn werden kann, scheinen sie dann stärker durch. Der Fachbegriff dazu heißt Teleangiektasien. Punktförmige Blutungen können auftreten. Der Fachbegriff dazu heißt Purpura. Hautstreifen können auftreten – ähnlich Schwangerschaftsstreifen (Fachbegriff: Striae distensae) Akne Hautentzündungen an der Oberlippen und am Kinn (periorale Dermatitis) Rebound-Effekt – das heißt: nach dem Absetzen kommt die Hauterkrankung mit voller Wucht oder stärker zurück Die Pigmentierung der Haut kann abnehmen. Hautentzündungen und Ekzem, auch Kontaktekzemallergische Hautreaktionen Hautreizungen wie Juckreiz oder Brennen Sehr selten wurde eine Insuffizienz der Nebennierenrinde beobachtet. Kosten Für eine Flasche mit 100 Gramm Alfason Crelo wird ein Preis von 26,74 Euro aufgerufen (Stand Mai 2021). Das ist ein Listenpreis, der durch Verträge mit den Krankenkassen anders sein kann. Er dient nur als ungefährer Anhaltspunkt.
-
Dermovate ist ein Arzneimittel mit dem Kortison-Wirkstoff Clobetasol. Es ist rezeptpflichtig. Der Kortison-Wirkstoff ist einer der stärksten. Schon deshalb gibt es Dermovate nicht rezeptfrei. Dermovate wird in der Türkei, in Österreich und in anderen Ländern vertrieben, nicht aber in Deutschland. Aber: Es gibt sie hier als Reimport und deshalb auch in Apotheken. Dermovate ist als Salbe, Creme oder Lösung auf dem Markt. Die Salbe wird vor allem dann angewendet, wenn die Hautverletzungen trockener und schuppig sind. Die Creme nimmt man eher, wenn die Hautverletzungen feucht sind oder nässen. Die Lösung ist für Hauterkrankungen auf dem Kopf praktisch. Außerhalb von Deutschland wird das Präparat auch als Dermovate Krem oder Dermovate merhem (Salbe) vertrieben. Dermovate ist nicht gedacht für die Behandlung von Kindern unter 1 Jahr die Behandlung von Wunden oder Geschwüren die Behandlung einer Infektion der Haut (außer, wenn diese Infektion bereits gleichzeitig mit einem Arzneimittel gegen Infektionenbehandelt wird) die Behandlung von Akne die Behandlung von Rosacea die Behandlung von einem Ausschlag um den Mund die Behandlung von Haut, die juckt aber nicht entzündet ist die Behandlung um den After oder an den Genitalien (Penis und Vagina). Diese Hauterkrankungen könnten mit Dermovate schlimmer werden. Wer das in dem Fall doch vorhat, sollte vorher mit einem Arzt oder Apotheker sprechen. Die Dermovate Salbe sollte nicht im Gesicht, auf den Augenlidern, in der Achselhöhle, an den Genitalien (also im Intimbereich) und in der Anal-Gegend angewendet werden. Anwendung von Dermovate Dermovate wird ein- bis zweimal täglich angewendet. Dabei wird es dünn aufgetragen und vorsichtig eingerieben. Nach der Anwendung sollte man sich die Hände waschen (naja, es sei denn, die Hauterkrankung ist an den Händen). Sobald die Hauterkrankung besser wird, kann seltener damit eingecremt werden – oder der Hautarzt schreibt ein Arzneimittel auf, in dem ein weniger starkes Kortison enthalten ist. Dermovate sollte nicht länger als vier Wochen hintereinander angewendet werden. Wirkt es bis dahin nicht ausreichend, ist wohl ein anderes Arzneimittel die bessere Wahl. Dermovate kaufen Dermovate ist in Deutschland rezeptpflichtig. In der Apotheke so einfach kaufen – das scheidet aus. In Deutschland gibt es andere "baugleiche" Produkte mit dem gleichen Wirkstoff. Die kann in Deutschland jeder Hautarzt verschreiben. Clobetasol ist in der gleichen Konzentration (0,5 mg pro Gramm) zum Beispiel enthalten in Clobegalen Creme, Salbe, Lotion und Lösung Clobetasol acis Creme, Crinale Lösung, Fettsalbe und Salbe Clobex Shampoo Dermoxin Creme, Salbe und Lösung Karison Creme, Crinale Lösung, Fettsalbe und Salbe Der Preis für eine Tube mit 50 Gramm Dermovate Salbe liegt bei etwa 18 Euro (Stand Mai 2021). Nebenwirkungen Dermovate kann Nebenwirkungen haben, wie sie alle Kortison-Produkte haben: Juckreiz, Schmerzen an der eingecremten Stelle, dünner werdende Haut... Deshalb: Die Packungsbeilage ist nicht nur lästiges Beiwerk. Im Intimbereich und zum Beispiel an der Scheide ist mit der Salbe besondere Vorsicht nötig: Im Beipackzettel heißt es Tipps zum Weiterlesen In unserer Community haben Betroffene ihre Erfahrungen mit Dermovate ausgetauscht. Wir haben eine Liste der Kortison-Wirkstoffe und ihrer Stärke.
-
Deflatop ist ein Schaum, mit dem Schuppenflechte im Prinzip überall, vor allem aber am Kopf behandelt werden kann. Zwei Jahre lang war er nicht lieferbar. Nun ist er wieder verfügbar. Der wichtigste Wirkstoff in Deflatop ist Betamethasonvalerat – ein Kortison. Das ist auch schon das Besondere: In Form eines Schaums gab und gibt es Betamethason eben nur in Deflatop. Ein Ersatz war nicht zu finden. Wer unbedingt einen Schaum wollte, musste also einen Kompromiss eingeben und zu Betamethason in Kombination mit anderen Wirkstoffen anwenden – zum Beispiel mit Calcipotriol in Enstilar. Eine Alternative hätte theoretisch sein können, einen Schaum mit einem anderen Kortison zu nutzen – nämlich Clarelux. Doch auch der war lange außer Handel . Der Deflatop-Schaum reagiert auf Wärme, und so schmilzt er beim Kontakt mit der Kopfhaut. Dort bildet er einen Film, der nicht fettet und dafür sorgt, dass der Wirkstoff Betamethasonvalerat besser von der Haut aufgenommen werden kann. cl Die Fakten
-

Zusammenhang von Typ-2-Diabetes und Kortisoncreme vermutet
Rolf Blaga erstellte ein Artikel in Kortison
Kortisonhaltige Cremes sind weder „brandgefährlich“ noch „völlig risikolos“. Nach dem Absetzen des Wirkstoffs entwickeln sich fast alle Nebenwirkungen wieder zurück. Neu ist der Verdacht, äußerlich aufzutragende Kortison-Präparate könnten Typ-2-Diabetes auslösen. Das ist nicht völlig auszuschließen, bisher aber noch nicht bewiesen. Denkbar ist auch ein umgekehrter Zusammenhang: Es ist typisch für Typ-2-Diabetes, dass er lange Jahre unerkannt bleibt. Probleme mit der Haut sind eine bekannte Nebenwirkung dieses unentdeckten Diabetes. Was also ist Ursache, was Wirkung? Völlig unabhängig davon tritt Typ-2-Diabetes bei Psoriatikern sowieso häufiger auf, als im Bevölkerungsdurchschnitt. Für Professor Johannes Wohlrab sind äußerlich aufzutragende Glukokortikoide (Kortisone) wirksame Arzneimittel, auf die man in vielen Fällen nicht verzichten kann. Er rät dazu, weiterhin umsichtig damit umzugehen und Nutzen und Risiko miteinander abzuwägen. Langfristig solle man möglichst auf kortisonfreie Präparate umstellen. Wer in seinem Leben schon sehr viel kortisonhaltige Präparate äußerlich aufgetragen hat, sollte mit dem Arzt absprechen, ob vorsorglich Blutwerte erhoben werden. So kann möglichst früh ein Typ-2-Diabetes erkannt werden. Typ-2-Diabetes und Kortison Manche Patienten mit Psoriasis arthritis bekommen innerliche Kortisonpräparate – also Tabletten oder Spritzen. Wer damit lange Zeit behandelt wird, kann an einem so genannten Steroid-Diabetes erkranken. Denn Glukokortikoide können die Insulinproduktion hemmen. Dadurch steigen die Blutzuckerwerte. Wenn das Medikament abgesetzt wird, ist der Steroid-Diabetes nicht mehr nachzuweisen. Diese Nebenwirkung ist schon lange bekannt. Jetzt ist der Verdacht aufgetaucht, dass möglicherweise auch äußerliche Anwendungen einen Diabetes hervorrufen. Das lassen Angaben über neu an Diabetes-2-Erkrankte vermuten: In Dänemark wurden die Daten von 115.218 frisch erkrankten Diabetikern, in Großbritannien die von 54.944 ausgewertet. Im Vergleich mit Kontrollpersonen waren 25 bis 27 Prozent mehr Menschen neu an Typ-2-Diabetes erkrankt, wenn sie vorher mit Kortison-Cremes o.ä. behandelt wurden. Je stärker wirksam die gewesen sind, desto höher war das Risiko, zuckerkrank zu werden. Professor Wohlrab bestätigte, dass grundsätzlich auch äußerlich aufgetragene Glukokortikoide den Zuckerspiegel erhöhen und damit einen Diabetes bewirken könnten. Das sei nicht völlig auszuschließen. Ob es dann tatsächlich dazu kommt, hänge von verschiedenen Dingen ab: Wie oft und wie viel wurde von dem Präparat aufgetragen? Wie lange wurde es verwendet? Und schließlich: Welches der unterschiedlichen Kortisone wurde benutzt? In den Auswertungen werde nur ein ein mögliches Risiko beschrieben. Dem sei aber entgegenzuhalten, so Wohlrab, wie erfolgreich eine äußerliche Kortison-Gabe sein kann. Für jedes Glukokortikoid gebe es einen Wert, wie sich Nutzen und Risiko zueinander verhalten: den TIX. Wohlrab empfiehlt für Langzeit-Anwendungen nur Glukokortikoide mit einem TIX ab 2. Kritisiert wird, dass der TIX wissenschaftlich nicht eindeutig (evident) erhoben und für neue Kortisone nicht ermittelt wurde. Trotzdem gibt es bisher keine andere Orientierung, Kortison-Risiken zu bewerten. Vor allem, so Wohlrab, müsse genau überlegt werden, was geschehen wäre, wenn die Erkrankung unbehandelt geblieben bzw. anders therapiert worden wäre. Wie zuverlässig sind die Aussagen? Ob es tatsächlich Kortison-Cremes waren, die zuckerkrank gemacht haben, ist unbewiesen. Der geäußerte Verdacht könnte auch völlig falsch sein. Vielleicht war es genau umgekehrt: die mit Kortison zu behandelnden Hautprobleme rührten von einem nicht erkannten Typ-2-Diabetes her. Außerdem gab es noch weitere Risikofaktoren: Unter den britischen Diabetes-Patienten waren viele Übergewichtige und Ex-Raucher. Bei den Dänen litten viele häufiger gleichzeitig unter Bluthochdruck und Fettstoffwechsel-Störungen. Jeder einzelne dieser Faktoren kann Entzündungsprozesse anregen und Typ-2-Diabetes auslösen. Generell haben Menschen mit Psoriasis ein höheres Risiko für Diabetes oder andere Begleiterkrankungen. Nicht wegen der Glukokortikoide, sondern weil Schuppenflechte das Entzündungsgeschehen im ganzen Körper verstärkt. Das fördert die Begleiterkrankungen. Empfehlungen Den Autoren der Auswertungen ist bewusst, dass die Zusammenhänge genauer erforscht werden müssen. Trotzdem raten sie schon jetzt, die Präparate umsichtiger als bisher einzusetzen. Möglichst sollten auch alternative Behandlungsmöglichkeiten erwogen werden. Professor Wohlrab weist darauf hin, dass es oft nicht anders geht, als starke Haut-Entzündungen mit äußerlich aufzutragenden Glukokortikoiden (Kortison) zu behandeln. Dabei sollte immer mit eingeplant werden, sie zeitlich und mengenmäßig auch wieder zu begrenzen und Therapiepausen einzulegen. Eine "pro-aktive" Erhaltungstherapie (2-mal pro Woche, trotz Abheilung) hält er pharmakologisch für sinnvoll (geringere Kortison-Lebensdosis). Aber es gäbe keine Studien dazu, die den Effekt belegen würden. Vor allem bei längerem Gebrauch sollten nur Glukokortikoide eingesetzt werden, bei denen die positiven Wirkungen die negativen (v.a. Hautverdünnung) übersteigen (TIX ab 2). Für eine Langzeit-Therapie ohne Kortison gibt es Vitamin-D3-Abkömmlinge (wie z.B. Daivonex). In nächster Zeit seien weitere kortisonfreie Präparate zu erwarten, so Wohlrab. Um möglichst früh einen Typ-2-Diabetes zu erkennen, kann man regelmäßig Blutwerte erheben lassen. Spätestens dann, wenn typische Symptome auftreten. Beim Diabetes-Selbsttest kann man viel falsch machen. Deshalb sollten die Ergebnisse lediglich als Anzeichen verstanden werden und nicht als feststehendes Ergebnis. Professionell erhobene Laborwerte sind grundsätzlich zuverlässiger! Typ-2-Diabetes ist nicht lebensgefährlich. Inzwischen gibt es vielfältige Möglichkeiten, die Krankheit abzumildern. Es gibt erste Beispiele dafür, dass durch extrem kalorienarme Kost der Typ-2-Diabetes völlig verschwinden kann. Er kam aber bei 70 Prozent wieder zurück, vermutlich weil sie ihren Lebensstil nicht grundlegend geändert haben. Quellen Diabetes: Cortison-Cremes unter Verdacht – Topische Zubereitungen mit erhöhtem Risiko assoziiert, Dr. Karin Schmiedel, Deutsche Apotheker Zeitung 26/2019 E47 modulates hepatic glucocorticoid action, Hemmer MC et.al. 2019 Association Between Topical Corticosteroid Use and Type 2 Diabetes in Two European Population-Based Adult Cohorts, Andersen YMF et.al. 2019 Artikel zum Weiterlesen Kortison – sind Angst und Ablehnung begründet? (2003) Was man über die Anwendung von Medikamenten mit Kortison wissen sollte (2011) TIX noch zeitgemäß? (2016) Kortison in Cremes und Salben – häufige Fragen und Antworten -

Kortison in Cremes und Salben – häufige Fragen und Antworten
Redaktion erstellte ein Artikel in Kortison
Hier beantworten wir Fragen, die zu äußerlichen Medikamenten mit Kortison gestellt werden. Es geht also immer um Cremes, Salben, Lotionen, Schaum oder ähnliches. Die Fragen und Antworten sind bewusst kurz und knapp. Wir schreiben hier zwar immer von Kortisonsalben, das gilt aber genauso für die anderen Darreichungsformen. Welches sind die stärksten Kortisonsalben? Clobegalen, Dermoxin, Karison und Clarelux enthalten ein Kortison der Klasse IV – der stärksten Klasse. Eine ausführliche Liste von Kortisonsalben je nach Stärke findest Du hier. Wann sollte man eine Kortisonsalbe anwenden? Die Frage ist mehrdeutig. Entweder: wenn die Psoriasis stark entzündet ist und schuppt. Oder, wenn Du die Uhrzeit meinst: das ist egal. Wie oft verwendet man eine Kortisonsalbe? Ein- bis zweimal am Tag. Warum sollte man Kortisonsalben ausschleichen? Beim abrupten, plötzlichen Absetzen kann die Psoriasis schlimmer wiederkommen als vor der Behandlung. Um das zu verhindern, gewöhnt man der Haut das Kortison langsam ab. Wie funktioniert das Ausschleichen bei Kortisonsalben? Wenn Du bisher 2-mal am Tag Kortisonsalbe verwendet hast, nimmst Du sie nur noch einmal am Tag. Wenn Deine Haut für das ander mal am Tag doch noch etwas braucht, kann Dir der Arzt auch eine kortisonfreie Creme mit Vitamin D3 (Calcipotriol) verschreiben. Dann kannst Du zum Beispiel morgens die Kortisoncreme und abends die andere Creme verwenden. Wenn Du dann einige Zeit nur noch einmal am Tag die Kortisonsalbe verwendet hast, nutzt Du sie nur noch alle zwei Tage. Dann nur noch alle drei Tage etc. Welche Kortisonsalbe kann man rezeptfrei kaufen? Salben mit einem leichten Kortison – mit Hydrokortison – sind frei verkäuflich. Die maximale Dosis in frei rezeptfreien Kortisonsalben beträgt 0,5%. Wie lange stollte man Kortisonsalben anwenden? Maximal vier bis sechs Wochen. Danach muss mit mehr Nebenwirkungen gerechnet werden. Mehr darüber findest Du hier. Enthält die Betadermic Salbe Cortison? Ja, die Betadermic Salbe enthält Kortison. Mehr über das Medikament steht in unserem Marktüberblick: Betadermic. Mehr Fragen zum Medikament Daivobet beantworten wir in einem eigenen Artikel. -
Im Herbst legt die Neurodermitis bei vielen Betroffenen so richtig los: Draußen ist es kühl, die trockene Heizungsluft setzt der Haut zu. Trotzdem: „Kortison-Präparate sollten nur in Absprache mit dem Hautarzt eingesetzt werden“, erläutert Dr. Utta Petzold, Dermatologin bei der Krankenkasse Barmer GEK. Wer Kortison unkritisch oder zu lange einsetzte, gehe "erhebliche Risiken" ein. Das gelte auch für schwächer dosierte Kortison-Cremes, die ohne Rezept zu haben sind. "Je nach Form der Neurodermitis lassen sich beginnende Beschwerden mit herkömmlichen Cremes lindern oder die Anzahl der einzelnen Schübe deutlich reduzieren", meint die Hautärztin. Grundsätzlich solle die Haut auch im entzündungsfreien Stadium behandelt werden – mit herkömmlichen rückfettenden Cremes, Salben oder Badezusätzen. "Cremes aus dem Supermarkt oder der Drogerie leisten bei vielen Betroffenen ebenso gute Dienste wie Produkte aus der Apotheke", sagt Petzold. Entzündete Haut will mehr FeuchtigkeitIhr Tipp: Die Betroffenen sollen darauf achten, dass die Präparate ohne Duft-, Farb- und Konservierungsstoffe auskommen. Hilfreiche Zusätze wären zum Beispiel Harnstoff (Urea) oder bestimmte Öle, die dem Hautfett ähneln.Ist die Haut entzündet, eigneten sich Cremes mit einem höheren Feuchtigkeitsanteil besser. Bei nässender Haut empfiehlt die Dermatologin zeitweise feuchte Umschläge. Wer da nicht durchblickt, welche Produkte bei welchem Hautzustand gut sind, sollte lieber einen Arzt fragen, bevor sich die Krankheit verschlimmert. „Der Hautarzt kann am besten abschätzen, ob der Neurodermitiker mit herkömmlichen Cremes behandelt werden kann oder ob verschreibungspflichtige Arzneimittel mit entzündungshemmenden Wirkstoffen erforderlich sind“, so Petzold. Quelle: Pressemitteilung der Barmer GEK
-

Enstilar – was ist das und wie wird es angewendet?
Claudia Liebram erstellte ein Artikel in Salben, Cremes und Gels
Enstilar ist ein Schaum zur Behandlung der Schuppenflechte. Er enthält die Wirkstoffe Calcipotriol und Betamethason – ist quasi das aufgeschäumte Daivobet oder Xamiol. Er ist seit dem 1. Juli 2016 auf dem Markt. Das Medikament ist rezeptpflichtig und für Patienten ab 18 Jahren zugelassen. Gedacht ist er für die Behandlung der Psoriasis vulgaris bei Erwachsenen. Die wissenschaftlichen Daten für den Zulassungsantrag lieferten mehrere Studien. Eine solche mit dem Namen "PSO-FAST" beschäftigte sich mit der Wirksamkeit, der Sicherheit, der Linderung des Juckreizes und der Verbesserung des Schlafes. Dabei wurde Enstilar über vier Wochen angewendet. Die Ergebnisse sind unseres Wissens nach noch nirgends veröffentlicht. Für eine andere wurden 37 Patienten behandelt. Die Forscher maßen, wie rot, schuppig und dick die Stellen nach vier Wochen der Anwendung mit Enstilar waren. Außerdem interessierte sie sich für die Dicke der Haut insgesamt. Am Ende schlug der neue Schaum die Salbe mit den gleichen Wirkstoffen auf dem Rennen. 11 Patienten meldeten insgesamt 17 Nebenwirkungen – am häufigsten Kopfschmerzen. Auf der Haut gab es nach Angaben der Wissenschaftler keine Nebenwirkungen. In einer weiteren Studie (siehe Quelle 2) konzentrierten sich Forscher auf die Sicherheit – sprich: ob der Schaum negativ auf die Nebennieren und den Kalzium-Haushalt der Patienten wirkt. Das Ergebnis: Beides geschieht nicht. Eine negative Wirkung auf den Kalziumhaushalts des Körpers ist zum Beispiel bei Daivobet eine der möglichen Nebenwirkungen, auf die Patienten und Ärzte im Beipackzettel hingewiesen werden. Schäume gibt es auch in der Behandlung der Psoriasis bereits: Clarelux ist ein Beispiel dafür. Darin arbeitet jedoch ausschließlich ein Kortison, nämlich Clobetasol Propionate. Anwendung von Enstilar Anwendung am Körper Das Medikament wird einmal am Tag mit einem Dreisatz angewendet: – schütteln, sprühen, verreiben Nach dem Schütteln soll Enstilar aus einem Abstand von 3 cm auf die Haut gesprüht werden. Die Dose muss dabei nicht kerzengerade nach oben gehalten werden – alles außer waagerecht sollte funktionieren. Nach der Anwendung des Schaums sollten die Hände gewaschen werden. Das gilt natürlich nicht, wenn die Hände das Ziel des Medikamentes sind. Nach dem Auftragen von Enstilar sollte man auch nicht gleich duschen oder baden – klingt irgendwie logisch. Anwendung auf dem Kopf Enstilar wird am besten abends vor dem Schlafengehen aufgetragen. So kann es über Nacht gut einwirken. Wenn nötig, wird es am Morgen ausgewaschen. Haar kämmen Für die Anwendung sollte das Haar zuerst gekämmt werden, um lose Hautschuppen zu entfernen. Haar scheiteln Vor dem Auftragen sollte das Haar gescheitelt werden. So kommt Enstilar gezielter auf die Kopfhaut und weniger ins Haar. Enstilar auftragen Die Dosierung richtet sich nach Größe und Dicke der Schuppenflechte-Stellen. Alternative mit der Fingerspitze Alternativ kann Enstilar zuerst auf die Handfläche oder in den Deckel der Dose gesprüht werden. Dann kann man es mit einer Fingerspitze auf die betroffenen Bereiche verteilen. Wichtig: danach die Hände gründlich waschen. Doch egal, ob am Körper oder auf dem Kopf – Enstilar kann dafür sorgen, dass die Schuppenflechte nicht so schnell wiederkommt. Dafür wird der Schaum zweimal pro Woche auf die ehemaligen Stellen aufgetragen. Alle drei bis vier Tage dürfte dafür ein guter Abstand sein. Wer Enstilar nicht anwenden sollte Der Schaum sollte nicht zum Einsatz kommen, wenn jemand eine erythrodermische oder pustulöse Psoriasis hat eine Störung des Kalziumstoffwechsels hat virusbedingte, mykotische oder bakterielle Haut-Stellen hat – beispielsweise einen Herpes andere Hauterkrankungen wie Ichthyose, Akne vulgaris, Rosacea, Ulzera und Wunden hat Im Prinzip gilt dann immer: Das soll ein Arzt entscheiden. Das ist auch in der Schwangerschaft oder der Stillzeit der Fall. In der Schwangerschaft sollte Enstilar nur zum Einsatz kommen, wenn der potenzielle Nutzen das potenzielle Risiko rechtfertigt. Stillende Frauen sollten Vorsicht walten lassen. Auf jeden Fall soll Enstilar während der Stillzeit nicht auf die Brust aufgetragen werdem. In unserem Forum können gern Erfahrungen mit dem Medikament ausgetauscht werden. Enstilar: Fragen und Antworten Wie schnell wirkt Enstilar? Das ist sehr unterschiedlich. Der eine sieht schon in der ersten Woche eine Verbesserung, bei anderen dauert es länger. Das ist normal. Was, wenn ich eine Anwendung mal vergesse? Das ist nicht schlimm. Verwende Enstilar, sobald du dich wieder daran erinnerst. Die nächste Anwendung ist dann die zur normalen Zeit. Wann kann ich die Behandlung beenden? Enstilar kann vier Wochen lang täglich angewendet werden. Wenn die Stellen danach immernoch da sind, sprich mit deinem Arzt. Nach der Akut-Therapie soll ich Enstilar noch zweimal pro Wochen anwenden, sagt mein Arzt. Was hat es damit auf sich? Das heißt Proaktives Management. Dann wird Enstilar zweimal pro Woche auf die Stellen aufgetragen, wo vorher Psoriasis-Stellen waren. Das soll die schubfreie Zeit verlängern. Hintergrund: Selbst wenn keine Psoriaisis-Stellen mehr zu sehen sind, sind in der Haut Entzündungen aktiv. Muss dieses proaktive Management immer an den gleichen Wochentagen sein? Nein, aber leichter zu merken ist das schon. Wie viele Tage Abstand soll zwischen zwei Behandlungstagen sein? Am besten sind zwei bis drei Tage. Und wie lange das Ganze? Bis ein neuer Psoriasis-Schub da ist. Dann sollte Enstilar wieder täglich ran. Videos Bei YouTube hat ein Anwender seinen Behandlungserfolg mit Enstilar dokumentiert: Quellen "Efficacy of an Innovative Aerosol Foam Formulation of Fixed Combination Calcipotriol plus Betamethasone Dipropionate in Patients with Psoriasis Vulgaris" von Catherine Queille-Roussel et.al. in: "Clinical Drug Investigation", April 2015 "Fixed combination aerosol foam calcipotriene 0.005% (CAL) plus betamethasone dipropionate 0.064% (BD) exhibits no impact on the HPA axis and calcium homeostasis in patients with extensive psoriasis vulgaris: a multicentre, single-arm, phase 2, 4-week MUSE study" von Victoria Taraska et.al., vorgestellt beim Las Vegas Dermatology seminar, Herbst 2014 "Advances in the Treatment of Psoriasis Vulgaris and Actinic Keratosis" (Zusammenstellung mehrerer Arbeiten zu Calcipotriol und Betamethason) Pressemitteilung des Herstellers Kurz gemeldet Juni 2020: Wenn Enstilar nach einer erfolgreichen Behandlung der Schuppenflechte weiterhin zweimal pro Woche prophylaktisch angewendet wird, kann sich die erscheinungsfreie Zeit deutlich verlängern. Das hat eine Studie gezeigt. [Quelle]- 26 Kommentare
-
- Calcipotriol
- Cortison
-
(und 3 mehr)
Markiert mit:
-
Im Psoriasis-Lexikon erklären wir Begriffe rund um die Schuppenflechte und Psoriasis arthritis. Hier sind Begriffe, die mit G beginnen. Gastroenteritis Entzündung des Magens und Darms Gevokizumab Gevokizumab ist ein Wirkstoff-Kandidat für mehrere Erkrankungen, zum Beispiel bei Krebs oder bei der Augenentzündung (Uveitis) beim Morbus Behçet. Es handelt sich dabei um einen Wirkstoff, der per Injektion verabreicht wird. Entwickelt wurde Gevokizumab von der Firma Xoma ganz überwiegend für den Einsatz bei anderen Erkrankungen als der Psoriasis vulgaris oder Psoriasis arthritis. Im Jahr 2013 berichtete die Firma von Beobachtungen an 2 (zwei!) Patienten mit einer großflächigen („generalisierten“) Psoriasis pustulosa. Im Jahr 2017 verkaufte die Firma Xoma die Rechte an Novartis. Glukokortikoid „Glukokortikoid“ ist ein anderer Ausdruck für Kortison. Das wiederum ist ein körpereigenes Hormon, das in der Nebenniere produziert wird. Es hemmt Entzündungen. Kortison kann äußerlich oder innerlich angewendet werden. Die „härtere“ Variante ist die innerliche in Tabletten- oder Spritzenform. Sie wird inzwischen bei einer Schuppenflechte der Haut nur noch selten angewendet, bei Psoriasis arthritis – der Erkrankung der Gelenke – öfter. Wenn ein Hautarzt also von einer Kortison-Therapie spricht, meint er meist eine Salbe oder Creme. Glukose Traubenzucker, Dextrose
-
"Im Herbst geht es immer richtig los", weiß Simone (35). Neben der Psoriasis diagnostizierten die Ärzte bei ihr auch eine Gelenkerkrankung. Der Erfahrungsbericht einer Betroffenen. Bei mir traten die ersten Herde vor zehn Jahren auf der Kopfhaut auf, zusammen mit unerträglichen Rückenschmerzen. Seit ca. zwei Jahren habe ich auch Herde am ganzen Körper verteilt. Bei mir wurde die rheumatische Erkrankung Morbus Bechterw diagnistiziert. Im Herbst geht es immer richtig los. Alle Medikamente, Salben, UV-Bestrahlungen helfen nicht. Ich möchte jetzt gerne die Schüssler-Salze-Therapie probieren. Vorsicht bei Kortisoneinnahme: Wenn das Medikament abgesetzt wird, fängt die Psoriasis erst richtig an und verbreitet sich sehr schnell. Bis vor kurzem konnte ich die Ausschläge noch gut verstecken und im Job hat es keiner bemerkt. Doch seit einigen Wochen sieht das anders aus, die Arme und Beine sind jetz voll mit Ausschlag, abgesehen von dem unerträglichen Juckreiz. Simone (35)
-
- Cortison
- Erfahrungsberichte
-
(und 1 mehr)
Markiert mit:
-

Schuppenflechte auf der Kopfhaut in 5 Schritten loswerden
Claudia Liebram erstellte ein Artikel in Kopf und Gesicht
Eine Schuppenflechte auf der Kopfhaut trotzt so mancher Behandlung. Was ist möglich, um die Psoriasis auf dem Kopf in den Griff zu bekommen? Wenn sich die Psoriasis auf der Kopfhaut ausbreitet, möchte man am liebsten jede Schuppe einzeln entfernen. Die Haut ist angespannt und stark entzündet, in schlimmen Fällen stark verkrustet. Ertappst Du Dich auch immer wieder beim Kratzen? Das Jucken geht davon selten weg, stattdessen hinterlässt man überall seine Kopfschuppen: auf der dunklen Bekleidung, dem Teppich oder dem Sofa oder am Arbeitsplatz. Vielen ist das peinlich, vor allem wenn sie angestarrt wegen der roten Flecken, die bis in die Stirn hineinragen können. Unangenehm kann es sein, wenn der Friseur einen wegen der Schuppen anspricht, weil man ihn vorher nicht informiert hat. Die Kopf-Psoriasis lässt sich schlecht verbergen. Das kann im Privatleben wie im beruflichen Alltag sehr unsicher machen. Finger, Chemie und Mütze weg! Reize die Kopfhaut so wenig wie möglich. Jede Reizung kann die Symptome deiner Schuppenflechte verstärken: Der Köbner-Effekt kommt ins Spiel. Der Effekt besagt: Genau an der Stelle, an der die Haut gereizt wird, siedelt sich wie in deinem Fall die Psoriasis an. Kratze nicht. Ja, das ist schwer. Der Juckreiz ist für viele mit das Schlimmste an der Schuppenflechte. Föhne die Haare nicht zu heiß. Nimm möglichst Abstand vom Tönen, von Dauerwelle oder Haarspray. Trage eine Kopfbedeckung nie sehr lange. Die Kopfpsoriasis will an die Luft. Schuppen lösen und auswaschen Schuppen lösen Löse die Schuppen sanft und nicht aggressiv. Hilf so wenig wie möglich mit Fingernägeln, Kämmen oder anderen mechanischen Methoden nach. Was immer du zum Schuppenlösen auf den Kopf tust – lass es lange einwirken. Wirklich lange. Das heißt: wenn es geht, mindestens 12, höchstens 24 Stunden. Noch besser: Verstärke die Wirkung, indem du eine Plastikfolie um die Haare wickelst. Vorzugsweise wird das wohl nachts sein. Fang mit milden Methoden an, um die Schuppen zu lösen – also: mit Olivenöl. Massiere es abends in die Kopfhaut, wickel eine Frischhaltefolie herum oder besorge dir sich für diesen Zweck eine OP-Haube. Die Prozedur wiederhole einige Abende. Wenn dann die Schuppen gelöst sind, kann es mit Schritt 3 weitergehen. Wenn die Schuppen hartnäckig sind, versuche sie mit Salicylsäure zu lösen. Die gibt es mit 3% bis 15% in der Apotheke. Sie wird aufgelöst in Vaseline, Olivenöl oder einer Salbe, die sich leicht auswaschen lässt. Ein Beispiel für eine Mischung, die jede Apotheke anfertigt: 4% Salicylsäure in Silix Biowaschöl. Es gibt Fertigpräparate, die deutlich milder und besser auswaschbar sind und sehr gut abschuppen: Die Gele Babybene und Dermabene enthalten Öle und Pflanzenstoffe. Der Saalux-Schuppenlöser ist ein Gemisch aus Traubenkern- und Rizinusöl. Loyon ist ein Silikon-Fließöl, das in die Plaques eindringt und ihren Zusammenhalt zerstört. Hilft auch Salicylsäure nicht, greife zu einer Basiscreme. Die heißt genau so und ist in der Apotheke zu haben – als Basiscreme DAC oder Asche Basis Creme. Nachteil: Sie sind etwas schwieriger auszuwaschen. Sind die Schuppen immer noch nicht besiegt, kannst du beim Hautarzt nach Shampoos oder Tinkturen zum Schuppenlösen mit Kortison oder Steinkohlenteer fragen. Letzteres ist nicht modern, aber manche Patienten und Kliniken schwören darauf. Der Teer scheidet aus, wenn du schwanger bist, stillst oder im Säuglingsalter bist (wobei du diese Zeilen dann ohnehin nicht lesen kannst). Schuppen auswaschen Beginne mit einem normalen, aber milden Shampoo. Das lässt du 3 bis 5 Minuten einweichen. So sollen sich so viele Schuppen wie möglich lösen. Nutze in der zweiten Runde der Haarwäsche ein medizinisches Shampoo. Beispiele: Stieprox intensiv, das Teer-Shampoo Tarmed Nach der Haarwäsche geht’s ans Trocknen. Ein bisschen dürfen hier noch einmal Schuppen gelöst werden. Doch rubbele nicht so stark auf der Kopfhaut. Meide scharfe, spitze Kämme oder Bürsten und vor allem auch hier wieder die Fingernägel. Manchmal kleben Haare an den Schuppen. Betroffene bemerken oft einen vermehrten Haarausfall. Das ist „normal“. Im Laufe der Behandlung wachsen die Haare nach, meist bleibt der Haarausfall nicht bestehen. Neue Schuppen am Wachsen hindern Es gibt viele Möglichkeiten, die Bildung neuer Schuppen(krusten) zu vermeiden. Auch für diesen Zweck gibt es starke und milde Präparate. Manchmal verliert ein Mittel, das bis eben immer funktioniert hat, an seiner Wirkung. Hier gilt wie bei anderen Medikamenten zur Behandlung der Schuppenflechte: Nicht jeder spricht auf das gleiche Präparat an. Ausprobieren ist normal. Behandele die Haut regelmäßig rückfettend. Das ist auch wichtig, wenn du deine Kopfhaut in Schritt 4 mit einer alkoholhaltigen Tinktur behandelst. Ein Beispiel für ein rückfettendes Produkt zu diesem Zweck ist Oilatum Seife aus der Apotheke (und nein, wir haben keine Werbe-Absicht.) Manchmal muss in diesem Schritt gar kein richtiges Medikament 'ran. Probiere deshalb Shampoos beispielsweise mit den Wirkstoffen Pyrithion-Zink oder Ketoconazol. Fertige Produkte sind u.a.: ExtroDerm Shampoo head & shoulder Elution Mavena Shampoo Physiogel Scalp Care Shampoo sebamed Trockene Haut Duschemulsion Wofacutan Haarshampoo und XYNDET Haar- & Body Shampoo. (Wie gesagt: Wir haben keine Werbe-Absicht.) Wirken allgemeine medizinische Shampoos nicht, sollte man Shampoos mit sulfonierten Schieferölen ausprobieren. Die müssen vor dem Auswaschen meist 10 bis 15 Minuten einwirken. Fertige Produkte sind u.a.: Bionatar Shampoo Crino Cordes N Shampoo Dermasence Selensiv Shampoo Die bekommst du ohne Rezept in der Apotheke. Stoppe die Entzündung der Kopfhaut! Die Entzündung ist eines der Symptome der Erkrankung. Du kannst sie so angehen: Naturheilmittel In milden Fällen einer Kopfpsoriasis könnte ein Naturheilmittel genügen – beispielsweise Rubisan oder Belixos. Beide enthalten den pflanzlichen Wirkstoff Mahonia aquifolium, Belixos deutlich weniger Psorelia – eine Weihrauch-Creme Psorasom forte - enthält ein Fumarat Alle bekommst du ohne Rezept in der Apotheke. Vitamin-D3-Präparate Helfen auch Naturheilmittel gegen die Symptome nicht, kommst du um einen Besuch beim Arzt nicht herum, denn ab hier wird es rezeptpflichtig. Den Anfang in der Therapie macht Vitamin D3. Die Wirkstoffe heißen Calcipotriol, Calcitriol, Tacalcitol oder ähnlich. Sie wirken der überschießenden Zellteilung entgegen. Beispiel: Curatoderm – eine Emulsion für die Kopfhaut, die gleich noch ein pflegendes Fett enthält. Kombination aus Vitamin D3 und Kortison Einen Versuch wert sind für die Behandlung der Kopfpsoriasis auf jeden Fall auch Medikamente, die eine Kombination aus Vitamin D3 und einem Kortison enthalten. Beispiele: Xamiol und Daivobet Gel: Calcipotriol mit Betamethason kombiniert – als Dauertherapie der Schuppenflechte gedacht. Kommt nur auf die entzündeten Psoriasis-Stellen, nicht großflächig auf die ganze Kopfhaut. Wenn die Schuppenflechte damit besser wird, kann man gut ausprobieren, nur noch die reinen Vitamin-D3-Varianten (siehe 2) zu benutzen. Reine Kortison-Präparate Ist die Kopfhaut stark entzündet, musst du dir eine Meinung über kortisonhaltige Medikamente bilden. Die wirken gegen die Entzündung. Sprich mit deinem Hautarzt über Kortison und deine Bedenken (wenn du welche hast). Nenne ihm auch deine Gründe. Wichtig: Dabei geht es immer „nur“ um äußerliche Medikamente – also Salben, Cremes, Gels, Shampoos oder Schäume mit Kortison – und nicht um Tabletten und Co. Kortison-Produkte werden in vier Klassen eingeteilt. In „Klasse I“ sind schwach wirksame Kortisone, in „Klasse IV“ sind sehr stark wirksame Kortisone. Wir bieten auch eine Übersicht über Psoriasis-Medikamente mit Kortison und ihre Klassen. Beispiele für die Anwendung bei Schuppenflechte: alkoholhaltige Tinkturen (die sollen wirklich nicht auf die Gesichtshaut oder in die Augen) Schaum (Deflatop, Clarelux) Shampoo (Clobex) (ein hochwirksames Kortison, das du kurz einwirken lässt und dann auswäschst) Cremes und Salben als „Kopfpackung“ über Nacht. Die sind manchmal nicht so leicht auszuwaschen. Dafür punkten sie, weil sie sehr wirkungsvoll sind und gleichzeitig rückfettend wirken. Wenn du mit deinem Hautarzt ein Kortison-Medikament gewählt hast, trage es nach Anweisung auf die Stellen mit Schuppenflechte auf. Schleiche die Anwendung nach 4 bis 6 Wochen aus. Das bedeutet: Benutze es erst nur noch alle zwei Tage, dann nur noch alle drei Tage, später nur noch alle vier – und so weiter. Hier kommen noch zwei Therapien außer Konkurrenz – vielleicht willst du mit deinem Arzt ja einmal darüber sprechen oder magst sie lieber als die bisher genannten: Dithranol Du bist experimentierfreudig und scheust keine Gefahr? Dann sei noch der Wirkstoff Dithranol ins Spiel gebracht. Richtig angewandt, gibt es keine Nebenwirkungen im medizinischen Sinne. Wohl aber praktische Nebenwirkungen für alles, was mit Dithranol in Berührung kommt. Wirklich alles – die Kacheln im Badezimmer, die Badewanne, jegliche Kleidung. Ist also eher etwas für Menschen, die in aller Ruhe auch mal herumstehen können. Die Behandlung ist aufwändig, aber man kann prima beispielsweise Radio hören, Vokabeln lernen, Fernsehen gucken... Und mit der Kopfhaut kommt man deutlich seltener aus Versehen irgendwo 'ran als zum Beispiel mit der Hand. Dithranol wird in der Apotheke angemischt und muss dir vorher von einem Arzt verschrieben werden. Die Dosis wird im Laufe der Zeit immer weiter gesteigert. Doch diese Mixturen verfärben wie gesagt alles. Lichttherapie Auch die Behandlung mit einem UV-Kamm ist eher für geduldige Menschen geeignet. Das ist quasi ein Bestrahlungsgerät in Klein, eben wie ein zu groß geratener Kamm. Damit bestrahlt man die Kopfhaut Scheitel für Scheitel. In dieser Größe übernehmen Krankenkassen auch oft die Kosten, wenn ein Arzt den UV-Kamm verschreibt. Aber: Diesen Kamm kann man auch zur Therapie kleinerer Stellen mit Schuppenflechte am Rest des Körpers verwenden. Medikamente zum Einnehmen Wenn du bis Schritt 5 kommst, bist du vermutlich von einer ziemlich schweren Schuppenflechte auf der Kopfhaut betroffen. Dann wird ein Hautarzt dir zur Therapie der Krankheit auch innerliche Medikamente vorschlagen – Tabletten, Kapseln oder Spritzen. Wirkstoffe hierfür sind die, die auch bei der Schuppenflechte am Rest des Körpers zum Einsatz kommen. Quelle: Vortrag von Dr. Frank Bachmann beim Psoriasis Forum Berlin e.V. im Juni 2014, später erweitert Nachsatz Du kannst die Symptome der Schuppenflechte auch ausschließlich am Kopf haben. Lass dir nicht erzählen, dass du auch anderswo am Körper Stellen betroffen sein musst. Die Diagnose kann dir am besten ein Hautarzt bestätigen. Der Juckreiz kann auch bei Kopfpsoriasis (Psoriasis capitis) immens sein. Wenn du schon beim Hautarzt bist, frag ihn nach zusätzlichen Mitteln dagegen. Bei der Kopfpsoriasis handelt es sich um eine Krankheit. Denk auch über eine Reha nach, wenn du stark betroffen bist. Wenn du nach Informationen über die Schuppenflechte auf dem Kopf suchst, kannst du auch den medizinischen Fachbegriff für die Krankheit verwenden: Der heißt Psoriasis capitis. In Kurzform Finger, Chemie und Mütze weg! Reize die Kopfhaut so wenig wie möglich. Jede Reizung kann die Symptome deiner Schuppenflechte verstärken: Der Köbner-Effekt kommt ins Spiel. Der Effekt besagt: Genau an der Stelle, an der die Haut gereizt wird, siedelt sich wie in deinem Fall die Psoriasis an. Kratze nicht. Ja, das ist schwer. Der Juckreiz ist für viele mit das Schlimmste an der Schuppenflechte. Föhne die Haare nicht zu heiß. Nimm möglichst Abstand vom Tönen, von Dauerwelle oder Haarspray. Trage eine Kopfbedeckung nie sehr lange. Die Kopfpsoriasis will an die Luft. Schuppen lösen und auswaschen Löse die Schuppen sanft und nicht aggressiv. Hilf so wenig wie möglich mit Fingernägeln, Kämmen oder anderen mechanischen Methoden nach. Was immer du zum Schuppenlösen auf den Kopf tust – lass es lange einwirken. Wirklich lange. Das heißt: wenn es geht, mindestens 12, höchstens 24 Stunden. Noch besser: Verstärke die Wirkung, indem du eine Plastikfolie um die Haare wickelst. Vorzugsweise wird das wohl nachts sein. Neue Schuppen am Wachsen hindern Es gibt viele Möglichkeiten, die Bildung neuer Schuppen(krusten) zu vermeiden. Auch für diesen Zweck gibt es starke und milde Präparate. Manchmal verliert ein Mittel, das bis eben immer funktioniert hat, an seiner Wirkung. Hier gilt wie bei anderen Medikamenten zur Behandlung der Schuppenflechte: Nicht jeder spricht auf das gleiche Präparat an. Ausprobieren ist normal. Behandele die Haut regelmäßig rückfettend. Das ist auch wichtig, wenn du deine Kopfhaut in Schritt 4 mit einer alkoholhaltigen Tinktur behandelst. Ein Beispiel für ein rückfettendes Produkt zu diesem Zweck ist Oilatum Seife aus der Apotheke (und nein, wir haben keine Werbe-Absicht.) Stoppe die Entzündung! Die Entzündung ist eines der Symptome der Erkrankung. Du kannst sie mit Naturheilmitteln, Vitamin-D3-Präparaten, Kombi-Mitteln mit Kortison, reinen Kortison-Medikamenten, Dithranol oder einer Lichttherapie angehen. Rede mit einem Hautarzt über Medikamente zum Einnehmen Wenn du bis Schritt 5 kommst, bist du vermutlich von einer ziemlich schweren Schuppenflechte auf der Kopfhaut betroffen. Dann wird ein Hautarzt dir zur Therapie der Krankheit auch innerliche Medikamente vorschlagen – Tabletten, Kapseln oder Spritzen. Wirkstoffe hierfür sind die, die auch bei der Schuppenflechte am Rest des Körpers zum Einsatz kommen. Tipps zum Weiterlesen Schuppenflechte auf der Kopfhaut: Erfahrungen von Betroffenen In unserem Forum haben schon viele Betroffene ihre Erfahrungen geschildert – mit der Psoriasis capitis, mit Shampoos und mit dem ein oder anderen Tipp. Schuppenflechte auf der Kopfhaut: Bilder Wie Psoriasis auf dem Kopf und im Gesicht aussieht Beiträge bei anderen Welche Hausmittel gegen trockene und juckende Kopfhaut helfen (ProSieben, 17.04.2023) In dem Artikel geht es um Tipps gegen trockene Kopfhaut, um innere und äußere Ursachen sowie um Hausmittel. Aber Vorsicht: Bei Psoriasis sind nicht alle geeignet! Zum Einwirken der Fett über Nacht mit Pflegecremes oder Ölen lege ich mir nur ein Handtuch aufs Kopfkissen. Die Pflege der Kopfhaut mache ich z.B. einen Abend vor dem Haarewaschen am nächsten Tag. Eine Haube oder Mütze würde meine Kopfhaut zu sehr reizen, aber eine Kapuze geht auch. Eine Kopfmassage oder das Haarebürsten würde bei mir nur einen Psoriasis-Schub auslösen, also lasse ich das weg. Als Haarwaschmittel nehme ich ein mildes, rückfettendes aus dem Supermarkt. (mit Dank an @Burg für den Hinweis auf diesen Beitrag) Wenn der Kopf juckt, kann das Shampoo schuld sein (t-online, 14.12.2021) In diesem Artikel wird erklärt, welche Stoffe im Shampoo ein Problem sein können. Einen Tipp gibt es für die Ölpackung, die ja auch bei Schuppenflechte am Kopf ein Mittel zum Lösen der Schuppen sein kann: "Da sich Olivenöl aber nur schwer auswaschen lässt, sollte es am besten zusammen mit Rizinusöl aufgetragen werden, um das anschließende Haarewaschen zu erleichtern." Haarspülung selber herstellen (Blog "Allergie-frei", 08.04.2019) Wer eine Haarspülung ohne Duftstoffe oder bestimmte Zusätze will, kommt ums Selberrühren kaum hin. Hier wird erklärt, was geht und was nicht. Skurriler Trend: Auf das Shampoo wird verzichtet (Nürnberger Zeitung, 25.01.2012) Wenn es um Haar- und Hautpflege geht, gibt es Tausende Mythen – und Moden. Eine neue heißt: Wasch Dein Haar nicht mehr mit Shampoo.- 10 Kommentare
-
- 1
-

-
- Cortison
- Entzündung
- (und 7 mehr)
-
Dies ist die deutsche Fassung eines Beitrags im Blog von 23andMe. Die Autorin ist Mitgründerin der Internetplattform CureTogether. Von Alexandra Carmichael Menschen mit Psoriasis berichten, dass ihrer Haut einfache "Dinge" wie Sonnenlicht, Salzwasser und die Vermeidung von Stress am besten helfen. Das wird jetzt von einer neuen Studie von CureTogether bestätigt – einer kostenlosen Plattform, die von der Firma 23andMe betrieben wird und Menschen erlaubt, Informationen über ihre Gesundheit und Therapien mit anderen Menschen zu teilen. Psoriasis ist eine der am häufigsten vorkommenden Autoimmunerkrankungen in den Vereinigten Staaten. Betroffen sind schätzungsweise sieben Millionen US-Amerikaner und 125 Millionen Menschen weltweit. Typisch für die Krankheit sind juckende, schuppige Stellen. Eine milde Psoriasis kann einfach nur ärgerlich sein, doch in schwererem Fällen kann sie sowohl schmerzhaft als auch entstellend oder kräftezehrend sein. Die richtige Behandlung zu finden, kann schwer sein. Die Betreiber von CureTogether baten Menschen mit Psoriasis, die Effektivität von 34 unterschiedlichen Therapien zu bewerten. Die Befragten gaben an, dass UV-Therapie, Meerwasserbäder und Sonnenlicht zu den wirksamsten Behandlungen gehören – gefolgt von der Vermeidung von Stress und diversen Auslösern, der Anwendung von Calcipotriol (Dovonex, in Deutschland Daivonex) und T-Gel (in Deutschland nicht verfügbar). Verbreitete Behandlungen wie Bäder mit Haferflocken oder Bittersalz sowie Vitamin D (als Nahrungsergänzung) dagegen sind bei den befragten Patienten am wenigsten wirksam. Die Daten sind das Ergebnis einer vierjährigen Studie von CureTogether. 275 Menschen mit Psoriasis berichteten über ihre Symptome und darüber, welche Therapien ihnen am besten geholfen haben. (…) CureTogether will mit den "nackten Daten" zur Diskussion anregen und neue Erkenntnisse für die weitere Forschung beitragen. Die Top 10 der wirksamsten Behandlungen der Psoriasis UV-B-Bestrahlung Kortison-Spritzen Baden im Meer / in Salzwasser Sonnenlicht Kortisonsalben Vermeiden von Auslösern ("Triggern") Vermeiden von Stress Calcipotriol (in den USA: Dovonex®) UV-A-Bestrahlung Teershampoo (T-Gel®) ***** Die Firma 23andeMe bietet Gentests für Jedermann an. Über das Für und Wider kann man leidenschaftlich streiten. Es ist aber auch ganz anschaulich in diesem Beitrag im Blog "ctrl-Verlust" aufgeschrieben. CureTogether ist eine Community zum Thema Gesundheit – wobei mehr das Sammeln und Aufbereiten von Daten im Vordergrund steht, und das im eher positiven Sinne. Manchmal recht komplizierte Grafiken und Tabellen zeigen dann z.B., welche Symptome, Therapien, Nebenwirkungen oder Auslöser bei einer bestimmten Krankheit verbreitet sind – eben beispielsweise bei Psoriasis. Im Original-Beitrag findet sich ein Link zu einer (erklärungsbedürftigen) Grafik. Die X-Achse (also waagerecht, nach rechts) zeigt die Verbreitung einer Therapie, die Y-Achse (also nach oben) die Wirksamkeit. Je weiter oben links eine Therapie ist, um so wirksamer ist sie. Je weiter sie unten rechts ist, um so beliebter ist eine Therapie - aber auch um so unwirksamer. Was hilft wie gut? Wir haben unter den Nutzern unserer Community eine Umfrage gestartet – zunächst einmal zur Wirksamkeit von äußerlichen Therapien.
- 1 Kommentar
-
- Behandlung
- Cortison
-
(und 1 mehr)
Markiert mit:
-
Es gibt Medikamente, die zu Beschwerden oder ernsthaften Problemen mit den Augen führen können. Diese unerwünschte Arzneimittelwirkungen reichen von trockenen oder geröteten Augen bis hin - im Extremfall- zum Verlust des Augenlichts. Darauf verweist Dr. Bettina Wick-Urban in der Pharmazeutischen Zeitung vom 14.06.2012. Unter den von ihr aufgeführten Medikamenten gibt es einige, die typischerweise Patienten mit Schuppenflechte oder Psoriasis arthritis verwenden. Wer also Beschwerden oder Probleme mit den Augen hat, sollte nicht nur umgehend zum Augenarzt gehen, sondern auch die Arzneimittel mitnehmen, die er zur Zeit benutzt. Die Autorin hebt hervor, dass Nebenwirkungen im oder am Auge nicht nur von innerlichen, sondern auch von äußerlichen Wirkstoffen herrühren können. Das gelte zum Beispiel für Corticoide (Kortison), innerlich angewendet. Bei 25 Prozent der Anwender würde sich nach zwei Wochen der Augendruck erhöhen, so Wick-Urban. Bei einem Drittel von ihnen (8,5 Prozent) würde sich der Augendruck sogar gefährlich entwickeln. Bei ihnen könne der Sehnerv geschädigt werden, bis hin zum Verlust des Augenlichts. Eine Linseneintrübung (Katarakt) riskiere, wer über längere Zeit hohe Dosen Kortison einnimmt. Diese Schädigung gehe selten zurück, wenn das Medikament abgesetzt wird. Langfristig drohe, so Wick-Urban, der Verlust des Sehvermögens. Deshalb sollten Patienten, die über längere Zeit mit Kortison behandelt werden würden, alle drei bis sechs Monate zur Augenkontrolle gehen. Professor Matthias Augustin hatte 2010 darauf hingewiesen, dass bei Psoriasis am häufigsten Kortisonpräparate zum Einnehmen verschrieben werden – entgegen der offiziellen Therapieempfehlung für Hautärzte. Auch Wollwachs (Lanolin), das als Salbengrundlage dient, könne zu allergischen Reaktionen führen, so die Autorin. Sehr hilfreich in dem Artikel ist eine Tabelle, in der sie auflistet, welche Augenerkrankungen durch welche Wirkstoffe auftreten können. Für Psoriatiker interessant sind COX2-Hemmer (entzündungshemmende bei Psoriasis arthritis) Antihistaminika (gegen Juckreiz) Vitamin A (Neotigason) Ciclosporin und Glucokortikoide (Kortison) Auf der Liste der Medikamente, die „ins Auge gehen können“, stehen außerdem Anti-Baby-Pillen, Beta-Blocker, das Malariamittel Chloroquin und Blutgerinnungshemmer. Dr. Bettina Wick-Urban rät eindringlich, „verdächtige“ Medikamente beim ersten Anzeichen sofort abzusetzen. In einigen Fällen würde man sonst dauerhafte Schädigungen riskieren.
- 3 Kommentare
-
- Antihistaminika
- Augen
-
(und 3 mehr)
Markiert mit:
-

Was man über die Anwendung von Medikamenten mit Kortison wissen sollte
Redaktion erstellte ein Artikel in Kortison
Diese Medikamente sind in höherer Wirkstärke rezeptpflichtig. Weniger starker Präparate (z.B. Hydrokortison) gibt es auch rezeptfrei in der Apotheke. In diesem Artikel geht es nur um Kortison-Medikamente, die auf die Haut aufgetragen werden – also Salben, Gels, Sprays usw. Wir können hier auch nur Kortisonpräparate allgemein behandeln. Am Ende gilt immer das, was in der Gebrauchsinformation deines Präparats steht. Über Kortison Kortison wurde erstmals in den 50-er Jahren bei Gelenkrheumatismus eingesetzt und ist seither aus der Therapie zahlreicher entzündlicher Erkrankungen nicht mehr wegzudenken. Im Laufe der Jahre wurden für die Therapie entzündlicher Hauterkrankungen immer wirksamere Präparate zur äußerlichen (topischen) Anwendung entwickelt, deren Wirkung bei bestimmungsmäßigem Gebrauch überwiegend auf die Haut beschränkt bleibt. Nebenwirkungen durch die Aufnahme von Kortison in den Körperkreislauf (systemische Wirkung) wie Stammfettsucht, Gewichtszunahme, Vollmondgesicht oder Muskel- und Knochenschäden brauchen daher kaum noch befürchtet werden. Kortisonzubereitungen gibt es in verschiedenen Wirkstärken. Die werden in vier Klassen eingeteilt: Klasse I: schwach wirksame Kortikosteroide, z.B. Hydrocortisonacetat Prednisolonacetat Fluocinonid (in niedriger Dosierung) Dexamethason Klasse II: mittelstark wirksame Kortikosteroide, z.B. Betamethason-17-valerat Flumetasonpivalat Clobetasonbutyrat Alclometasondipropionat Prednicarbat Fluocinolonacetonid Klasse III: stark wirksame Kortikosteroide, z.B. Fluticasonpropionat Betamethasonvalerat Hydocortison-17-butyrat Fluprednidenacetat Desoximetason Methylprednisolonaceponat Mometasonfuroat Fluocinonid Halometason Klasse IV: sehr stark wirksame Kortikosteroide, z.B. Clobetasolproprionat Betamethasondipropionat Ausführlicher listen wir diese Klassen und die Präparate in unserem Beitrag "Kortison: Wirkstoffe, Namen und Stärke" auf. Bei welcher Erkrankung wird Kortison angewandt? Kortisonzubereitungen zu äußerlichen Anwendung werden bei leichter bis mittelschwerer Psoriasis vulgaris eingesetzt. Häufig werden sie hier in Kombination mit systemischen oder anderen topischen Therapien (z.B. Vitamin-D3-Derivaten) angewandt. Darüber hinaus kommen Kortisonzubereitungen bei vielen anderen Hauterkrankungen mit überschießender Entzündungsreaktion zum Einsatz. Dazu gehören z.B. Neurodermitis, seborrhoische Dermatitis, Ekzeme oder auch ein einfacher Sonnenbrand. Wirkmechanismus Kortison ist ein körpereigenes Hormon, das von der Nebennierenrinde hergestellt wird. Es wird als wichtiges Steuerungshormon für zahlreiche Prozesse im Körper benötigt und ist absolut lebensnotwendig. Seit etwa 40 Jahren lassen sich Kortison und davon abgeleitete Moleküle auch künstlich herstellen. Diese Stoffe nennt man dann Kortikoide, Kortikosteroide, Glukokortikoide oder oft auch einfach nur Steroide. Die wichtigste Eigenschaft der therapeutisch genutzten Kortikosteroide ist die starke antientzündliche Aktivität. Zahlreiche entzündliche Botenstoffe werden gehemmt und die Einwanderung von Entzündungszellen wird verhindert. Außerdem führen die Kortikosteroide zu einem Zusammenziehen der Blutgefäße (Vasokonstriktion), wodurch Rötung und Schwellung zusätzlich abnehmen. Die künstlichen Kortisone sind nach wie vor die stärksten antientzündlichen und abschwellenden Medikamente, die wir kennen. Die gesunde Haut erneuert sich ständig, indem Hornschicht-bildende Zellen (Keratinozyten) durch die Hautschichten an die Oberfläche gelangen und in rund 28 Tagen zu Hornzellen werden. Diese abgestorbenen Hornzellen fallen dann durch Waschen oder Reiben an der Kleidung ab. Bei Schuppenflechte teilen sich die Keratozyten vermehrt und die Zeit bis zur Umwandlung in eine (unvollständige) Hornzelle ist auf drei bis fünf Tage verkürzt. Beide Mechanismen führen zu einer vermehrten Schuppenbildung. Kortikosteroide hemmen die Zellteilung der Keratozyten, was bei der Behandlung der Psoriasis ein gewünschter Effekt ist. Bei anderen Hauterkrankungen ist dieser Effekt eher eine ungewünschte Nebenwirkung, weil es bei dauerhafter Anwendung zu einer Verdünnung (Atrophie) der Haut kommen kann. Kortikosteroide wirken zudem hemmend auf die körpereigene Abwehr, was insbesondere bei allergischen Erkrankungen mit fehlgeleiteter Immunreaktion auch therapeutisch genutzt wird. So wird Kortison angewendet Die Anwendung hängt von dem jeweiligen Präparat ab, das der Arzt Ihnen verschrieben hat. Neben der Wirkstärke des Kortikosteroids kommt es auch auf die Dosierung, die Zubereitung sowie auf die zu behandelnde Hautstelle an. In der Regel reicht es, die Präparate einmal am Tag anzuwenden. Wendet man äußerliche Kortikosteroide ununterbrochen über einen langen Zeitraum an (Wochen bis Monate) lassen die erwünschten Wirkungen deutlich nach – die Nebenwirkungen aber leider nicht. Aus diesem Grund werden Kortikosteroide meist in Form einer Stufen- oder Intervalltherapie eingesetzt. Bei der Stufentherapie beginnt man mit dem stärksten Kortikosteroid und stellt die Therapie dann nach spätestens einer Woche auf ein schwächeres Präparat um (z.B. Hydrocortison). Diese Therapie kann dann über zwei bis drei Wochen fortgeführt werden und wird dann von einer steroidfreien Therapie abgelöst. Bei einer Intervallbehandlung wird im Wechsel über drei Tage mit einem potenten Präparat (meist Klasse III oder IV) und dann über vier Tage mit einer steroidfreien Grundlage behandelt. Die Wahl des Präparates hängt auch von der zu behandelnden Hautstelle ab. Die sehr starken Kortikosteroide der Klasse IV sollten nur bei therapieresistenten Psoriasis-Plaques oder bei Hauterkrankungen der Handflächen und Fußsohlen angewandt werden. Im Gesicht sollte die Klasse II nicht überschritten werden und die Präparate dürfen nur für kurze Zeit angewandt werden. Besonders muss man an Stellen mit per se sehr dünner Haut und kaum vorhandener Hornhaut aufpassen. Dazu gehören Augenlider, Hodensack (Skrotum) Genital- und Analbereich oder die Umgebung der Brustwarzen. Hier sollten bevorzugt Kortikosteroide der Klasse I und II angewandt werden. Wie bei allen äußerlich zu verwendenden Arzneimittels sollte man sich nach der Anwendung gut die Hände waschen – es sei denn, die Hände wurden behandelt. Wann und wo Kortison nicht angewandt werden darf bei bekannter Überempfindlichkeit gegenüber einen der Wirkstoffe oder Hilfsstoffe am Auge bei Hautreaktionen infolge von Impfungen bei Hauterscheinungen im Rahmen einer Tuberkulose, Syphilis oder von Virusinfektionen wie z.B. Herpes simplex oder Windpocken (Gefahr der Verschlimmerung) bei Rosazea (Gefahr der Verschlimmerung) bei perioraler („rund um den Mund“) Dermatitis (Gefahr der Verschlimmerung) Worauf besonders geachtet werden muss Äußerliche Kortikosteroide sind ausgesprochen gut verträgliche Medikamente, wenn sie über einen kurzen Zeitraum angewandt werden. Man setzt sie daher vor allem dazu ein, akute entzündliche Schübe einzudämmen und zur Abheilung zu bringen (so genannte Induktionsphase). Danach werden sie in der Regel wieder abgesetzt. Kleine Kinder haben bezogen auf das Gewicht eine größere Körperoberfläche. Bei großflächiger Anwendung steigt daher das Risiko für eine systemische Wirkung der Kortikosteroide mit den entsprechenden Nebenwirkungen. Bei Säuglingen dürfen Kortikosteroide daher nur bei zwingender Notwendigkeit und nur bis zum Abklingen der akuten Erscheinungen angewandt werden. Beachtet werden muss auch, dass bestimmte Faktoren das Eindringen der Kortikosteroide durch die Haut erhöhen. So haben Frühgeborene eine noch unreife Hautbarriere und auch im Alter geht die Barrierefunktion zurück. Auch starke Entzündungen können die Hautbarriere stören. In manchen Fällen möchte man auch ganz bewusst ein verstärktes Eindringen der Kortikosteroide erreichen um die Wirkung zu erhöhen. Dies gilt z.B. für Hautregionen mit sehr dicker Hornhaut wie Handflächen und Fußsohlen. Hier erreicht man z.B. durch Zusätze wie Salicylsäure oder Harnstoff, durch Verwendung von fettreichen Salben oder durch Plastikfolien (so genannte Okklusivverbände). Werden Kortikosteroide im Bereich von bakteriellen Hautinfektionen oder Pilzinfektionen angewandt, sollten gleichzeitig antibakterielle bzw. antimykotische Mittel eingesetzt werden. In der unmittelbaren Nähe des Auges muss man besonders vorsichtig sein. Wenn wiederholt kleine Mengen eines potenten Kortikosteroids in den Bindehautsack gelangen, kann es zu einer Erhöhung des Augeninnendrucks kommen. Schwangerschaft und Stillzeit Bei systemischer Kortikosteroiden (z.B. in Form von Tabletten) wurden bei Einnahme im ersten Schwangerschaftsdrittel in Tierversuchen ein erhöhtes Missbildungsrisiko gesehen. Dementsprechend sollte man auch mit der äußerlichen Anwendung hier besonders vorsichtig sein und Nutzen und Risiken streng abwägen. Grundsätzlich sollten die Präparate in der Schwangerschaft hier auf nicht mehr als 20% der Körperoberfläche angewandt werden (Faustregel: Eine Handfläche mit Fingern entspricht etwa einem Prozent der Körperoberfläche). Ähnliches gilt für die Stillzeit. Zudem ist hier darauf zu achten, dass der Säugling keinen Kontakt mit den behandelten Hautflächen hat. Nebenwirkungen Die bei vielen Menschen anzutreffende „Kortsionangst“ ist meist unbegründet. Bei bestimmungsmäßigem Gebrauch (in der Regel nicht über vier Wochen) sind die typischen „Kortison-Nebenwirkungen“ an der Haut oder im Gesamtorganismus bei den heutigen Präparaten nicht zu befürchten. Anders ist es, wenn die Präparate deutlich länger als empfohlen (in der Regel über mehr als 6 Wochen bis Monate) und in zu hoher Dosierung angewandt werden. Hier können folgende Nebenwirkungen an der Haut drohen: Verdünnung der oberen Hautschicht (Atrophie der Epidermis, meist Rückbildung nach Absetzen) „Zigarettenpapier“-artige Haut leichte Verletzbarkeit verzögerte Wundheilung verminderte Pigmentierung (Abblassung) Verdünnung tieferer Hautschichten (Atrophie des Hautbindegewebes, nur teilweise rückbildungsfähig) rötliche Hautstreifen (ähnlich wie Schwangerschaftsstreifen) weißliche vorstehende Follikel am Hals (wie „Gänsehaut“) sternförmige weiße Pseudonarben vermehrte Behaarung vor allem im Gesicht (Hypertrichose) Nebenwirkungen an den Gefäßen: kleinfleckige Kapillarblutungen (Purpura) Teleangiektasien (sichtbare Gefäßerweiterungen) Rubeosis steroidica (dauerhafte Gesichtsrötung) dauerhafte Rötung (Erythem) an anderen Hautstellen Schwächung der Infektabwehr: Hautinfektionen durch Hefepilze, Bakterien, Herpesviren Tinea incognita („getarnte“ Pilzinfektion) Herpesekzem, Impfekzem Hauterkrankungen Verschlechterung einer Rosazea oder perioralen Dermatitis knotiger Ausschlag im Windelbereich bei Säuglingen (Granuloma gluteale infantum) Steroidulkus allergisch/toxische Reaktionen Sensibilisierung auf Steroide Entzündung im Bereich des Penis („Steroid-Balanitis“) Reboundeffekte Verschlimmerung der behandelten Hauterkrankungen nach plötzlichem Absetzen der Steroide Bei missbräuchlicher Anwendung von sehr hohen Dosen über sehr lange Zeit, kann soviel Kortikosteroid über die Haut aufgenommen werden, dass es in seltenen Fällen zu einer Wirkung im Gesamtorganismus kommt (systemische Wirkung). Dazu gehören: Cushing-Syndrom (Stammfettsucht, Vollmondgesicht etc.) Nebennierenrindenversagen nach abruptem Absetzen (extrem selten) Bluthochdruck Osteoporose Verschlechterung eines Diabetes mellitus Wachstumsstörungen beim Kind Erhöhter Augeninnendruck (Glaukom), Hornhauttrübung (Katarakt) Steroidakne Da sonstige Nebenwirkungen der Kortikosteroid-Präparate auch von dem jeweiligen Wirkstoff und den Hilfsstoffen abhängen, kann hier nicht darauf eingegangen werden und es wird auf die Gebrauchsinformation verweisen. Wechselwirkungen Die Kombination mit Salicylsäure oder Harnstoff kann das Eindringen der Kortikosteroide in die Haut erleichtern und darüber die Wirksamkeit verstärken. Sonstige Wechselwirkungen von Kortikosteroiden mit anderen Mitteln sind bisher nicht bekannt. Was sollte man sonst noch wissen? Äußerlich angewandte Kortikosteroide in Form von Salben, Cremes oder Lotionen zeigen bei leichter bis mittelschwerer Psoriasis vulgaris eine gute bis sehr gute Wirksamkeit und führen in vielen Fällen zu einem vollständigen Abheilen der Hautläsionen. Grundsätzlich sollten die Präparate aber nicht unkritisch über einen längeren Zeitraum (länger als 4 bis 6 Wochen) und nur nach Anweisung des Arztes angewandt werden. Lagerung: Aufdruck auf jeweiligem Präparat beachten Maria Weiss, Ärztin Tipps zum Weiterlesen So werden Kortisonsalben richtig aufgetragen (Stiftung Warentest, 28.01.2022) Bei Stiftung Warentest wird (kurz) erklärt, was man zu Kortisonsalben wissen sollte. Zum Beispiel: Aber natürlich steht da noch mehr Hängen Typ-2-Diabetes und die Anwendung von Kortisonsalben zusammen? – Artikel bei Gelbe Liste, 21.05.2019 Übersicht über Kortison in der Dermatologie beim PharmaWiki Die Pharmafirma Dermapharm hat einen Patienten-Ratgeber zum Thema Kortison als PDF-Datei ins Netz gestellt. Keine Angst vor Kortison – Informationen vom Psoriasis Forum Berlin e.V. Innerliches Kortison bei Psoriasis zu oft im Einsatz – Artikel aus dem Journal der Deutschen Dermatologischen Gesellschaft, 30.09.2011 Richtige Ernährung hilft gegen Kortison-Nebenwirkungen – Artikel aus dem Weser-Kurier, 15.11.2010 Verwendete Literatur: Leitlinie zur Therapie der Psoriasis vulgaris – ICD10:L40.0 Fachinformation Dermatop (Stand Juni 2008) Monika Weber et al; Dermatologische Therapie: Einsatz topischer Steroide; Schweiz Med Forum 2006; 6:341-48 -
Eine Studie verglich, mit welcher Salbe Patienten zufriedener waren – mit einer mit Tacrolimus oder einer mit Kortison. Zwei Wochen lang wurden die Salben zweimal am Tag auf die Stellen aufgetragen. Das Ergebnis: Doppelt so viele sprachen sich für das Kortison-Produkt aus. Die Begründung der Patienten: Die Kortison-Salbe hatte schneller gewirkt und schützte die Haut besser. Auch Juckreiz, Rötung und Entzündung waren beim Kortison-Präparat besser zurückgegangen. Wie aussagekräftig die Studie ist, ist nicht einmal für die untersuchenden Ärzte eindeutig: Sie schreiben im "International Journal of Dermatology" (43/2004) selbst, dass die Studiendauer zu kurz war und zu wenige Patienten dabei waren. 15 Jahre später, im April 2019, beantworteten allerdings französische Arzneimittel-Experten in ihrer Fachzeitschrift die Frage wieder zugunsten des Kortisons: Topisch angewendetes Tacrolimus kann Hautkrebs und Lymphödem verursachen. Seine Wirksamkeit unterscheidet sich aber kaum von der von topisch angewendeten Kortikosteroiden. Die umsichtige Verwendung eines topischen Kortikosteroids zur Behandlung von Neurodermitis-Schüben ist in dieser Situation eine bessere Option. "Prescrire International", April 2019, Seite 108ff. cl
- 6 Kommentare
-
- Cortison
- Kortisonsalbe
-
(und 1 mehr)
Markiert mit:
-

Hydrokortison-Salben in höherer Dosierung rezeptfrei
Claudia Liebram erstellte ein Artikel in Kortison
Salben oder Cremes mit Hydrokortison werden mehr bei Neurodermitis oder starkem Sonnenbrand angewendet. Bis zum 1. April 2007 waren Hydrokortison-Salben mit einer Dosierung mit 0,25% rezeptfrei. Sie konnten und mussten vom (erwachsenen) Patienten selbst bezahlt werden. Dann wurde auch das stärkere Hydrokortison mit einer Stärke von 0,5% in die "Selbständigkeit" entlassen. Patienten können es seither rezeptfrei in der Apotheke kaufen. Aber: Alle, die es bislang vom Hautarzt verschrieben bekamen, müssen es seither auch selbst zahlen. Der Gesetzgeber meint, dass auch die stärkeren Salben mit 0,5% Hydrokortison bei bestimmungsgemäßem Gebrauch (!) die Gesundheit des Menschen nicht schädigen können. "Bestimmungsgemäßer Gebrauch heißt": nur anwenden, wenn die Hautkrankheit dazu passt oder nicht zu gravierend ist ("zu gravierend" meint auch eine Psoriasis) Nicht länger als 14 Tage anwenden Nicht anzuwenden bei Kindern unter sechs Jahren Die Firma Dr. Wolff, Hersteller diverser Hautpräparate und des neuen "Linola Akut 0,5%", hat eine Konsumentenbefragung machen lassen. Danach begrüßt ein Drittel den freien Verkauf. Ein Drittel vertrauteher auf den Hautarzt, bevor es Hydrokortison-Salben anwendet. Die Skepsis war bei den älteren Befragten größer als bei den Jüngeren. Salben und Cremes mit 0,5% Hydrokortison sind gedacht zur Behandlung von mäßig ausgeprägten entzündlichen Hauterkrankungen allergischen Hauterkrankungen oder juckenden Hauterkrankungen Bei einer sogenannten Kohortenstudie wurde untersucht, wie 0,25%iges Hydrokortison wirkt. Dazu wurden 152 Menschen befragt - zum einen normale Apothekenkunden, zum anderen Pharmazeutisch-technische Angestellte (PTA) aus Apotheken. Die meisten nutzen die Creme – in diesem Fall Fenistil Hydrocort – wegen Juckreizes oder einer Hautrötung. Bei nur vier Probanden traten Allergien gegen einen Stoff aus der Salbe auf. Allen anderen half das Präparat gut. Hydrokortisonsalben mit 0,25% dürfen maximal vier Wochen lang angewendet werden - bei Kindern unter 6 allerdings nur drei Wochen lang. Die Stellen, die behandelt werden, sollten nicht mehr als zehn Prozent des gesamten Körpers ausmachen. Übrigens benutzen auch Menschen mit Schuppenflechte, die mit dem schwachen Kortison auskommen, diese Hydrokortison-Präparate. Quellen: Pressegespräch der Dr. Wolff GmbH 28.03.2007 Pharmazeutische Zeitung, 22.03.2007-
- Cortison
- Hydrokortison
-
(und 1 mehr)
Markiert mit:
-

Kortisonsalbe, Creme und Co – sind Angst und Ablehnung begründet?
Claudia Liebram erstellte ein Artikel in Kortison
Unter den Salben sind solche mit Kortison bei den meisten Psoriatikern am wirksamsten – aber auch am meisten gefürchtet. Schuppenflechte-Stellen gehen mit Kortisonsalben schnell weg. Die Salben sind, richtig angewandt, ein gutes Mittel und vor allem wichtig, um erst einmal die Entzündung der Haut abzuschwächen. Doch die Angst vor Nebenwirkungen ist groß, und sehr oft sagen Betroffene Nein zum Kortikoid – aus eben jener diffuser Angst. Die Angst stammt nicht von ungefähr: Als Kortisonsalben in den 60er Jahren des 20. Jahrhunderts aufkamen, waren sie "Wunderwaffen", noch mit wenig Erfahrung eingesetzt, die Nebenwirkungen vernachlässigt, weil der Erfolg ja so gut war. Mittlerweile sind Kortisonsalben der sogenannten vierten Generation auf dem Markt. "Diese Kortisonsalben bringen heute kaum noch Nebenwirkungen", versichert Professor Roland Niedner. "Nur im Gesicht muss man sehr, sehr vorsichtig damit sein." Die "Ärzte Zeitung" widmete dem Thema im Jahr 2003 einen Artikel. Danach wurden in den 60-er und 70-er Jahren immer stärkere Kortisonsalben entwickelt. Die damalige falsche Anwendung hätte die Kortisonsalben-Therapie bei Patienten und auch bei vielen Ärzten "in Misskredit gebracht". Seit Mitte der 80-er Jahre stünden aber Kortisonsalben der inzwischen vierten Generation zur Verfügung. Die würden nicht mehr zur gefürchteten "Verdünnung" der Haut (fachmännisch: Atrophie) führen. Ärzte müssten vor der Verordnung wissen: Wie stark ist das Kortikoid? Wie stark ist die Konzentration? Welche Trägersubstanz kommt zum Einsatz? (Heißt: Worin ist das Kortison untergemischt?) Wie groß sind die Hautstellen, wo die Salbe hinkommt? Wie lange soll die Kortisonsalbe angewendet werden? Kortisonsalben – wie lange? Roland Niedner war Deutschlands "Kortisonpapst". Er forschte daran, kann die Stärke der verschiedenen Kortison-Präparate und -Wirkstoffe vermutlich im Schlaf sagen und ist dennoch realistisch: "Kortisonsalben sollten nicht zu lange angewendet werden, sonst ist die Psoriasis schwerer weiterzubehandeln." Der Arzt und Wissenschaftler, der am Klinikum Ernst von Bergmann in Potsdam arbeitete, hat jahrelang von seinen Kollegen keine Nebenwirkungen berichtet bekommen. Dennoch kennt er sie und weiß sie einzuschätzen: Die Verdünnung der Haut geht nach der Anwendung wieder weg. Das gleiche gilt für eine Akne oder eine periorale Dermatitis, die der Akne ähnelt. Eine übermäßige Behaarung der Stellen, wo Kortison geschmiert wurde, verschwindet ebenfalls nach einiger Zeit. Andere Nebenwirkungen wie Pseudo-Narben oder eine Hyperpigmentierung sind ebenfalls später nicht mehr zu sehen. Die schwerste Nebenwirkung von zuviel Kortison ist eine Ausweitung der kleinen Blutgefäße unter der Haut, die meist auch deutlich zu sehen ist. Die sind nur mit Laserverfahren zu entfernen. "Glück" für alle Menschen mit einer Psoriasis auf dem Kopf: Dort wurden noch nie Nebenwirkungen von Kortisonsalben oder -lösungen beobachtet. Gaaaaaanz vorsichtig sollte man aber mit der Anwendung von Kortisonsalben an den Ohren sein: Die zählen noch zum Gesicht, wo mit Kortison sehr, sehr, sehr sparsam umgegangen werden sollte. Grundregeln für Kortison Grundregeln von Roland Niedner sind: Beginne mit dem stärksten Präparat. (Zur Stärke siehe Übersicht) Lass dir von jedem Wirkstoff (siehe Übersicht) ein bis zwei Präparate verschreiben, um testen zu können, was am besten wirkt. Berücksichtige dein Alter. Je älter man ist, um so dünner ist die Haut schon an sich. Dann sind die Blutgefäße auch brüchiger. Begrenze die Therapiedauer. Schleich dich aus der Behandlung aus. Setze Kortisonsalben nach längerer Anwendung, also vier Wochen und länger, nie, nie und niemals nie auf einmal ab. Das heißt: Nimm die Salben dann zunächst nur noch jeden zweiten Tag, später jeden dritten, dann jeden vierten und so weiter und so fort. Für Roland Niedner liegt die durchschnittliche Grenze der Behandlung mit einer Kortisonsalbe bei vier Wochen. Sein Tipp für das Präparat Daivobet, eine Mischung aus Kortison und Vitamin D3 (Calcipotriol): Man nehme 14 Tage Daivobet, dann längere Zeit Daivonex, und dann noch einmal eine Woche Daivobet. In der Genitalgegend ist Kortisonsalbe immer Abwägungssache. Eine Patientin berichtete von guten Erfolgen mit Linoladiol. Mit einer Tube davon sei sie über ein Vierteljahr gekommen, und sie habe es angewendet, obwohl sie ansonsten felsenfest Kortison ablehnt. An dieser empfindlichen Stelle aber wollte sie "Klarheit". Salbe oder Creme? Kennst du die Frage vom Arzt: "Wollen Sie 'ne Salbe oder 'ne Creme"? Dahinter verbirgt sich nicht nur eine Frage nach einer Annehmlichkeit. Denn: Kortison wirkt, in gleicher Konzentration in Salben eingearbeitet, besser als in Creme. In (alkoholischer) Lösung eingearbeitet, ist die Wirkung noch schwächer. Wer auf seine Stellen zunächst die Kortisonsalbe aufträgt und sie dann mit Folie abdeckt, erhöht die Wirkung um das fünf- bis zehnfache. Insbesondere an Händen und Füßen ist die Wirkung enorm, weil dort Kortisonsalben schlechter eindringen als an anderen Körperteilen. Aber: Das ist schon eine "Holzhammer-Methode", mit der man vorsichtig umgehen sollte. Sie sollte höchstens einige Tage (vorzugsweise Nächte) angewendet werden und dann auch mit dem "Ausschleichen" der Kortisonsalbe beendet werden. Ein Tipp für die Hände: Es gibt in der Apotheke Folien-Handschuhe, die die Behandlung "bequemer" machen. Kortisonsalben der "vierten Generation" Wirkstoff: Hydrocortison-Aceponat; Handelsname: Retef Wirkstoff: Hydrocortison-Buteprat; Handelsname: Pandel Wirkstoff: Hydrocortison-Butyrat; Handelsname: Alfason Wirkstoff: Methylprednisolon-Aceponat; Handelsname: Advantan Wirkstoff: Prednicarbat; Handelsname: Dermatop Kortison kann Allergien auslösen Kontaktekzem, Quaddeln, Juckreiz und zunehmende Rötung oder anaphylaktischer Schock – das Spektrum der Allergie-Symptome ist breit. Verschiedene Kortison-Arten reagieren dabei auch noch untereinander. Wer mehr darüber wissen möchte, lese den kompletten Bericht der Medical Tribune Online. Wie gut dringt Kortison-Salbe wo ein? (fachmännisch: Penetrationsverhältnisse und Atrophieverhältnisse für Dermokortikoide, nach Feldmann/Maibach) Wo? Wie stark? Kopfhaut: 3,5 Stirn: 6,0 Kieferwinkel: 13 Rücken: 1,7 Achselhöhle: 3,6 Unterarm dorsal (außen): 1,1 Unterarm ventral (innen): 1 Handfläche: 0,8 Skotum (Geschlechtsteilgegend): 43,0 Knöchel: 0,4 Fußsohle: 0,1 Tipps zum Weiterlesen Forum mit Erfahrungen: Kortison bei Schuppenflechte und Psoriasis arthritis Kortison – Merkblatt der Deutschen Rheuma-Liga e.V. [PDF-Download] Kortison – Informationen für Betroffene und Interessierte; Herausgeber: Dermapharm AG [PDF-Download] Kortison: Segen oder Fluch? (Deutschlandfunk, 21.8.2018) Viele reagieren ablehnend, wenn sie vom Arzt ein Kortison-Medikament verschrieben bekommen. In der Sendung „Sprechstunde“ hat sich der Deutschlandfunk jetzt mit dem Wirkstoff beschäftigt – vor allem geht es wohl um die Einnahme, also Tabletten oder Spritzen. Für die Schuppenflechte (der Haut) sind ja eher Kortison-Salben angesagt. Quellen: Forschung und Praxis (177/1994) Vortrag von Professor Niedner in Berlin (Januar 2003) u.v.a.- 4 Kommentare
-
- Cortison
- Kortisoncreme
-
(und 1 mehr)
Markiert mit:
-
BEHANDLUNG VON SCHWANGEREN MIT PSORIASIS IST HEIKEL AU=Alexandra Regner, Pharmazeutische Zeitung, PTA, 20.11.2023 Ratschläge der DDG, Deutschen Dermatologischen Gesellschaft. - topische Corticosteroide (niedrig(st)dosiert, eigene Anmerkung) zur Basisversorgung - UVB-Licht-Therapie, plus eine Standarddosis von 0,8 mg Folsäure pro Tag einnehmen - nur noch selten: Eine Therapie mit Ciclosporin, NW: Hypertonie - TNF-alpha-Blocker: - Adalimumab, Humira bis zum dritten Trimenon - Certolizumab, Cimzia über die gesamte Schwangerschaft - Schwangerschaft als Kontraindikation für: - Methotrexat - Retinoid Acitretin, Vit.A-Abkömmling - Meladinine (PUVA, eigene Anmerkung) https://www.diepta.de/news/antikoerper-behandlung-von-schwangeren-mit-psoriasis-ist-heikel# LG Burg
- 2 Antworten
-
- Adalimumab
- Behandlung
- (und 12 mehr)
-
Parapsoriasis seit 8 Jahren, Behandlung seit 1Monat
Monsterfloh erstellte einem Thema in Neue stellen sich vor
Hi, bin neu hier, 59 Jahre alt. Habe seit 8 Jahren Parapsoriasis en Plaques (durch Biopsie gesichert, keine Beschwerden außer optische Sichtbarkeit) und Fußpilz. Seit 3 Wochen in Klinik mit Bade-puva, UVB-Bestrahlung und Cortisonsalbe. Nach ca. 5 Sitzungen sah ich ein geradezu "Aufflammen" der Flecken und ein deutliches Ausbreiten der befallenen Flächen (vorher nur Außenseite Arm und Bein, jetzt auch Richtung Bauch und Schulter). Die Ärztin spricht von "Demaskierung", hat das jemand auch schon erlebt? Danke für Infos 🙂 -
Hallo, tut mir leid ich frage hier, weil mein Hausarzt auch etwas ratlos ist. Weiß Jemand hier was das sein kann? Auf dem einen Foto ist der Beginn des Ausschlags, den ich versucht habe mit Kortisonsalbe zu behandeln. Nun halte ich es komplett trocken ohne jegliche Creme und es fängt furchtbar an zu jucken und zu schuppen. Ich habe Morbus Crohn und Arthritis, also könnte es vielleicht eine Flechte sein? Liebe Grüße Nidi
- 18 Antworten
-
- Cortison
- Morbus Crohn
-
(und 2 mehr)
Markiert mit:
-
Cortison bringt auf Kopfhaut mehr Verschlimmerung – was nun?
lunamu erstellte einem Thema in Expertenforum Schuppenflechte
Derzeit wende ich eine lokale Cortisonsalbe für die Kopfhaut an (Basiscreme mit 0,1% Triamacinolonacetonid), merke jedoch, wie sich die Schuppenpflechte langsam jedoch stetig immer mehr über meine Kopfhaut ausbreitet, auch an Beine und Armen treten seit ca acht Jahren wieder vermehrt Stellen auf, denen ich teilweise durch Corikoidbehandlung nicht mehr weg bekomme. Von Salben habe ich schon so ziemlich alles versucht, jedoch brachte wenn überhaupt nur Cortison einen Erfolg. In meiner Pubertätsphase hatte ich einen relativ symtomslosen Intervall und merke nun, dass sich die Psoriasis stetig von der Kopfhaut und auch an anderen Bereichen stetig ausweitet. Bei den ländlichgelegenen Dermatologen wird jedoch nur ausschließlich mit diesen Präparaten (zumindest bei den Dermatologen bei denen ich bislang war) gearbeitet. Welche Präparate würden sie für eine fast 29-jährige Frau, bei der lokales Cortison keine Symptomminderung mehr bringt vorschlagen? Recht vielen Dank und liebe Grüße! -
Was sind eure Erfahrungen mit dem Absetzen von Cortisonpräparaten? Wie macht man das am geschicktesten? Immer dünner auftragen? immer weniger Stellen einschmieren? Immer seltener anwenden? Oder braucht man da eine Ersatzdroge? Oder wie?
- 5 Antworten
-
- Ausschleichen
- Cortison
-
(und 2 mehr)
Markiert mit:
-
Erfahrungen austauschen über das Leben mit Schuppenflechte, Psoriasis arthritis und dem ganzen Rest